Pytanie 1
Hiperfrakcjonowanie dawki w teleradioterapii polega na napromienianiu 2 do 3 razy dziennie dawką frakcyjną
Wynik: 18/40 punktów (45,0%)
Wymagane minimum: 20 punktów (50%)
Hiperfrakcjonowanie dawki w teleradioterapii polega na napromienianiu 2 do 3 razy dziennie dawką frakcyjną
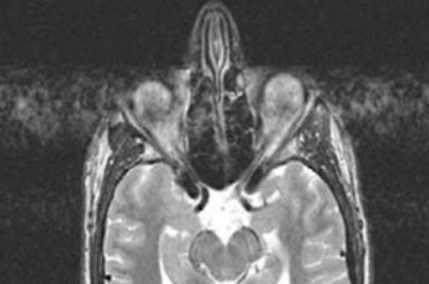
Co jest przyczyną artefaktu widocznego na obrazie MR?
Które czynności wykonuje technik elektroradiolog w pracowni „gorącej”?
Kasety do pośredniej radiografii cyfrowej CR są wyposażone
Promieniowanie rentgenowskie jest
Hiperfrakcjonowanie dawki w radioterapii oznacza napromienienie pacjenta
Do wczesnych odczynów popromiennych po radioterapii zalicza się
W badaniu MR czas repetycji TR jest parametrem określającym odstęp czasu między
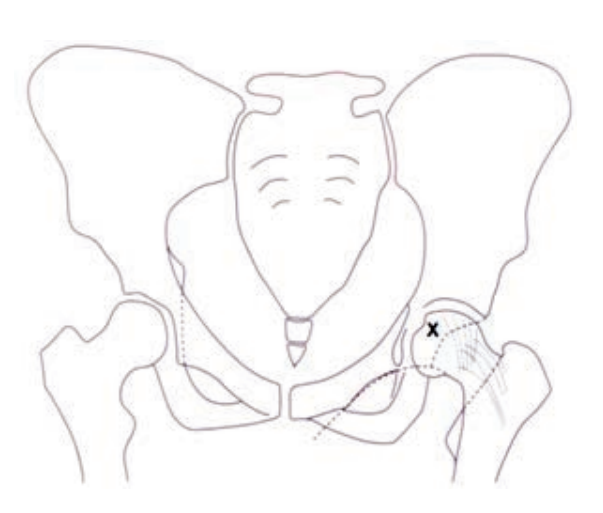
Na rycinie rentgenogramu w projekcji AP symbolem X oznaczono
Technik elektroradiolog do badania MR kręgosłupa lędźwiowego powinien ułożyć pacjenta:
Jaki kolor ma warstwa korowa kości w badaniu MR na obrazie T1- zależnym?
W badaniu EKG różnice potencjałów pomiędzy lewym podudziem a lewym przedramieniem rejestruje odprowadzenie
Gruboziarnista folia wzmacniająca wpływa na zwiększenie na obrazie rentgenowskim nieostrości
Jak oznacza się w systemie międzynarodowym czwarty górny ząb mleczny po stronie prawej?
Wiązka elektronów najczęściej stosowana jest do leczenia zmian nowotworowych w obrębie
Ligand stosuje się
W leczeniu izotopowym tarczycy podaje się
Które badanie, zgodnie z zakresem kompetencji, może samodzielnie wykonać technik elektroradiolog?
Który załamek odzwierciedla szybką repolaryzację komór w zapisie EKG?
Jednostką indukcji magnetycznej jest
Która sekwencja w obrazowaniu MR jest stosowana do uwidocznienia naczyń krwionośnych?
Który radioizotop jest emiterem promieniowania alfa?
Który załamek odzwierciedla repolaryzację komór w zapisie EKG?
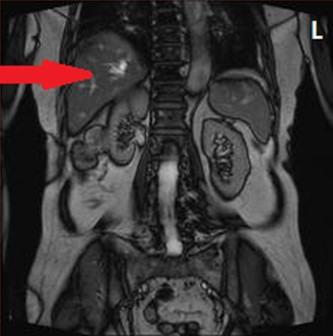
Na obrazie MR jamy brzusznej strzałką wskazano
Parametr SNR w obrazowaniu MR oznacza
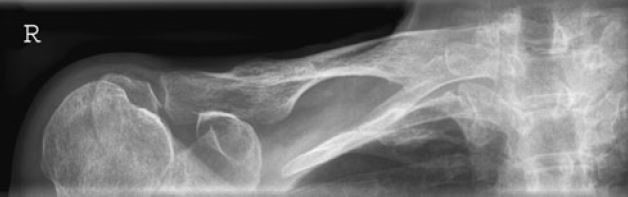
W jakiej projekcji i pod jakim kątem padania promienia centralnego został wykonany radiogram obojczyka?
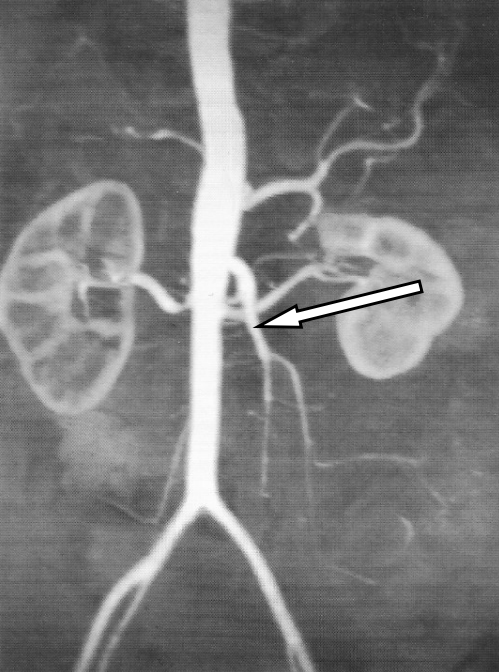
Którą tętnicę zaznaczono strzałką na obrazie MR?
Promieniowanie rentgenowskie powstaje w wyniku hamowania
W zapisie EKG załamek U występuje bezpośrednio po załamku
Pojawienie się w zapisie EKG patologicznego załamka Q lub QS może wskazywać na
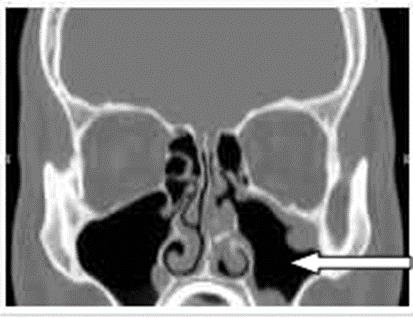
Na zamieszczonym obrazie TK strzałką zaznaczono zatokę
Powierzchnia gabinetu rentgenowskiego, w którym zainstalowany jest aparat rentgenowski wyposażony w oddzielną lampę, nie może być mniejsza niż
Warstwa półchłonna (WP) jest wyrażona w mm Cu dla
Testy podstawowe z zakresu geometrii pola rentgenowskiego, przeznaczone do sprawdzenia zgodności pola wiązki promieniowania rentgenowskiego z symulacją świetlną, są wykonywane raz
Wskazaniem do wykonania badania spirometrycznego jest
Scyntygrafia kości „whole body” jest wskazana podczas diagnostyki
W diagnostyce mammograficznej punktowy ucisk sutka stosuje się w projekcji
Zwiększenie napięcia na lampie rentgenowskiej powoduje
W badaniu PETCT radioizotop ulega
W systemie międzynarodowym czwarty górny ząb mleczny po stronie prawej oznacza się symbolem