Pytanie 1
Kiedy jest wymagane maskowanie ucha niebadanego podczas wyznaczania progu przewodnictwa powietrznego?
Wynik: 38/40 punktów (95,0%)
Wymagane minimum: 20 punktów (50%)
Kiedy jest wymagane maskowanie ucha niebadanego podczas wyznaczania progu przewodnictwa powietrznego?
Protetyk słuchu w trakcie anamnezy określa sytuacje akustyczne, w których pacjent odczuwa dyskomfort związany z utratą słuchu. Informacje te są pomocne przy wyborze
Pacjenci, którzy są ubezpieczeni i posiadają orzeczenie o stopniu niepełnosprawności bądź grupę inwalidzką, mogą ubiegać się o dofinansowanie zakupu aparatów słuchowych z NFZ oraz
Audiometr tonowy o poszerzonym górnym zakresie częstotliwości w stosunku do audiometru o podstawowym paśmie, obejmuje zakres
Do punktu protetycznego zgłosił się pacjent z jednostronnym niedosłuchem przewodzeniowym powstałym w wyniku przewlekłego zapalenia ucha środkowego z wyciekiem ropnym. Pacjent chciałby lepiej słyszeć. Protetyk słuchu powinien zaproponować mu protezowanie aparatem
Do wyznaczenia progu słyszenia u osób, które nie współpracują przy audiometrii tonalnej, można zastosować pomiar ABR. Wskaż zestaw częstotliwości, które może wygenerować standardowy system pomiarowy do ABR, celem rekonstrukcji audiogramu.
Zadaniem przedwzmacniacza mikrofonu elektretowego stosowanego w aparatach słuchowych jest
Najtańszym rozwiązaniem pozwalającym w obiektach użyteczności publicznej na przesyłanie sygnału audio jest
Protetyk słuchu, pobierając wycisk z ucha na aparat słuchowy, powinien zwrócić uwagę na to, by
W metodzie doboru aparatu słuchowego NAL-NL1 wykorzystuje się
Ostatnim etapem produkcji wkładki metodą SLA jest
Jakie skutki może powodować guz kąta mostowo-móżdżkowego (nerwiak nerwu VIII)?
Najczęściej stosowaną słuchawką w aparatach słuchowych jest słuchawka
Badanie otoemisji akustycznych służy do oceny
Jaka jest prawdopodobna przyczyna popiskiwania aparatu słuchowego zausznego?
Który z czynników doboru aparatu słuchowego stanowi czynnik audiologiczny?
Polimetakrylan metylu, stosowany jako materiał do wykonywania wkładek usznych, należy do grupy materiałów
Następstwem przewlekłego zapalenia ucha środkowego z wysiękiem może być
W celu wyeliminowania ryzyka pojawienia się efektu okluzji podczas dopasowania aparatów słuchowych należy
Które badanie słuchu należy przeprowadzić z użyciem mostka impedancyjnego?
Które rozwiązanie techniczne powinien zaproponować protetyk rodzicom z głębokim niedosłuchem, którym urodziło się dziecko, aby poprawić bezpieczeństwo w nocy i komfort życia rodziny?
Które z wymienionych schorzeń charakteryzuje się w swojej początkowej fazie niskoczęstotliwościowym ubytkiem słuchu, występowaniem rezerwy ślimakowej oraz tzw. załamkiem Carharta w obrazie wyniku badania audiometrycznego?
Zgodnie z wytycznymi w zakresie doboru aparatów słuchowych u dzieci w wieku 0÷4 lat minimalna powierzchnia pomieszczenia do badania słuchu wynosi
Jakie zjawisko bada się podczas przeprowadzania próby Fowlera?
Podczas przetwarzania analogowo-cyfrowego w aparatach słuchowych, chcąc uniknąć błędu próbkowania, należy przyjąć częstotliwość próbkowania
Które z wymienionych badań słuchu wykonuje się u noworodków jako przesiewowe?
Metoda wstępująca i zstępująca jest wykorzystywana między innymi do
Podczas wykonywania wycisku z ucha, po założeniu tamponu, protetyk powinien sprawdzić, czy tampon
Która z wymienionych behawioralnych metod badania słuchu nie jest badaniem uwarunkowanym?
Każda instrukcja obsługi aparatu słuchowego powinna zawierać informacje, które umożliwią osobie niedosłyszącej samodzielne wykonanie
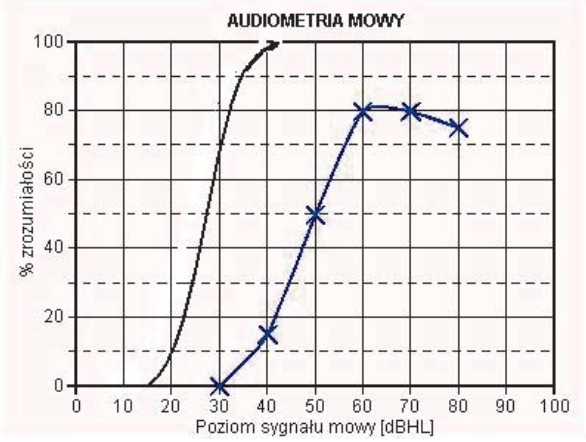
Pokazany na rysunku audiogram słowny pacjenta wskazuje na uszkodzenie słuchu typu
Aparat typu RIC (Receiver in Canal) w odróżnieniu od aparatu BTE (Behind The Ear) jest wyposażony
Protetyk słuchu podczas osłuchiwania aparatu słuchowego zausznego stwierdza, że aparat jest za cichy. Co może być tego przyczyną?
Zadaniem przedwzmacniacza mikrofonu elektretowego stosowanego w aparatach słuchowych jest
Przy użyciu otoskopu protetyk słuchu może stwierdzić
Na etapie dopasowania aparatów słuchowych protetyk słuchu powinien współpracować z lekarzem w zakresie
Czym różni się aparat ITE od ITC?
Jaką inną nazwę stosuje się dla niedosłuchu starczego?
Czujnik wykrywający dzwonek do drzwi przesyła informacje do sygnalizatora, który informuje o tym osobę niedosłyszącą
Występowanie objawu wyrównania głośności wskazuje na