Pytanie 1
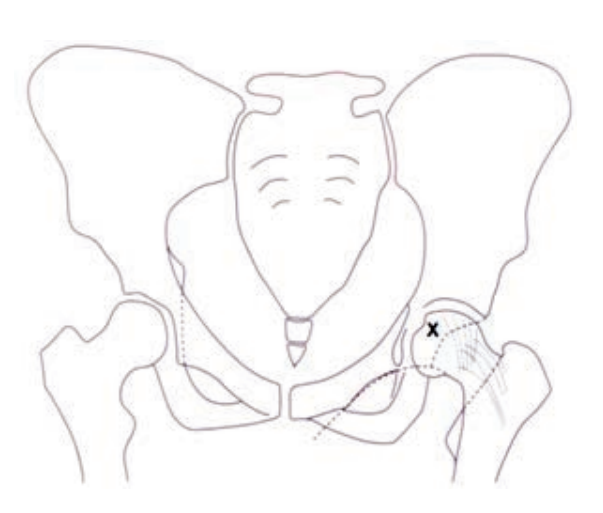
Na rycinie rentgenogramu w projekcji AP symbolem X oznaczono
Wynik: 5/40 punktów (12,5%)
Wymagane minimum: 20 punktów (50%)
Na rycinie rentgenogramu w projekcji AP symbolem X oznaczono

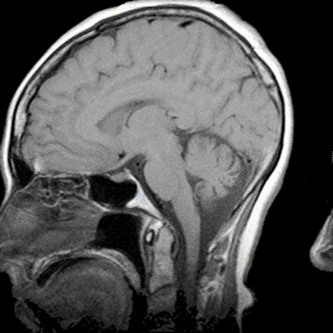
Który artefakt uwidoczniono na skanie RM głowy?
Który system informatyczny służy do archiwizacji i transmisji obrazów radiologicznych?
Do badania MR nadgarstka pacjenta należy ułożyć
Rozpraszanie promieniowania X, w wyniku którego następuje zwiększenie długości fali promieniowania, to zjawisko
Zamieszczone na ilustracji obrazy dotyczą badania
Zamieszczony elektrokardiogram przedstawia
W trakcie obrazowania metodą rezonansu magnetycznego wykorzystywane jest zjawisko wysyłania sygnału emitowanego przez
Brak odpowiedzi na to pytanie.
Po wykonanej radioterapii do dokumentacji pacjenta należy wpisać dawkę promieniowania w jednostce
Brak odpowiedzi na to pytanie.
Na obrazie rentgenowskim strzałką zaznaczono
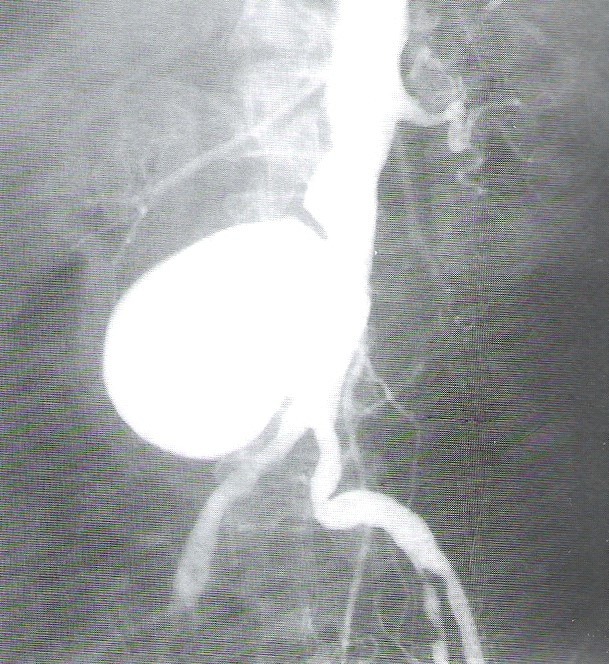
Brak odpowiedzi na to pytanie.
Elementem systemu rejestracji obrazu, w którym fotony promieniowania X są bezpośrednio konwertowane na sygnał elektryczny, jest
Brak odpowiedzi na to pytanie.
W pozytonowej tomografii emisyjnej PET zostaje zarejestrowane promieniowanie powstające podczas
Brak odpowiedzi na to pytanie.
Który radioizotop jest emiterem promieniowania alfa?
Brak odpowiedzi na to pytanie.
Jaki sposób frakcjonowania dawki jest stosowany w radioterapii konwencjonalnej?
Brak odpowiedzi na to pytanie.
Na radiogramie uwidoczniono złamanie
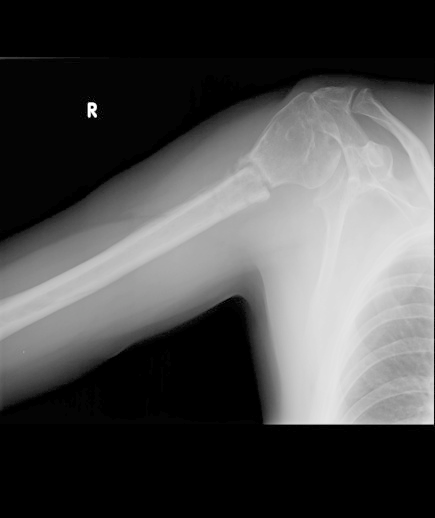
Brak odpowiedzi na to pytanie.
Jakie wymagania techniczne muszą spełniać aparaty terapeutyczne stosowane w zakładach brachyterapii, służące bezpośrednio do napromieniania pacjenta metodą zdalnego wprowadzania źródeł promieniotwórczych?
Brak odpowiedzi na to pytanie.
Który środek ochrony radiologicznej pacjenta należy zastosować podczas wykonywania zdjęcia bocznego kręgosłupa szyjnego?
Brak odpowiedzi na to pytanie.
Na zamieszczonej ilustracji przedstawiono ułożenie pacjenta do wykonania zdjęcia rentgenowskiego
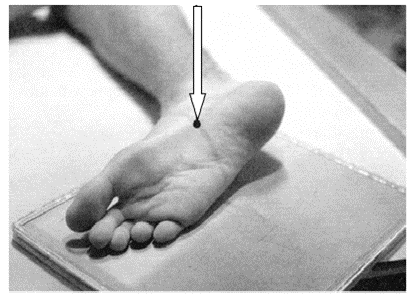
Brak odpowiedzi na to pytanie.
Którą kasetę należy wykorzystać do wykonania rentgenogramu klatki piersiowej w projekcji bocznej u 35-letniej pacjentki o wzroście 165 cm i wadze 54 kg?
Brak odpowiedzi na to pytanie.
Na ilustracji przedstawiono zjawisko
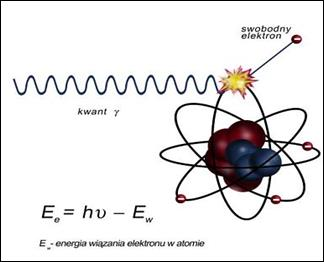
Brak odpowiedzi na to pytanie.
Warstwa półchłonna (WP) jest wyrażona w mm Cu dla
Brak odpowiedzi na to pytanie.
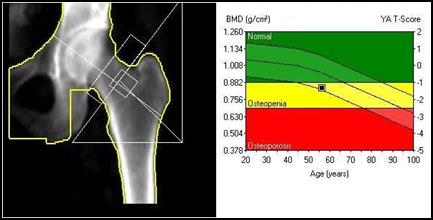
Miejscem wykonania pomiaru densytometrycznego z kości przedramienia jest
Brak odpowiedzi na to pytanie.
W radioterapii konwencjonalnej pacjent jest leczony promieniowaniem pochodzącym
Brak odpowiedzi na to pytanie.
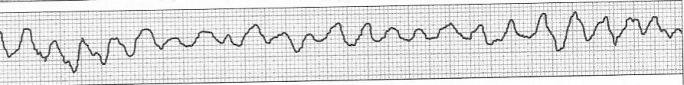
Na wykresie EKG zaznaczono
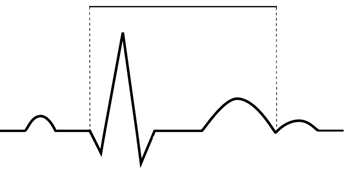
Brak odpowiedzi na to pytanie.
Jak oznacza się w radioterapii obszar tkanek zawierający GTV i mikrorozsiewy w fazie niewykrywalnej klinicznie?
Brak odpowiedzi na to pytanie.
Na obrazie TK nadgarstka uwidocznione jest złamanie kości
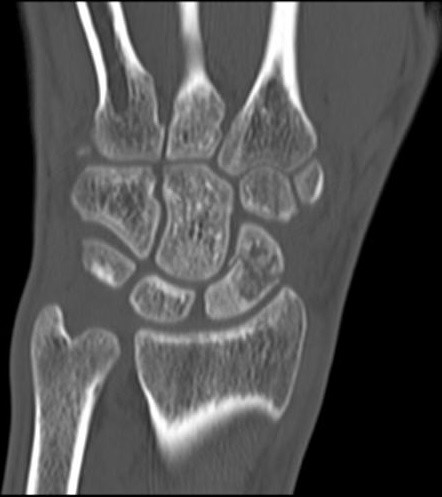
Brak odpowiedzi na to pytanie.
W zapisie EKG załamek U występuje bezpośrednio po załamku
Brak odpowiedzi na to pytanie.
Która przyczyna spowodowała powstanie artefaktu widocznego na zamieszczonym obrazie MR?
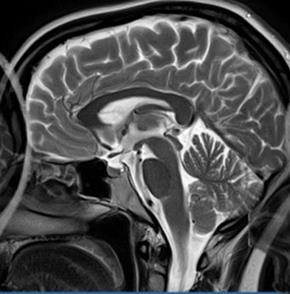
Brak odpowiedzi na to pytanie.
Którą strukturę anatomiczną oznaczono na obrazie rezonansu magnetycznego?
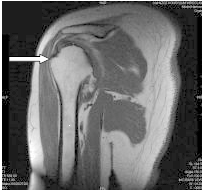
Brak odpowiedzi na to pytanie.
Parametrem krwi, który powinien zostać oznaczony u pacjenta przed wykonaniem badania MR z kontrastem jest
Brak odpowiedzi na to pytanie.
W radiografii mianem SID określa się
Brak odpowiedzi na to pytanie.
Na obrazie ultrasonograficznym jamy brzusznej uwidoczniono
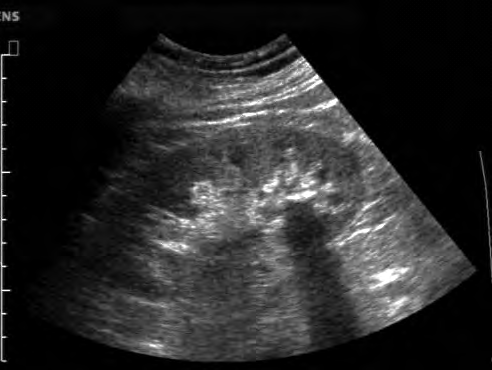
Brak odpowiedzi na to pytanie.
Na scyntygramie kości strzałkami oznaczono ogniska
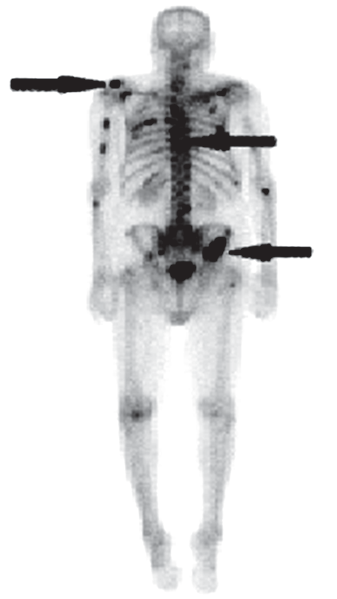
Brak odpowiedzi na to pytanie.
Planowany obszar napromieniania PTV obejmuje
Brak odpowiedzi na to pytanie.
Podczas teleradioterapii piersi lewej narządem krytycznym jest
Brak odpowiedzi na to pytanie.
Fistulografia to badanie kontrastowe
Brak odpowiedzi na to pytanie.
W radiologii analogowej lampy rentgenowskiej z tubusem używa się do wykonania zdjęcia
Brak odpowiedzi na to pytanie.
Do zdjęcia lewobocznego kręgosłupa lędźwiowo-krzyżowego pacjenta należy ułożyć na boku
Brak odpowiedzi na to pytanie.
Ile razy i jak zmieni się wartość natężenia promieniowania X przy zwiększeniu odległości OF ze 100 cm do 200 cm?
Brak odpowiedzi na to pytanie.
W obrazowaniu metodą rezonansu magnetycznego T1 oznacza czas
Brak odpowiedzi na to pytanie.