Pytanie 1
Rumień skóry pojawiający się podczas radioterapii jest objawem
Wynik: 26/40 punktów (65,0%)
Wymagane minimum: 20 punktów (50%)
Rumień skóry pojawiający się podczas radioterapii jest objawem
W ultrasonografii występuje zależność:
W której projekcji należy wykonać badanie radiologiczne kręgosłupa lędźwiowego, by na otrzymanym zdjęciu wyrostki kręgów lędźwiowych układały się w charakterystyczny kształt piesków (teriera szkockiego)?
Jakie symbole mają odprowadzenia kończynowe dwubiegunowe w badaniu EKG?
Którą strukturę anatomiczną oznaczono strzałką na obrazie rezonansu magnetycznego?
W celu wykonania badania scyntygraficznego układu kostnego radiofarmaceutyk należy podać pacjentowi
Który system informatyczny jest wykorzystywany do archiwizowania i przesyłania obrazów na stacje diagnostyczne w standardzie DICOM?
Zgodnie z procedurą wzorcową w badaniu MR należy ułożyć pacjenta na brzuchu do diagnostyki
„Ognisko zimne” w obrazie scyntygraficznym określa się jako
Obrazy MR kręgosłupa szyjnego przedstawiają etap planowania badania warstw
Wskazaniem do wykonania przesiewowego badania densytometrycznego jest
W jaki sposób należy ustawić promień centralny w stosunku do ramienia i przedramienia, by wykonać zdjęcie rentgenograficzne stawu łokciowego u pacjenta z przykurczem?
Odprowadzenie EKG mierzące różnicę potencjałów między lewym podudziem a prawym przedramieniem oznacza się jako
Wysoką rozdzielczość przestrzenną obrazowania MR uzyskuje się przez
Który obszar napromieniania wskazano na ilustracji strzałką?
Jakie wiązki promieniowania emituje medyczny akcelerator liniowy?
Pojawienie się w zapisie EKG patologicznego załamka Q lub QS może wskazywać na
Jaki jest cel stosowania bolusa w radioterapii?
Czas repetycji w obrazowaniu metodą rezonansu magnetycznego to
Centratory laserowe zamontowane w kabinie aparatu terapeutycznego służą do
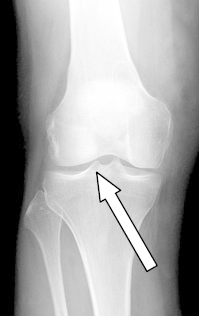
Którą strukturę anatomiczną oznaczono strzałką na radiogramie stawu kolanowego?
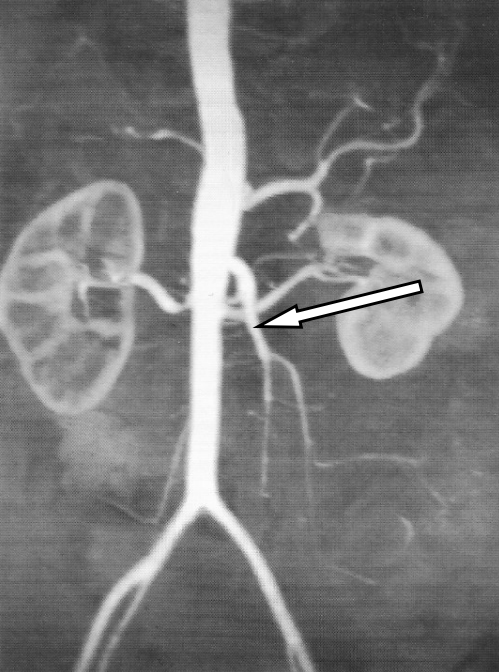
Którą tętnicę zaznaczono strzałką na obrazie MR?
Które informacje należy zamieścić na strzykawce z radiofarmaceutykiem przygotowanym przez technika elektroradiologa?
Zdjęcie rentgenowskie nadgarstka w przywiedzeniu dołokciowym jest wykonywane w celu uwidocznienia kości
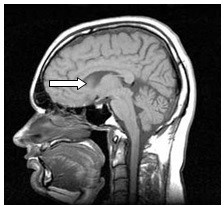
Zaznaczona strzałką struktura anatomiczna na obrazie rezonansu magnetycznego to
W jaki sposób należy oprzeć stroik w audiometrycznym badaniu przewodnictwa kostnego?
Jakie wymagania techniczne muszą spełniać aparaty terapeutyczne stosowane w zakładach brachyterapii, służące bezpośrednio do napromieniania pacjenta metodą zdalnego wprowadzania źródeł promieniotwórczych?
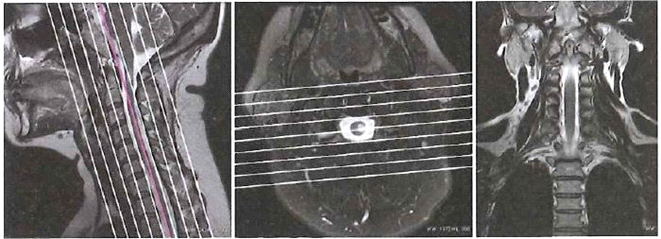
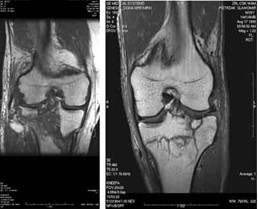
Którą metodą i w której płaszczyźnie zostało wykonane badanie stawu kolanowego zobrazowane na zdjęciach?
W badaniu EEG elektrody referencyjne przymocowane do płatka ucha to
Który system informatyczny służy do archiwizacji i transmisji obrazów radiologicznych?
Jaki czas należy ustawić do wykonania zdjęcia rentgenowskiego dwójki górnej lewej?
| Tabela ekspozycji | |||
|---|---|---|---|
| wartości | czasu (s) | napięcia (kV) | natężenia (mA) |
| zęby przedtrzonowe i kły | 0,160 | 60 | 8 |
| siekacze | 0,120 | 60 | 8 |
| zęby trzonowe | 0,200 | 60 | 8 |
| ekspozycja zgryzowo-skrzydełkowa | 0,180 | 66 | 6 |
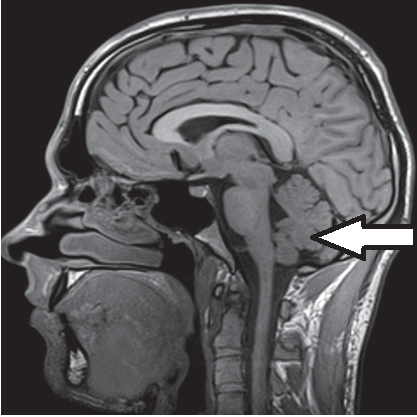
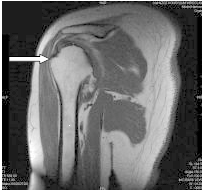
Którą strukturę anatomiczną oznaczono na obrazie rezonansu magnetycznego?
Podczas wykonywania badania EKG czarną elektrodę kończynową należy umieścić na kończynie dolnej
Na radiogramie uwidoczniono
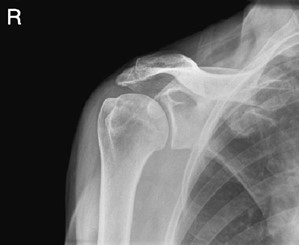
Na radiogramie uwidoczniono złamanie
W brachyterapii MDR stosowane są dawki promieniowania
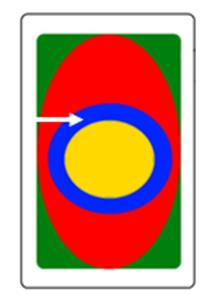
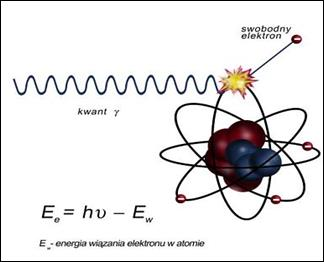
Na ilustracji przedstawiono zjawisko
Po wykonanej radioterapii do dokumentacji pacjenta należy wpisać dawkę promieniowania w jednostce
Do badania MR nadgarstka pacjenta należy ułożyć
Które ciało obce w obszarze badania nie stanowi przeciwwskazania do wykonania MR?