Pytanie 1
Podczas opracowywania kanału korzeniowego zęba, lekarz prosi o przygotowanie pilników K na długość roboczą 22 mm (ISO 8-30). Jakiego zestawu narzędzi należy użyć od koloru?
Wynik: 33/40 punktów (82,5%)
Wymagane minimum: 20 punktów (50%)
Podczas opracowywania kanału korzeniowego zęba, lekarz prosi o przygotowanie pilników K na długość roboczą 22 mm (ISO 8-30). Jakiego zestawu narzędzi należy użyć od koloru?
Osoba mogąca być pacjentem ma prawo do wyrażenia zgody na przeprowadzenie badania lub otrzymanie innych usług zdrowotnych od lekarza lub pielęgniarki po osiągnięciu
Fluoryzacja zapobiega
Jak długo przechowuje się zdjęcia rentgenowskie pacjentów stomatologicznych?
Pacjent z nieprawidłowym zgryzem został skierowany do ćwiczeń mających na celu zwiększenie napięcia mięśnia okrężnego ust poprzez formowanie warg do gwizdania. W tej sytuacji zastosowano rehabilitację w formie ćwiczeń mięśniowych
Uwzględniając wysokość miejsca siedzącego asysty w odniesieniu do wysokości siedzenia lekarza, aby asysta mogła w pełni widzieć pole zabiegowe, linia jej wzroku powinna znajdować się wyżej niż linia wzroku lekarza?
Jakie wskaźniki weryfikacji sterylizacji powinny być przesyłane do laboratorium w celu oceny efektywności działania autoklawu?
Zagrożenie uszkodzenia podczas korzystania z myjki ultradźwiękowej odnosi się do
Jaki identyfikator jednostki medycznej powinien być uwzględniony w pełnej dokumentacji medycznej pacjenta?
Jakie narzędzie wykorzystuje się do zatykania światła naczynia krwionośnego?
Którą diastemę przedstawia rysunek?

Aby przeprowadzić wprowadzenie i formowanie wypełnień w ubytkach próchnicowych, należy przygotować
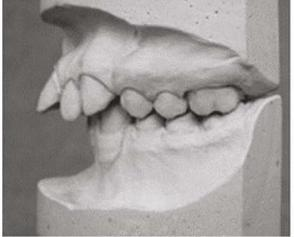
Którą wadę ortodontyczną, według Orlik-Grzybowskiej, przedstawia rysunek?
Aby stworzyć elektroniczny zapis historii choroby pacjenta po raz pierwszy z wykorzystaniem czytnika, należy użyć
Jakiego zabiegu dokonywanego u pacjenta leżącego metodą na cztery ręce nie wymaga użycia ssaka z uwagi na brak aerozolu wodno-powietrznego?
Drugi stały trzonowiec górny po lewej stronie charakteryzuje się następującymi korzeniami:
Przed rozpoczęciem leczenia endodontycznego w zębie 25 należy wykonać zdjęcie u pacjenta
Ręczne narzędzia do skalingu naddziąsłowego działają najskuteczniej i najbezpieczniej, gdy kąt ich przyłożenia do zęba mieści się w zakresie
W klinice dentystycznej dokumenty dotyczące procesu sterylizacji powinny być zachowywane przez co najmniej
Która z wymienionych aktywności – związanych z wykonywaniem wycisków dwuwarstwowych w metodzie pracy na cztery ręce – nie wchodzi w skład zadań asysty?
Fundamentalną jednostką budulcową szkliwa jest
Podczas wykonywania wycisku anatomicznego szczęki, po umieszczeniu łyżki w jamie ustnej pacjenta należy ją osadzać, rozpoczynając od brzegu
Podczas przeprowadzania zabiegu pacjent stracił przytomność. Po natychmiastowym wstrzymaniu procedury oraz upewnieniu się, że parametry życiowe są stabilne, co należy zrobić w pierwszej kolejności?
Metoda wychowania w kulturze zdrowotnej obejmuje informowanie, wyjaśnianie, instruowanie oraz sugerowanie
Przygotowując zapotrzebowanie na materiały konieczne do przeprowadzenia zabiegu wybielania zębów, jakie preparaty należy zamówić?
Na matowej powierzchni szklanej płytki za pomocą metalowej szpatułki, do precyzyjnie odmierzonej ilości cieczy, sukcesywnie dodaje się proszek, nieprzerwanie mieszając, aż do uzyskania jednorodnej, błyszczącej masy o konsystencji plasteliny. Czas efektywnego mieszania, w zależności od ilości materiału, wynosi od 60 do 90 sekund. Który rodzaj cementu przygotowuje się w opisany sposób?
Który z wymienionych środków jest używany jako wkładka dozębodołowa w przypadku bólu poekstrakcyjnego?
W amerykańskim systemie oznaczenie B odnosi się do górnego prawego zęba
Procedura wykorzystywana w ortodoncji, polegająca na zmniejszeniu szerokości zębów poprzez usunięcie niewielkiej ilości szkliwa, nazywana jest
Jaki jest wskaźnik intensywności próchnicy w grupie 50 osób z próchnicą, które mają łącznie 171 chorych zębów?
Podczas wykonywania odsysania mieszanki piasku z wodą, końcówka ssaka powinna być ustawiona naprzeciwko wylotu dyszy piaskarki, ukierunkowana na oczyszczany ząb oraz w odpowiedniej odległości od niego
Na powierzchni podniebiennej guzka podniebiennego, bliższego pierwszego górnego trzonowca, może występować guzek
Higienistka, w ramach profilaktyki przedporodowej, informując kobietę w ciąży o poprawnym sposobie karmienia butelką, powinna zwrócić uwagę na kąt trzymania butelki względem szpary ust dziecka, który wynosi
W trakcie oceny dorosłego pacjenta wskaźnikiem CPITN w jednym sekstancie odnotowano wystąpienie kodu objawów chorobowych 3, co wskazuje na obecność
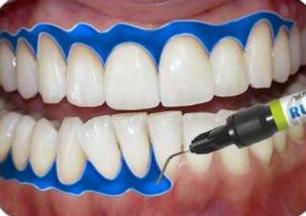
Lekarz dentysta przed zabiegiem wybielania nałożył preparat, widoczny na ilustracji, na uzębienie pacjenta.
Kolejną czynnością, którą powinna wykonać asysta, jest
W badaniu przedmiotowym u pacjenta zauważono: odwrotny nagryz od przyśrodkowego siekacza do ostatniego trzonowca jednej połowy szczęki, zachowana jest linia symetrii, jednak w rysach twarzy można zaobserwować niewielkie zapadnięcie policzka i górnej wargi oraz uwypuklenie dolnej wargi po stronie z zaburzeniami. Na podstawie wyników badania można postawić diagnozę zgryzu
Która technika szczotkowania zębów efektywnie eliminuje płytkę bakteryjną z dziąsłowych kieszonek?
W sytuacji, gdy rodzice się sprzeciwiają, kto może wyrazić zgodę na wykonanie świadczenia zdrowotnego?
W trakcie zabiegu jonoforezy afty, po uruchomieniu urządzenia, jakie powinno być ustawione natężenie prądu?
Jakie zalecenia powinno się dać pacjentowi z plamkowym szkliwem?