Pytanie 1
Który wynik badania przedstawiony na rysunku wskazuje na występowanie u pacjenta zeza rozbieżnego około 10°?


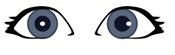
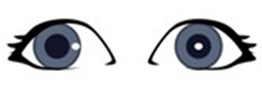
Wynik: 29/40 punktów (72,5%)
Wymagane minimum: 20 punktów (50%)
Który wynik badania przedstawiony na rysunku wskazuje na występowanie u pacjenta zeza rozbieżnego około 10°?



Do sensorycznych przyczyn powstawania choroby zezowej według Wortha-Chavassé’a zalicza się
Który zapis transpozycji niezborności jest prawidłowy dla korekcji +3,00 Dsph, -5,00 Dcyl oś 10°?
Retinopatia wcześniacza jest schorzeniem polegającym na uszkodzeniu
Niedorozwój jąder nerwów VI i VII powodujący zaburzenia narządu ruchowego oczu jest charakterystyczny dla zespołu
Jeśli w teście Hirschberga refleks świetlny znajduje się w środkowej części tęczówki, to kąt zeza wynosi około
Do wykonywania ćwiczeń mających na celu pokonywanie trudności w czytaniu i pisaniu gęsto ułożonych znaków należy użyć
Który wynik badania amplitudy akomodacji świadczy o uzyskaniu normy dla wieku, jeżeli przed rozpoczęciem ćwiczeń u 25-letniego pacjenta punkt bliski akomodacji wyniósł 20 cm?
U pacjenta stwierdzono zespół monofiksacji z 5° obszarem mroczków centralnych. Które obrazki należy zastosować do oceny stanu obuocznego widzenia na synoptoforze?
Ćwiczenia stabilizujące widzenie obuoczne na synoptoforze przy użyciu soczewek dodatnich są wskazane u pacjentów z akomodacją
Badanie heteroforii do dali na krzyżu Maddoxa należy wykonać z odległości
Który wynik pomiaru PBK należy uznać za prawidłowy u 5-letniego dziecka?
Który wynik badania konwergencji u 8-letniego pacjenta po ćwiczeniach wskazuje na poprawę, jeśli przed ćwiczeniami konwergencja była dobra?
Celem zastosowania metody powidokowej w leczeniu niedowidzenia z centralną fiksacją jest
Leczenie bierno-czynne na lokalizatorze wymaga każdorazowo sprawdzenia
Który wynik pomiaru PBK należy uznać za prawidłowy u 5-letniego dziecka?
Wynik badania ostrości wzroku uzyskany u 6-letniego dziecka przy pełnym wyrównaniu wady refrakcji do dali V= 0,7 wskazuje na występowanie
Zjawisko Haidingera pobudzające działanie dołka środkowego plamki oka niedowidzącego zostało zastosowane w metodzie według
Pomiar poziomu stereoskopii testem Langa II u dziecka w 2. roku życia wykonuje się w zakresie
Które z wymienionych badań elektrofizjologicznych w okulistyce może być zastosowane do oceny ostrości wzroku u 3-letniego pacjenta?
Po serii ćwiczeń ortoptycznych uzyskano jednoczesną percepcję obrazu na obrazkach macularnych i brak percepcji małego (foveolarnego) obrazu. Efekty ćwiczeń wskazują na konieczność
Które zaburzenie może powstać na skutek występowania ptozy wrodzonej?
W celu oceny wielkości kąta zeza u 2-letniego chłopca należy wykonać
Kontrolowanie ustawienia oczu u pacjenta z okresowym eksesem dywergencji można uzyskać, stosując ćwiczenia
W odcinku śródczaszkowym nerwy wzrokowe łączą się na wysokości
W celu poprawy i wzmocnienia stanu obuocznego widzenia można wykonać ćwiczenia z użyciem
Do badania sprawności akomodacji metodą skokową „bliż – dal” należy zastosować
Korekcji pryzmatycznej nie należy stosować w leczeniu
W wyniku ćwiczeń uzyskano poprawę fiksacji z ekscentrycznej na centralną. Który z aparatów należy wykorzystać do ćwiczeń w kolejnym etapie leczenia?
Guz przysadki mózgowej może spowodować
Która informacja uzyskana w wywiadzie rodzinnym jest nieistotna w etiologii zeza?
Badanie obuocznego widzenia z użyciem synoptoforu wykazało u 7-letniego pacjenta „krzyżowanie” obrazów. Dla tego dziecka wskazane jest ćwiczenie
W porażeniu nerwu IV występuje upośledzony ruch oka
Jeśli stwierdzono wadę refrakcji OP +1,50 Dsph/-0,50 Dcyl./180° ax., to u pacjenta występuje astygmatyzm
Który zapis wyniku badania cover-testem świadczy o występowaniu II typu zeza akomodacyjnego?
| CT do dali c.c. | CT do blizy c.c. | |
| A. | (+) | (+) |
| B. | (-) | (-) |
| C. | (-) | (+) |
| D. | (+) | (-) |
Twarde soczewki kontaktowe są szczególnie przydatne w korekcji niezborności
Kontrolowanie ustawienia oczu u pacjenta z okresowym ekcesem dywergencji nie można uzyskać, stosując ćwiczenia
Jeżeli pomiar refrakcji wykaże różnice w sile załamywania promieni w dwóch głównych południkach rogówki, to wadę tę należy skorygować soczewkami
Ćwiczenia z użyciem lokalizatora dźwiękowego mają na celu poprawę
Obserwacja i wywiad z pacjentem wykazały wyrównawcze ustawienie głowy z brodą uniesioną ku górze. Taki stan może sugerować występowanie zeza