Pytanie 1
Podczas sprawdzania aparatu słuchowego w komorze pomiarowej w punkcie odniesienia
Wynik: 36/40 punktów (90,0%)
Wymagane minimum: 20 punktów (50%)
Podczas sprawdzania aparatu słuchowego w komorze pomiarowej w punkcie odniesienia
Za pomocą badania słuchu przeprowadzonego przy użyciu audiometru skriningowego uzyskuje się informację o
U dziecka z jednostronną głuchotą odbiorczą powinno się zastosować
Z ilu części składa się błona bębenkowa?
Jeżeli w próbie SISI liczba wykrytych przyrostów natężenia prezentowanego sygnału wynosi 80%, to wynik ten wykazuje na uszkodzenie
Kiedy jest wymagane maskowanie ucha niebadanego podczas wyznaczania progu przewodnictwa powietrznego?
Podstawa strzemiączka opiera się
Aparaty słuchowe na przewodnictwo powietrzne należą do grupy aparatów stosowanych u pacjentów, u których zdiagnozowano
Po wstępnej diagnozie uszkodzenia aparatu słuchowego typu BTE protetyk słuchu może samodzielnie wymienić
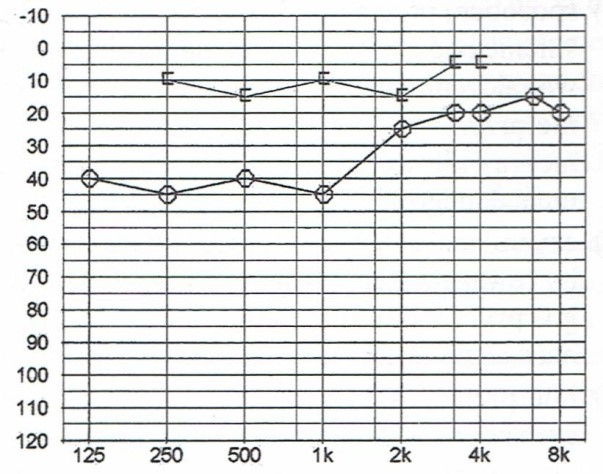
Przedstawiony audiogram wskazuje na niedosłuch
Niedziałający aparat słuchowy typu RIC należy odesłać do producenta w przypadku stwierdzenia
Gdy woskowina zatka dźwiękowód we wkładce usznej, należy
Odruch Moro to reakcja dziecka na bodziec akustyczny charakteryzująca się
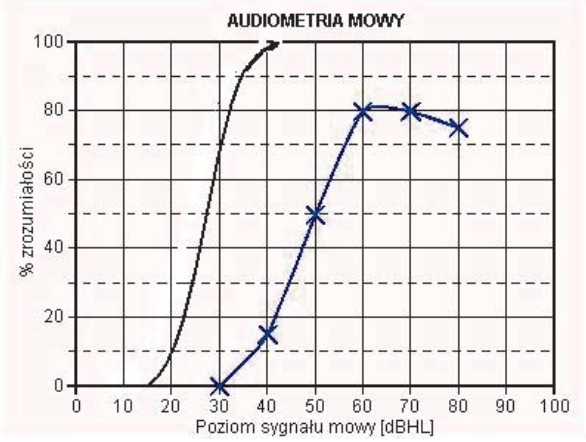
Pokazany na rysunku audiogram słowny pacjenta wskazuje na uszkodzenie słuchu typu
Dobrze wykonany odlew z ucha musi mieć prawidłowo uwidocznione następujące elementy anatomiczne:
Protetyk słuchu powinien poinformować pacjenta, że aparatów ładowalnych nie wolno
Próg przewodnictwa kostnego określa stan
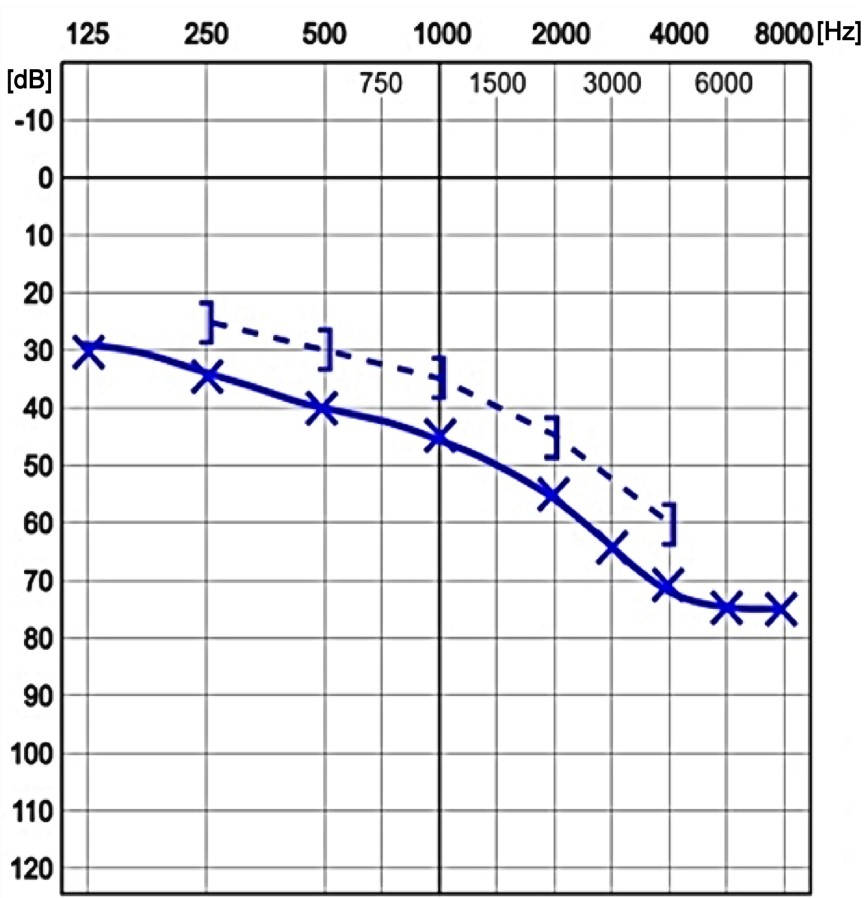
Jeżeli wyniki prób stroikowych pacjenta są identyczne z zapisanymi w tabeli, to badanie audiometrii tonalnej wskaże na występowanie obustronnego niedosłuchu typu
| Rodzaj próby stroikowej | Wynik próby |
|---|---|
| Próba Webera | Lateralizacja centralna |
| Próba Rinnego | Obustronnie czas słyszenia dźwięku ze wzbudzonego stroika droga przewodnictwa powietrznego (PP) jest krótszy niż droga przewodnictwa kostnego (PK) |
Próba Gellego służy ocenie
Mięsień strzemiączkowy jest przyczepiony do
Refleks świetlny widoczny na błonie bębenkowej znajduje się w kwadrancie
Do punktu protetycznego zgłosił się pacjent z piszczącym od kilku dniu aparatem zausznym. Jaka może być przyczyna nieprawidłowego funkcjonowania tego aparatu?
Jaki kształt ma krzywa artykulacyjna w niedosłuchu odbiorczym o lokalizacji ślimakowej?
Gdzie w zewnętrznym przewodzie słuchowym należy umieścić tampon podczas wykonywania odlewów z ucha przeznaczonych do wykonania aparatu CIC?
Przedstawiony audiogram wskazuje na niedosłuch typu
Przy użyciu otoskopu protetyk słuchu może stwierdzić
U 4-letniego dziecka z obustronną mikrocją i współistniejącą atrezją przewodu słuchowego zewnętrznego protetyk powinien zaproponować zastosowanie
Błona bębenkowa o prawidłowym stanie charakteryzuje się
Do punktu protetycznego zgłosił się pacjent z jednostronnym niedosłuchem przewodzeniowym powstałym w wyniku przewlekłego zapalenia ucha środkowego z wyciekiem ropnym. Pacjent chciałby lepiej słyszeć. Protetyk słuchu powinien zaproponować mu protezowanie aparatem
Rolę receptora słuchu pełni w uchu ludzkim
Przy jakiej minimalnej wartości różnicy pomiędzy progami słyszenia dla przewodnictwa powietrznego i przewodnictwa kostnego dla poszczególnych częstotliwości wynik badania audiometrii tonalnej może być interpretowany jako niedosłuch przewodzeniowy?
Które z wymienionych schorzeń charakteryzuje się w swojej początkowej fazie niskoczęstotliwościowym ubytkiem słuchu, występowaniem rezerwy ślimakowej oraz tzw. załamkiem Carharta w obrazie wyniku badania audiometrycznego?
Zgodnie z normą PN-EN 60118-7 procedura wyznaczania równoważnego poziomu szumu na wejściu aparatu słuchowego jest następująca:
Zdrowa błona bębenkowa oglądana w czasie otoskopowania charakteryzuje się
Który element aparatu słuchowego może wymienić protetyk słuchu w punkcie protetycznym?
Dla pacjenta z lekkim, jednostronnym niedosłuchem wysokoczęstotliwościowym najlepszym rozwiązaniem będzie zastosowanie aparatu słuchowego
Do punktu protetycznego zgłosił się pacjent, który skarży się, że jego aparat słuchowy „piszczy”. Jaka może być przyczyna tej usterki?
Pozostawienie przez użytkownika na noc włączonego aparatu słuchowego zamkniętego w pudełku powoduje
Co jest przeciwwskazaniem do pobrania wycisku (odlewu) ucha?
Dla niedosłuchu odbiorczego o lokalizacji ślimakowej z dodatnim objawem wyrównania głośności charakterystyczne jest, że w wynikach