Pytanie 1
Zaleca się użycie wskaźników biologicznych do monitorowania każdego wsadu w każdym cyklu podczas procesu sterylizacji?
Wynik: 21/40 punktów (52,5%)
Wymagane minimum: 20 punktów (50%)
Zaleca się użycie wskaźników biologicznych do monitorowania każdego wsadu w każdym cyklu podczas procesu sterylizacji?
Procedura maszynowej dezynfekcji obejmująca etapy: wstępne płukanie, mycie z zastosowaniem środka myjącego o neutralnym pH, dwa pośrednie płukania, a następnie dezynfekcja termiczna w temperaturze 90°C przez 5 minut, gwarantuje inaktywację i eliminację
Jaką minimalną przestrzeń należy zachować pomiędzy podłogą a materiałami sterylnymi, które są umieszczone na półkach w magazynie sterylnym?
Ile wskaźników do monitorowania mycia oraz wskaźników do nadzoru parametrów dezynfekcji termicznej powinno się zakupić na tydzień, jeśli każdego dnia kontrolowane są 10 procesów dezynfekcji termicznej oraz 2 procesy dezynfekcji termiczno-chemicznej?
Czynniki kontaminujące łatwiej przylegają do
Jakie środki ochrony zabezpieczają personel przed wdychaniem tlenku etylenu?
Wskaż odpowiednią procedurę obsługi kontenerów podczas ich mycia oraz dezynfekcji w sposób maszynowy?
W ciągu jednego miesiąca wykorzystywane są dwa opakowania środka do ochrony narzędzi, każde o pojemności 250 ml. Koszt jednego ml tego środka to 0,50 zł. Jaki jest całkowity koszt rocznego zużycia tego preparatu?
Jakie opakowanie jednorazowe powinno być użyte do pakowania narzędzi przeznaczonych do sterylizacji parowej?
Jakie środki zabezpieczające chronią pracowników przed inhalacją tlenku etylenu?
Na proces ręcznej dezynfekcji wpływają
Fiberoskop, po wykryciu nieszczelności, zanim skontaktujesz się z serwisem, powinien
Według klasyfikacji Spauldinga, wyroby o średnim ryzyku mają kontakt
Przed pierwszym użyciem nowe narzędzia chirurgiczne muszą być poddane
Na rękawie papierowo-foliowym wykorzystywanym do sterylizacji za pomocą pary wodnej?
Wyroby medyczne umieszczone w rękaw tyvec-folia w szpitalu mogą być poddawane procesowi sterylizacji
Emulatory są klasyfikowane jako testy należące do
Dokument, na podstawie którego weryfikuje się liczbę narzędzi dostarczonych przez blok operacyjny, to
Za dobór wskaźnika chemicznego, jego zastosowanie oraz interpretację wyników, odpowiada
Do prawidłowego przebiegu procesu sterylizacji parowej wymagane są następujące parametry:
W jaki sposób oznaczany jest środek służący do dezynfekcji na wysokim poziomie?
Test z zastosowaną substancją wskaźnikową imitującą zanieczyszczenia organiczne jest wykorzystywany do kontrolowania
Alkohol nadaje się do usuwania z narzędzi, sprzętu oraz powierzchni resztek
Jakie spektrum działania biobójczego charakteryzuje środki dezynfekcyjne oparte na alkoholu?
Wzierniki nosowe są stosowane w procedurach
Czy sterylizacja niskotemperaturowa z użyciem nadtlenku wodoru jest niewłaściwa dla
Do czynników wpływających na proces starzenia się silikonu, nie zalicza się działanie
Jakie wyroby medyczne powinny być rozmontowane przed ich czyszczeniem i dezynfekcją?
Jakie czynniki wpływają na skuteczność procesu mycia?
Na określenie czasu ważności pakietów po przeprowadzeniu sterylizacji nie oddziałują
Jaką czynność należy przeprowadzić przed umieszczeniem wierteł ortopedycznych bez kaniuli w papierowo-foliowej torebce?
Przedstawione na ilustracji plomby do kontenerów można zastosować

Jakie właściwości jakościowe świadczą o szczelności opakowania papierowo-foliowego?
Jaka jest podstawowa metoda fizyczna stosowana do sterylizacji sprzętu medycznego?
Czym jest antyseptyka?
Która z procedur może być zakwestionowana i uznana za niepoprawną przez organy nadzoru sanitarnego?
Roztwory wody są poddawane procesowi sterylizacji?
Jakie są koszty użycia środka czyszczącego dla 4 cykli mycia maszynowego, jeśli myjnia dezynfektor wykorzystuje 10 litrów wody podczas jednego cyklu, a środek jest dozowany w ilości 25 ml na każdy litr wody, przy czym cena 25 ml środka myjącego wynosi 1,20 zł?
Po połączeniu 10 ml środka dezynfekującego z 990 ml wody uzyska się roztwór o stężeniu
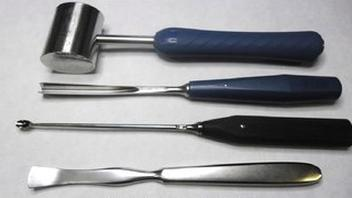
Do dezynfekcji wyrobów medycznych przedstawionych na ilustracji minimalna wartość A0 powinna wynosić 0