Pytanie 1
Pierwszym etapem analizy paralelometrycznej podczas projektowania protezy szkieletowej jest
Wynik: 19/40 punktów (47,5%)
Wymagane minimum: 20 punktów (50%)
Pierwszym etapem analizy paralelometrycznej podczas projektowania protezy szkieletowej jest
W której metodzie punktami orientacyjnymi dla poprawnego ustawienia zębów przednich są fałdy podniebienne i brodawka przysieczna?
W okresie pełnego uzębienia mlecznego łuk górny posiada kształt
Dolną ścianę oczodołu tworzy szczęka i parzysta kość
Dla którego rodzaju uzupełnień bazę stanowi wycisk funkcjonalny (czynnościowy)?
Charakterystyczną właściwością wosku odlewego do frezowania jest jego
Prawidłowy wycisk czynnościowy żuchwy musi spełniać następujący warunek:
Kły górne posiadają powierzchnie:
Podparcia ozębnowe projektowane przy wykonaniu protezy szkieletowej nie mogą
Ile zębów trzonowych występuje w pełnym uzębieniu mlecznym?
Podczas wykonywania modelu dzielonego użycie pinów podwójnych w metalowych koszulkach będzie skutkowało
W protezie całkowitej overdenture, matryca umocowana jest
Czynnościowy aparat do leczenia doprzednich wad zgryzu to
Modelowanie protezy szkieletowej z wosku odlewowegowykonuje się na modelu
Równia pochyła służy do leczenia
Który obszar oporowy zębów obejmuje powierzchnie boczne sąsiadujące bezpośrednio z luką?
Które postępowanie jest zgodne z technologią naprawy złamanej klamry w protezie częściowej osiadającej?
Najkorzystniejszy stosunek wysokości części korzeniowej i koronowej, we wkładzie koronowo - korzeniowym wynosi
Materiałem pomocniczym, używanym do puszkowania zamkniętego metodą wlewową, jest agar lub
Aparatem, którego działanie polega na utrzymaniu uzyskanego wyniku leczenia ortodontycznego, jest
Który z wosków charakteryzuje się całkowitym spalaniem, posiada wysoką konturowość, a jego głównym składnikiem jest wosk Karnauba?
Do której grupy szyn należy szyna Michigan?
Wykonanie aparatu blokowego należy rozpocząć od zestawienia modeli w zgryzie
Wskaż wadę protez zewnątrzustnych wykonanych z materiałów silikonowych.
Które zestawienie przedstawia wkłady koronowe uszeregowane od najmniejszego do największego, biorąc pod uwagę ich zasięg na powierzchni odbudowanego zęba?
Naprawę uszkodzonego aparatu ortodontycznego należy wykonać na
Płytka Schwarza należy do aparatów
Trójkąt Bonwille’a powstaje z połączenia punktów zlokalizowanych na obydwu wyrostkach stawowych żuchwy oraz na
Druciane pętle przedsionkowe są charakterystyczne dla aparatu
Zbyt szybkie wygrzewanie pierścienia odlewniczego może spowodować
Które zestawienie prawidłowo opisuje anodę i katodę w procesie polerowania elektrolitycznego protezy szkieletowej?
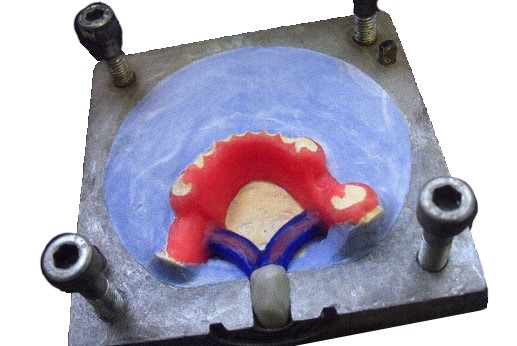
Ilustracja przedstawia protezę woskową w trakcie puszkowania charakterystycznego dla zamiany wosku na akryl metodą
Epitezy twarzy wykonane z materiałów sztywnych charakteryzują się
W której metodzie puszkowania protez całkowitych na etapie wyparzania, po usunięciu roztopionego wosku otrzymuje się w dnie puszki polimeryzacyjnej model gipsowy, a w kontrze puszki zęby sztuczne widoczne od strony powierzchni dośluzówkowych?
Wkłady koronowe wykonuje się z:
Model roboczy do protezy całkowitej, wykonywanej metodą polimeryzacji termicznej, należy odlać z gipsu klasy
Bruksizm w podstawowym stadium objawia się
Przyczyną pękania płyty protezy całkowitej górnej w linii pośrodkowej, w czasie jej użytkowania przez pacjenta, najczęściej jest
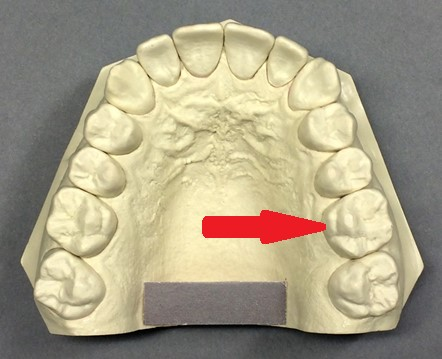
Oznaczeniem zgodnym z zębem wskazanym strzałką na ilustracji jest
Wybierz kolejność nakładania warstw mas ceramicznych na podbudowę metalową.