Pytanie 1
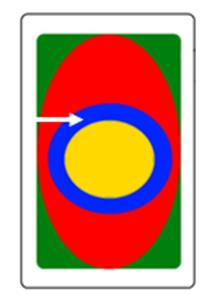
Który obszar napromieniania wskazano na ilustracji strzałką?
Wynik: 32/40 punktów (80,0%)
Wymagane minimum: 20 punktów (50%)
Który obszar napromieniania wskazano na ilustracji strzałką?

W metodzie RM (rezonansu magnetycznego) po umieszczeniu pacjenta w silnym, stałym polu magnetycznym dochodzi do oddziaływania
Które obszary napromieniowania powinien określić lekarz radioterapeuta u pacjenta z nowotworem stercza po wcześniejszej prostatektomii?
Urografia polega na
Kolonoskopia to badanie, które ma na celu ocenę błony śluzowej
Do zdjęcia rentgenowskiego kręgosłupa piersiowego w projekcji AP pacjenta należy ułożyć
Jakie wiązki promieniowania emituje medyczny akcelerator liniowy?
Fala głosowa rozchodzi się
Jaki kolor ma warstwa korowa kości w badaniu MR na obrazie T1- zależnym?
W której technice obrazowania zostają zarejestrowane jednocześnie dwa przeciwbieżne kwanty promieniowania gamma o równej energii 511 keV?
Osłony na gonady dla osób dorosłych powinny posiadać równoważnik osłabienia promieniowania nie mniejszy niż
Które urządzenia pomocnicze służą do unieruchomienia pacjenta do zabiegu radioterapii?
Testy podstawowe z zakresu geometrii pola rentgenowskiego, przeznaczone do sprawdzenia zgodności pola wiązki promieniowania rentgenowskiego z symulacją świetlną, są wykonywane raz
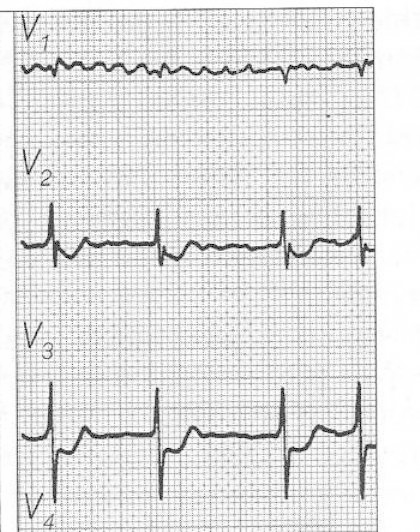
Zamieszczony elektrokardiogram przedstawia
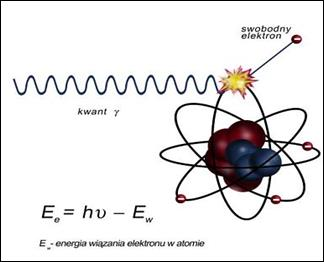
Na ilustracji przedstawiono zjawisko
W ultrasonografii występuje zależność:
W pozytonowej emisyjnej tomografii komputerowej PET radioznacznik podawany jest pacjentowi najczęściej
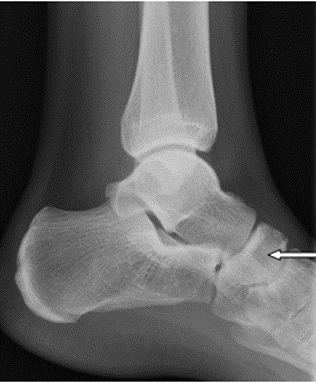
Na zamieszczonym radiogramie strzałką oznaczono kość
W badaniu MR nadgarstka w ułożeniu na supermana pacjent leży na
Zwiększenie napięcia na lampie rentgenowskiej powoduje
Teleradioterapia 4D na etapie planowania leczenia wykorzystuje obrazy
Przy ułożeniu do zdjęcia AP czaszki płaszczyzna
Zgodnie ze standardami do wykonania zdjęcia bocznego czaszki, należy zastosować kasetę o wymiarze
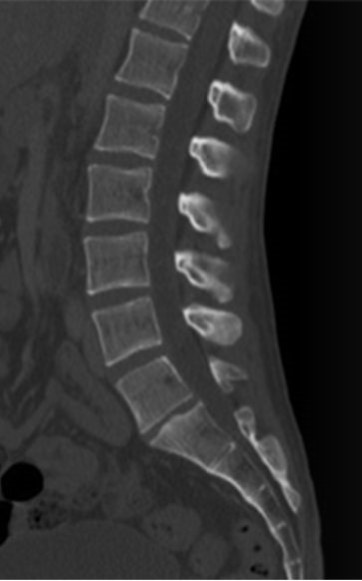
Którą metodą zostało wykonane badanie kręgosłupa zobrazowane na zdjęciu?
Radioizotopowa terapia medycyny nuklearnej polega na wprowadzeniu do tkanek lub narządów radiofarmaceutyku
Podczas badania gammakamerą źródłem promieniowania jest
W przypadku migotania komór w zapisie EKG występuje
Który środek ochrony radiologicznej pacjenta należy zastosować podczas wykonywania zdjęcia bocznego kręgosłupa szyjnego?
Ligand stosuje się
Parametrem krwi, który powinien zostać oznaczony u pacjenta przed wykonaniem badania MR z kontrastem, jest
Jak oznacza się w systemie międzynarodowym czwarty górny ząb mleczny po stronie prawej?
Badanie przewodu pokarmowego metodą podwójnego kontrastu wiąże się z podaniem pacjentowi
Zwiększenie napięcia na lampie rentgenowskiej powoduje
Zdjęcie zatok przynosowych wykonuje się w pozycji
Po podaniu kontrastu obraz zmian nowotworowych w badaniu MR najlepiej uwidacznia się w sekwencji
W której projekcji należy wykonać badanie radiologiczne kręgosłupa lędźwiowego, by na otrzymanym zdjęciu wyrostki kręgów lędźwiowych układały się w charakterystyczny kształt piesków (teriera szkockiego)?
W zapisie EKG linia izoelektryczna obrazuje
Badanie gęstości mineralnej kości metodą DXA należy wykonać
Brachyterapia wewnątrzprzewodowa jest stosowana w leczeniu
W standardowym badaniu elektrokardiograficznym elektrodę C4 należy umieścić