Pytanie 1
Kluczowe zmienne wymagające monitorowania podczas sterylizacji nadtlenkiem wodoru to: czas, temperatura oraz
Wynik: 33/40 punktów (82,5%)
Wymagane minimum: 20 punktów (50%)
Kluczowe zmienne wymagające monitorowania podczas sterylizacji nadtlenkiem wodoru to: czas, temperatura oraz
Jakie narzędzia służą do przytrzymywania tkanek?
Wartość współczynnika redukcji mikroorganizmów dla sterylnych narzędzi wynosi
W trakcie realizacji procedury higienicznego mycia dłoni, ręce powinny być namoczone wodą
Jakiego oleju używa się do konserwacji medycznych produktów ze stali nierdzewnej?
W myjniach dezynfektorach spełniających normę PN EN ISO 15883-2, które służą do dezynfekcji termicznej narzędzi chirurgicznych, nie jest możliwe dezynfekowanie
Fazy sterylizacji to: próżnia, iniekcja substancji sterylizującej, dyfuzja, plazma, wentylacja oraz wyrównanie ciśnień?
Wg klasyfikacji Spauldinga, wziernik nosowy jest klasyfikowany jako sprzęt
Neuroendoskop to urządzenie wykorzystywane w różnych procedurach
Substancje zawierające kwas cytrynowy lub fosforowy, które dodaje się do pierwszej wody stosowanej w płukaniu po myciu alkalicznym, pełnią funkcję
Narzędzia chirurgiczne powinny być konserwowane przy użyciu lubrykatora na bazie oleju
Na wózku do mycia i dezynfekcji sprzętu anestezjologicznego powinno się umieścić
Wyroby są sterylizowane w rękawach poliamidowych
Preparaty, które nie mogą być używane do dezynfekcji narzędzi z plastiku mających kontakt z tkankami lub układem oddechowym, to te, które zawierają
Naboje do sterylizacji przy użyciu tlenku etylenu, w czystej formie bez domieszek innych gazów, mają zawartość
Po zerwaniu zewnętrznej warstwy papieru sterylizacyjnego w obrębie strefy sterylnej pakiet powinien zostać
Gdzie w komorze myjni powinien być zainstalowany test monitorujący parametry dezynfekcji termicznej?
Zapis zawarty w instrukcji obsługi wyrobu medycznego od producenta odnosi się do
Gwinty oraz przeguby instrumentu powinny być nasmarowane olejem.
Jednoparametrowe wskaźniki chemiczne zaliczane są do jakiego rodzaju (klasy)?
Według klasyfikacji Spauldinga, wyroby o średnim ryzyku mają kontakt
Narzędzie chirurgiczne do wielokrotnego użytku z korozją naprężeniową powinno
Ile razy można wykorzystać włókninę sterylizacyjną w roli materiału opakowaniowego?
Czas trwałości sterylnych narzędzi jest uzależniony od
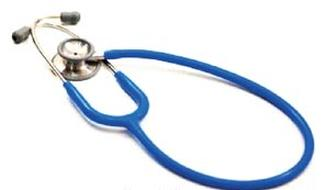
Według klasyfikacji Spauldinga wyrób medyczny przedstawiony na ilustracji należy do grupy ryzyka
Procedura mająca na celu zabezpieczenie przed zakażeniem tkanek, które są naturalnie jałowe, obejmująca między innymi gromadzenie zestawu narzędzi do jednego zabiegu w jednym opakowaniu, to
Temperatura 130°C stanowi parametr dla zgrzewania rękawa
Jakie narzędzie charakteryzuje się pyszczkiem z twardą wkładką, przewlekanego złącza, ramionami oraz uchwytami pozłacanymi?
Widoczne na powierzchni narzędzi osady o brązowo-czerwonym zabarwieniu są skutkiem obecności w wodzie
Jakie substancje czynne są wykorzystywane do dezynfekcji na wysokim poziomie?
Jakiej informacji producent nie zamieszcza na etykiecie sterylnego wyrobu medycznego przeznaczonego do jednorazowego użycia?
W przypadku dezynfekcji sprzętu z materiałów syntetycznych, które mają kontakt z tkankami lub układem oddechowym nie dopuszcza się użycia preparatów zawierających
Jednostajna zmiana koloru odczynnika na arkuszu Bowie-Dick'a wskazuje na właściwą penetrację pary wodnej oraz
Aby przygotować 5 litrów roztworu chemicznego o stężeniu 4,5%, należy wykorzystać
Po połączeniu 28,5 l wody z 1 500 ml środka dezynfekującego uzyskuje się roztwór o stężeniu
Który z czynników sterylizujących jest w stanie przedostać się do narzędzi niezależnie od ich rozmiaru, formy i materiału, z którego są zrobione?
Zgodnie z obowiązującymi wytycznymi, etykieta umieszczona na pojemniku z narzędziami zanurzonymi w środku dezynfekcyjnym powinna zawierać
Jaką metodę dezynfekcji należy zastosować dla sprzętu medycznego odpornego na wysoką temperaturę?
Na ilustracji przedstawiono fragment
| Nazwa odbiorcy | |
| Nazwa narzędzi/wyrobu medycznego | |
| Data sterylizacji | |
| Data ważności (dzień-miesiąc-rok) | |
| Popis osoby pakującej |
Narzędzia chirurgiczne, materiały i produkty gumowe wymagają procesu sterylizacji
Czym charakteryzuje się proces dekontaminacji chemicznej?