Pytanie 1
Narzędziem wykorzystywanym w próbie Webera jest
Wynik: 36/40 punktów (90,0%)
Wymagane minimum: 20 punktów (50%)
Narzędziem wykorzystywanym w próbie Webera jest
Przeprowadzenie badania audiometrii tonalnej nie jest zasadne, jeżeli protetyk słuchu w badaniu otoskopowym stwierdzi
Jeżeli wyniki prób stroikowych pacjenta są identyczne z zapisanymi w tabeli, to badanie audiometrii tonalnej wskaże na występowanie obustronnego niedosłuchu typu
| Rodzaj próby stroikowej | Wynik próby |
|---|---|
| Próba Webera | Lateralizacja centralna |
| Próba Rinnego | Obustronnie czas słyszenia dźwięku ze wzbudzonego stroika droga przewodnictwa powietrznego (PP) jest krótszy niż droga przewodnictwa kostnego (PK) |
Odruch strzemiączkowy u otologicznie zdrowego człowieka pojawia się dla wartości poziomu ciśnienia akustycznego leżącego w zakresie
Przy jakiej minimalnej wartości różnicy pomiędzy progami słyszenia dla przewodnictwa powietrznego i przewodnictwa kostnego dla poszczególnych częstotliwości wynik badania audiometrii tonalnej może być interpretowany jako niedosłuch przewodzeniowy?
Tympanometr jest urządzeniem pozwalającym diagnozować słuch w oparciu o analizę
Pomieszczenie, w którym jest planowane wykonywanie badań słuchu, powinno
W audiometrii impedancyjnej nie jest możliwe wykonanie
Stosowany w audiometrii skrót BOA oznacza
Ubytek typu odbiorczego w zakresie niskich częstotliwości jest charakterystyczny w początkowym stadium
W którym z wymienionych badań poddaje się ocenie interwały czasowe (I-III, III-V, I-V)?
Metody doboru aparatów słuchowych opierające się na przebiegu progu słyszalności to
Która z wymienionych behawioralnych metod badania słuchu nie jest badaniem uwarunkowanym?
Protetyk słuchu, wykonując pacjentowi badanie audiometryczne metodą zstępującą, powinien poprosić go, aby zasygnalizował, kiedy
Badaniem obiektywnym będącym odpowiednikiem próby Carharta (Tone Decay Test) jest
Słuchawka na przewodnictwo kostne w audiometrii zabawowej stosowana jest w celu uwarunkowania na bodźce akustyczne dzieci powyżej 2. roku życia, u których stwierdzono
W porównaniu z metodami dopasowania aparatów słuchowych opartymi na audiometrii tonalnej, metody oparte na skalowaniu głośności charakteryzują się
Pokazany na rysunku audiogram słowny pacjenta wskazuje na uszkodzenie słuchu typu
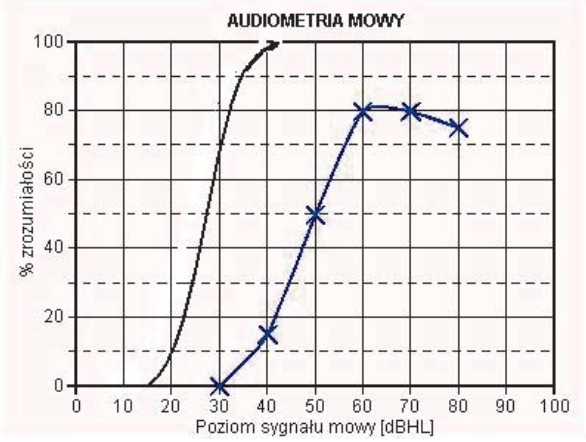
Jeżeli uszkodzeniu ulega układ przewodzeniowy, to wartości progu przewodnictwa
Jaki niedosłuch wywołują choroby ucha wewnętrznego?
Jeżeli w próbie Rinnego czas słyszenia wzbudzonym stroikiem dla przewodnictwa powietrznego jest krótszy niż dla przewodnictwa kostnego, to protetyk słuchu stwierdza niedosłuch
Jakiej reakcji niemowlęcia na bodziec dźwiękowy należy oczekiwać w metodzie badań słuchu COR?
Które z badań pozwala na ocenę występowania tzw. rezerwy ślimakowej?
Która spośród wymienionych czynności jest wykonywana jako pierwsza podczas pobierania odlewu ucha (wycisku)?
Zgodnie z wytycznymi w zakresie doboru aparatów słuchowych u dzieci w wieku 0÷4 lat minimalna powierzchnia pomieszczenia do badania słuchu wynosi
Która metoda badania słuchu przeprowadzana u dzieci do 4 miesiąca życia opiera się na obserwacji reakcji dziecka na proste bodźce dźwiękowe?
W badaniu osoby z niedosłuchem odbiorczym o lokalizacji ślimakowej stwierdza się
Które badanie słuchu umożliwia określenie progu i stopnia rozróżniania?
Kiedy jest wymagane maskowanie ucha niebadanego podczas wyznaczania progu przewodnictwa powietrznego?
Audiometr tonowy o poszerzonym górnym zakresie częstotliwości w stosunku do audiometru o podstawowym paśmie, obejmuje zakres
Występowanie objawu wyrównania głośności wskazuje na
Za pomocą badania słuchu przeprowadzonego przy użyciu audiometru skriningowego uzyskuje się informację o
Przeprowadzenie badania audiometrii tonalnej nie jest zasadne, jeżeli protetyk słuchu w badaniu otoskopowym stwierdzi
Które z wymienionych badań słuchu wykonuje się u noworodków jako przesiewowe?
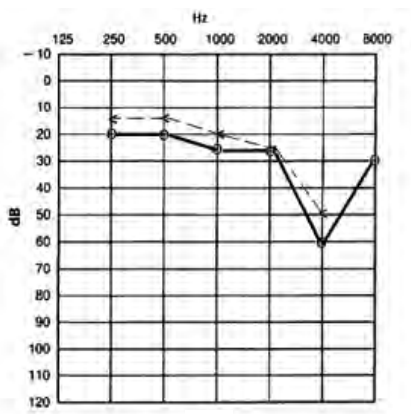
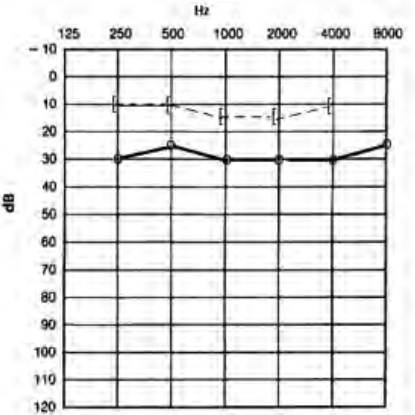
Zamieszczony audiogram przedstawia wynik badania pacjenta
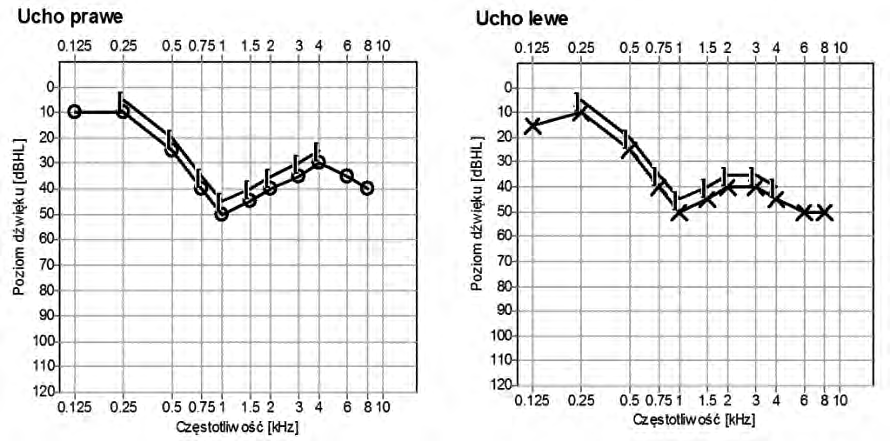
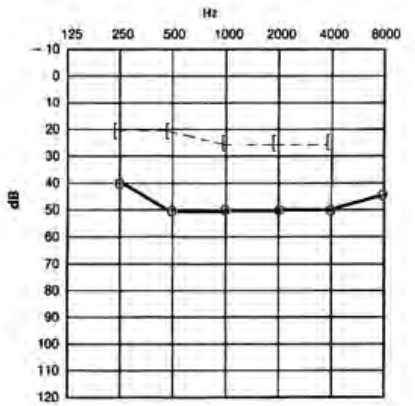
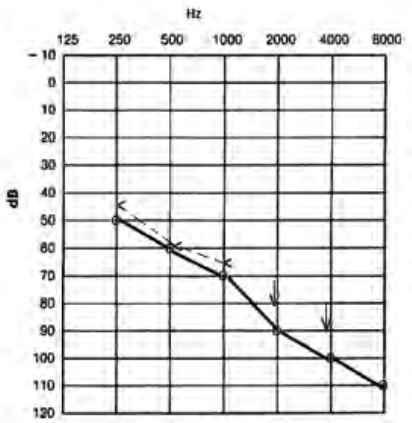
Który audiogram dotyczy pohałasowego ubytku słuchu?
Przy użyciu otoskopu protetyk słuchu może stwierdzić
Próba Lombarda stosowana do wykrywania symulacji niedosłuchu wiąże się z
Protetyk słuchu, wykonując badanie, uzyskał krzywą progową namiotową. Wynik ten może świadczyć o
Protetyk słuchu wykorzystuje test liczbowy