Pytanie 1
W radiografii mianem SID określa się
Wynik: 38/40 punktów (95,0%)
Wymagane minimum: 20 punktów (50%)
W radiografii mianem SID określa się
W jaki sposób należy ustawić promień centralny w stosunku do ramienia i przedramienia, by wykonać zdjęcie rentgenograficzne stawu łokciowego u pacjenta z przykurczem?
W radiologii stomatologicznej ząb o numerze 23 to kieł
Pozytywny środek cieniujący najczęściej stosowany w rentgenodiagnostyce powinien charakteryzować się
W ultrasonografii występuje zależność:
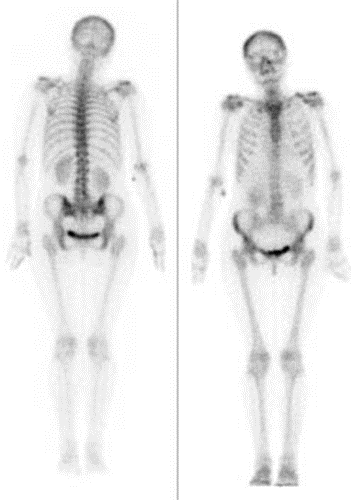
Na którym obrazie zarejestrowano badanie scyntygraficzne?
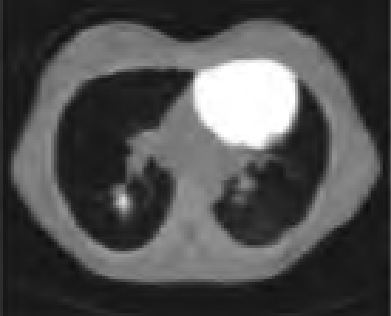
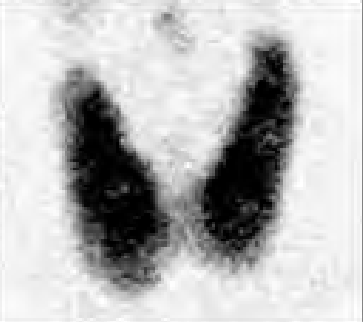
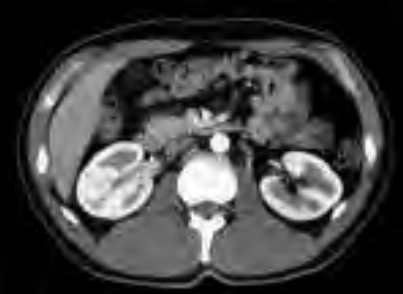
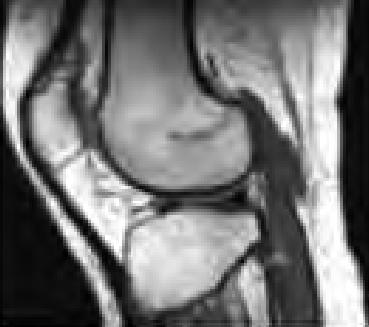
Do czego służy do symulator rentgenowski wykorzystywany w procesie radioterapii?
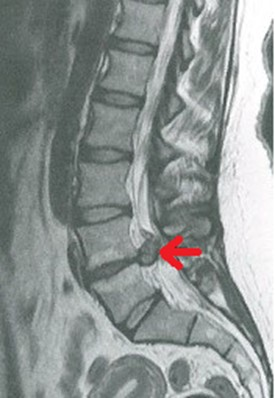
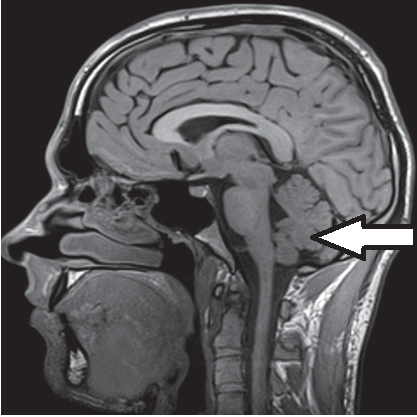
Na obrazie MR kręgosłupa lędźwiowego strzałką wskazano
Przedstawiony obraz został zarejestrowany podczas wykonania
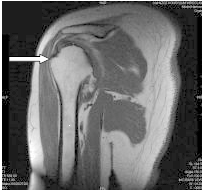
Którą strukturę anatomiczną oznaczono na obrazie rezonansu magnetycznego?
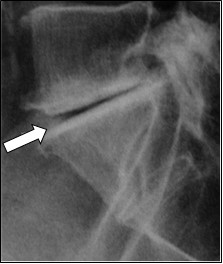
Na rentgenogramie strzałką zaznaczono
Technik elektroradiolog do badania MR kręgosłupa lędźwiowego powinien ułożyć pacjenta:
Promieniowanie rentgenowskie jest
Która właściwość promieniowania X pozwala na skierowanie promienia centralnego na wybrany punkt topograficzny podczas wykonywania badania radiologicznego?
W obrazowaniu MR wykorzystuje się moment magnetyczny
Którą strukturę anatomiczną i w jakiej projekcji uwidoczniono na radiogramie?
Zamieszczone na ilustracji obrazy dotyczą badania
W jakiej pozycji układa się pacjenta do standardowego badania MR kręgosłupa szyjnego?
W lampie rentgenowskiej promieniowanie X powstaje w wyniku hamowania
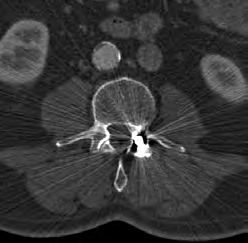
Który artefakt jest widoczny na skanie tomografii komputerowej?
Które zdjęcia należy wykonać pacjentom z chorobą reumatoidalną stawów kolanowych?
Który środek ochrony radiologicznej należy zastosować podczas badania czaszki 53-letniego pacjenta za pomocą tomografii komputerowej?
Którą strukturę anatomiczną oznaczono strzałką na obrazie rezonansu magnetycznego?
Strzykawka automatyczna do podawania kontrastu jest stosowana przy wykonywaniu
W celu wyeliminowania zakłóceń obrazu MR przez sygnały pochodzące z tkanki tłuszczowej, stosuje się
W celu wyeliminowania zakłóceń obrazu MR przez sygnały pochodzące z tkanki tłuszczowej, stosuje się
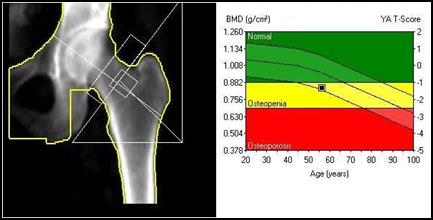
Którą kasetę należy wykorzystać do wykonania rentgenogramu klatki piersiowej w projekcji bocznej u 35-letniej pacjentki o wzroście 165 cm i wadze 54 kg?
Jakie struktury anatomiczne uwidoczniono na obrazie USG?
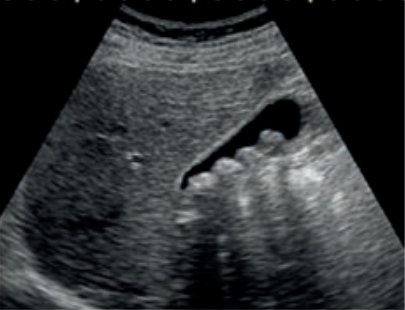
W diagnostyce metodą rezonansu magnetycznego biorą udział
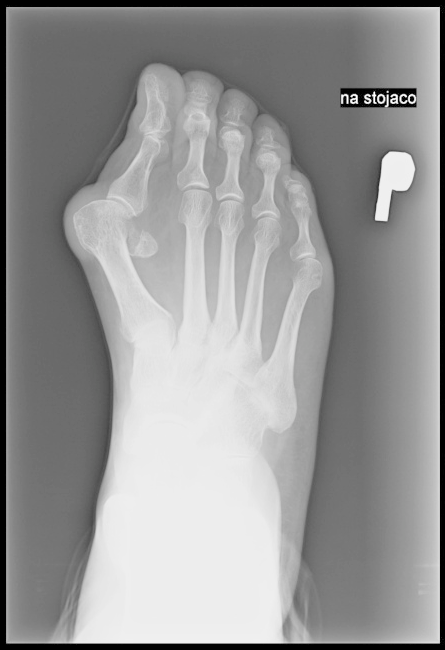
Którą kość zaznaczono strzałką na radiogramie stopy?
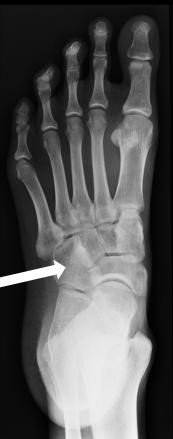
Celiakografia jest badaniem kontrastowym
Na skanie rezonansu magnetycznego serca oznaczono
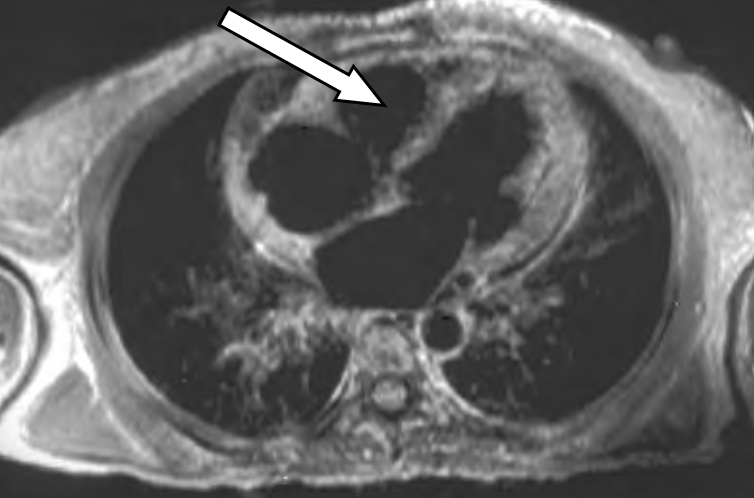
W pracowni ultrasonograficznej technik elektroradiolog nie korzysta z przepisów dotyczących
Przy ułożeniu do zdjęcia kręgów szyjnych CIII-CVII w projekcji przednio-tylnej lampa może być odchylona o kąt
Urografia polega na
Którą strukturę anatomiczną oznaczono na zamieszczonym obrazie rezonansu magnetycznego?
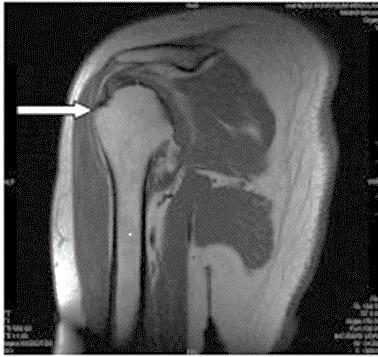
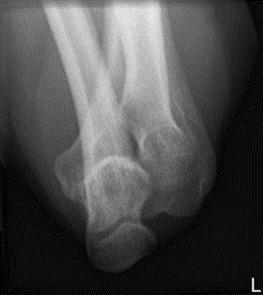
Na radiogramie uwidoczniono
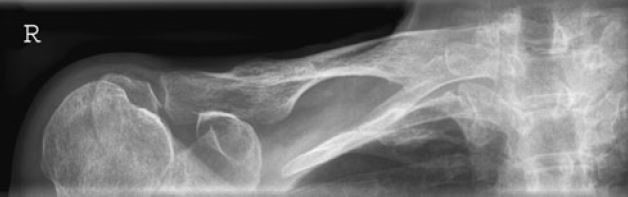
W jakiej projekcji i pod jakim kątem padania promienia centralnego został wykonany radiogram obojczyka?
Który program wtórnej rekonstrukcji obrazów TK pozwala na odwzorowanie wnętrza jelita grubego, tchawicy i oskrzeli?
W badaniu cystografii wstępującej środek kontrastowy należy podać