Pytanie 1
Wyroby medyczne wrażliwe na temperaturę, umieszczone w torebce papierowo-foliowej, powinny być poddane procesowi sterylizacji
Wynik: 30/40 punktów (75,0%)
Wymagane minimum: 20 punktów (50%)
Wyroby medyczne wrażliwe na temperaturę, umieszczone w torebce papierowo-foliowej, powinny być poddane procesowi sterylizacji
Na ilustracjach przedstawiono
Do czego wykorzystuje się myjnię ultradźwiękową?
Na wszystkich pakietach przeznaczonych do procesu sterylizacji powinien być zamocowany lub nadrukowany wskaźnik chemiczny typu
Stan filtra w dnie komory myjni-dezynfektora powinien być sprawdzany przynajmniej raz
Ile wody trzeba przygotować, aby uzyskać 10 litrów 1,5% roztworu dezynfekcyjnego?
Fartuchy operacyjne są pakowane w zestawy po 6 sztuk do kontenerów o objętości 1STE, a następnie poddawane procesowi sterylizacji w urządzeniu o pojemności 4STE, zawsze przy pełnym załadunku. Ile cykli będzie potrzebnych do sterylizacji 480 fartuchów?
Jakie są koszty użycia środka czyszczącego dla 4 cykli mycia maszynowego, jeśli myjnia dezynfektor wykorzystuje 10 litrów wody podczas jednego cyklu, a środek jest dozowany w ilości 25 ml na każdy litr wody, przy czym cena 25 ml środka myjącego wynosi 1,20 zł?
Ile arkuszy krepowanego papieru w kolorze białym i zielonym jest potrzebnych do zapakowania 15 zestawów narzędziowych?
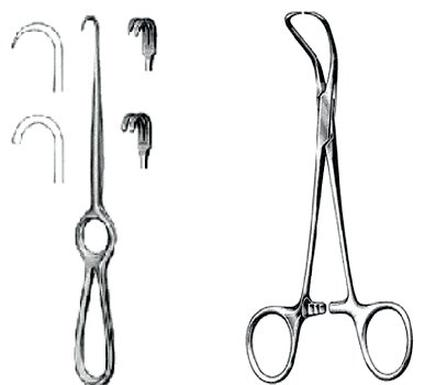
Haki powłokowe brzuszne, zgodnie z klasyfikacją Spauldinga, są klasyfikowane jako sprzęt
Jakie narzędzia chirurgiczne powinny być rozłożone przed procesem dezynfekcji?
Jakie czynniki wpływają na skuteczność procesu mycia?
Jakie narzędzia powinny być zdemontowane przed procesem dezynfekcji?
Implant, który utracił swoje właściwości użytkowe i ma być zniszczony, to
Przedstawiony na zdjęciu sprzęt medyczny należy przed dezynfekcją

Najniższa wartość A0 w procesie dezynfekcji narzędzi, które mają styczność z ranami, powinna wynosić
Należy realizować kontrolę procesu sterylizacji parowej przy pomocy testów
Preparat dezynfekcyjny przeznaczony do dezynfekcji na średnim poziomie, który ma działanie na wegetatywne formy wszystkich rodzajów bakterii (w tym prątków), wszystkie wirusy (zarówno osłonkowe, jak i bezosłonkowe) oraz grzyby, nosi oznaczenie
Jakie mają zastosowanie preparaty alkoholowe?
Aerator to urządzenie stosowane w sterylizatorni do
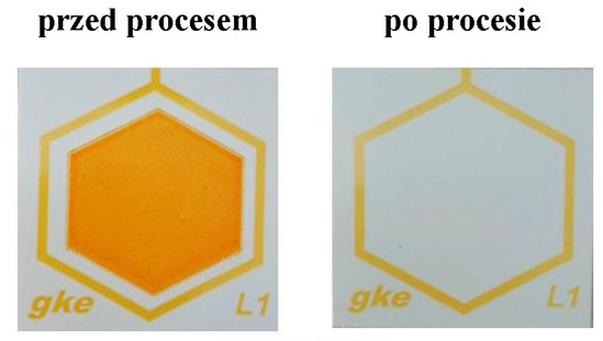
Całkowite usunięcie substancji wskaźnikowej naśladującej pozostałości zaschniętej krwi z testu przedstawionego na ilustracji potwierdza skuteczność
Jakie działania powinny zostać podjęte przed umieszczeniem kaniulowanych wierteł ortopedycznych w papierowo-foliowej torebce?
Jakiej zasady należy się trzymać, gdy przygotowuje się roztwór do mycia w myjni ultradźwiękowej?
Jakie istnieje zagrożenie zakażenia u pacjenta z nienaruszoną skórą podczas kontaktu z urządzeniami medycznymi?
Oblicz łączny koszt dwutygodniowej kontroli jakości zgrzewu, która odbywa się codziennie na dwóch zgrzewarkach rolkowych. Cena jednego testu wynosi 0,10 zł?
Ile pojemników o objętości 1 jednostki wsadu będzie wysterylizowanych w sterylizatorze o pojemności 54 litrów w czasie 2 cykli?
Aby maszyny skutecznie myły narzędzia, konieczne jest
Jakie wymagania nie dotyczą pojemników do sterylizacji parą wodną?
Jakie jest stężenie roztworu po połączeniu 6790 ml wody z 210 ml środka dezynfekcyjnego?
Prewencja zakażeń krwiopochodnych bazuje na zasadzie,
Według klasyfikacji Spauldinga, gastrofiberoskop zalicza się do sprzętu
Kiedy należy wykonać test Bowie-Dicka?
Wskaź, jakie opakowanie sterylizacyjne powinno być użyte do zapakowania zestawu narzędzi chirurgicznych poddawanych sterylizacji w temperaturze 134°C?
Jaką minimalną wartość A0 należy zastosować do dezynfekcji termicznej basenów w szpitalach oraz kaczek?
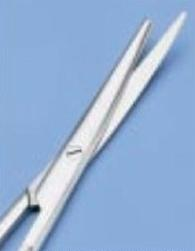
W wyniku jakiego typu korozji złamaniu uległa końcówka nożyczek przedstawionych na ilustracji?
Pojemniki do sterylizacji w sterylizatorach parowych z odpowietrzaniem grawitacyjnym powinny być wyposażone w
Sprzęt po procesie sterylizacji parą wodną zostaje przekazany użytkownikowi,
W ciągu miesiąca do nadzorowania procesów sterylizacji wykorzystuje się 100 wskaźników zintegrowanych, 10 000 wskaźników emulacyjnych oraz 1000 wskaźników wieloparametrowych. Ile sztuk wskaźników kategorii IV, V oraz VI powinno zostać zakupionych do nadzorowania procesów sterylizacji w ciągu kwartału?
Koszt 100 metrów rękawa papierowo-foliowego wynosi 100,00 zł. Ile będzie kosztować rękaw potrzebny do zrealizowania 100 pakietów o długości 25 cm?
Osoba pracująca w sterylizatorni wykorzystuje test Bowie & Dicka do nadzorowania działania