Pytanie 1
W którym aparacie pacjent ma możliwość wyboru przynajmniej dwóch różnych zestawów ustawień aparatu dostosowanych do różnych warunków akustycznych?
Wynik: 38/40 punktów (95,0%)
Wymagane minimum: 20 punktów (50%)
W którym aparacie pacjent ma możliwość wyboru przynajmniej dwóch różnych zestawów ustawień aparatu dostosowanych do różnych warunków akustycznych?
Użytkowanie aparatów słuchowych u niemowląt należy rozpocząć od
Który z elementów nie występuje w analogowym aparacie słuchowym?
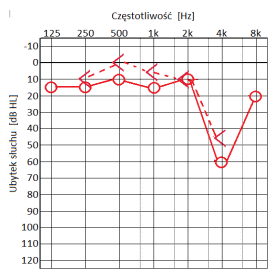
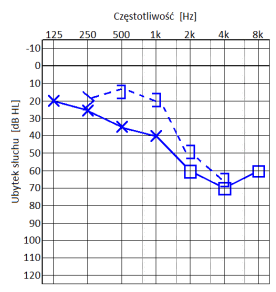
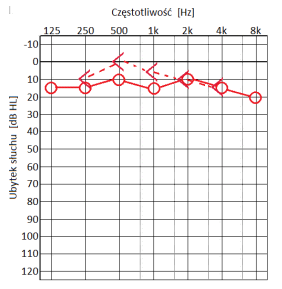
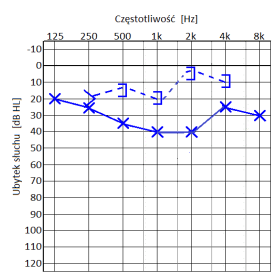
Który audiogram jest charakterystyczny dla urazu akustycznego?
Podczas badań audiometrycznych w polu swobodnym są stosowane
Jaka jest prawdopodobna przyczyna popiskiwania aparatu słuchowego zausznego?
W ostatnich 10-ciu latach największy postęp dokonał się w zakresie stosowania aparatów słuchowych
W przypadku pacjentów z przewlekłym zapaleniem ucha środkowego, aby zaspokoić ich potrzeby związane z komfortem słyszenia, można zastosować
Po wstępnej diagnozie uszkodzenia aparatu słuchowego typu BTE protetyk słuchu może samodzielnie wymienić
Która z wymienionych instytucji udziela pomocy pacjentowi w zakresie dofinansowania zakupu aparatu słuchowego?
Tympanometr jest urządzeniem pozwalającym diagnozować słuch w oparciu o analizę
Pomiaru całkowitego wzmocnienia akustycznego aparatu słuchowego dokonuje się przy poziomie sygnału wejściowego
Na podstawie informacji zawartych w instrukcji użytkownika aparatów słuchowych osoba niedosłysząca może samodzielnie wymienić w aparacie słuchowym zausznym jedynie
W jaki sposób należy dbać o aparat słuchowy w przypadku nadmiernego pocenia się?
Urządzenie BICROS jest urządzeniem wspomagającym słyszenie osób
Badanie słuchu audiometrią mowy nie znajduje zastosowania podczas
W celu wyeliminowania negatywnego wpływu hałasu na rozumienie mowy, w aparatach słuchowych można zastosować
Najczęściej stosowaną słuchawką w aparatach słuchowych jest słuchawka
Aby uzyskać poprawę jakości słyszenia przez telefon komórkowy osobie wyposażonej w aparat słuchowy, należy
Występowanie objawu wyrównania głośności wskazuje na
Który typ tympanogramu może wskazywać na występowanie otosklerozy?
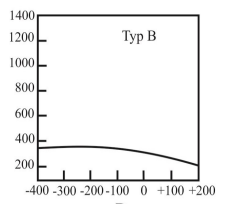
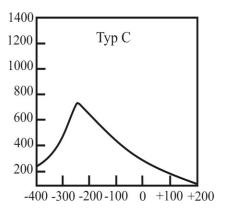
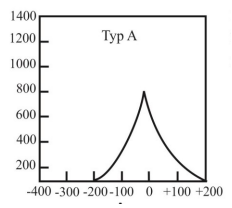
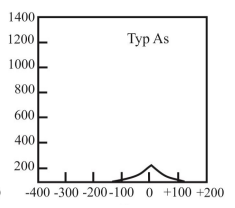
Jaki rodzaj baterii stosuje się w aparatach słuchowych?
Urządzeniem wspomagającym słyszenie stosowanym najczęściej w szkole, w której uczą się uczniowie z wadami słuchu, jest
Słuchawka na przewodnictwo kostne w audiometrii zabawowej stosowana jest w celu uwarunkowania na bodźce akustyczne dzieci powyżej 2. roku życia, u których stwierdzono
Procedura wykonania badania otoskopowego u osoby dorosłej wymaga, aby przed wprowadzeniem wziernika usznego do zewnętrznego przewodu słuchowego odciągnąć małżowinę uszną
W trakcie wyznaczania progu przewodnictwa kostnego wzglęnego z maskowaniem protetyk powinien
Zdrowa błona bębenkowa oglądana w czasie otoskopowania charakteryzuje się
Mostek impedancyjny może być wykorzystywany w celu
Pacjenci, u których stwierdzono umiarkowany niedosłuch w jednym uchu przy jednoczesnej głuchocie ucha drugiego, powinni być zaprotezowani urządzeniem typu
Dopasowanie otwarte aparatu słuchowego należy zastosować u pacjentów z ubytkiem słuchu w zakresie częstotliwości
Badanie otoemisji akustycznych służy do oceny
Instytucjami dofinansowującymi zakup aparatów słuchowych są:
Pacjent z obustronnym niedosłuchem odbiorczym oczekuje po założeniu aparatów słuchowych poprawy rozumienia mowy w hałasie i na ulicy. Pacjentowi należy zaproponować aparat wyposażony w
Próg przewodnictwa kostnego określa stan
Badaniem słuchu pomocnym w wykryciu głuchoty czynnościowej jest
Które rozwiązanie techniczne powinien zaproponować protetyk rodzicom z głębokim niedosłuchem, którym urodziło się dziecko, aby poprawić bezpieczeństwo w nocy i komfort życia rodziny?
Charakterystyka częstotliwościowa słuchawki aparatu słuchowego w całym paśmie przenoszenia ma kształt
Wskazaniem do natychmiastowej wymiany baterii w aparacie słuchowym przez pacjenta jest stwierdzenie
W celu zwiększenia stosunku sygnału do szumu, w aparacie słuchowym stosuje się
Po wstępnej diagnozie uszkodzenia aparatu słuchowego typu BTE protetyk słuchu może samodzielnie wymienić