Pytanie 1
Przekrwiona i obrzęknięta skóra przewodu słuchowego zewnętrznego z treścią ropną lub surowiczo-krwistą może świadczyć o wystąpieniu zapalenia przewodu słuchowego zewnętrznego pochodzenia
Wynik: 39/40 punktów (97,5%)
Wymagane minimum: 20 punktów (50%)
Przekrwiona i obrzęknięta skóra przewodu słuchowego zewnętrznego z treścią ropną lub surowiczo-krwistą może świadczyć o wystąpieniu zapalenia przewodu słuchowego zewnętrznego pochodzenia
Metoda wstępująca i zstępująca jest wykorzystywana między innymi do
Jeżeli wyniki prób stroikowych pacjenta są identyczne z zapisanymi w tabeli, to badanie audiometrii tonalnej wskaże na występowanie obustronnego niedosłuchu typu
| Rodzaj próby stroikowej | Wynik próby |
|---|---|
| Próba Webera | Lateralizacja centralna |
| Próba Rinnego | Obustronnie czas słyszenia dźwięku ze wzbudzonego stroika droga przewodnictwa powietrznego (PP) jest krótszy niż droga przewodnictwa kostnego (PK) |
Doboru dodatkowych urządzeń wspomagających słyszenie dokonuje się na podstawie
Komfort użytkowania wkładki usznej zależy od prawidłowego wykonania odlewu z ucha, dlatego też konieczne jest, aby odlew uwidaczniał
Protetyk słuchu w trakcie anamnezy określa sytuacje akustyczne, w których pacjent odczuwa dyskomfort związany z utratą słuchu. Informacje te są pomocne przy wyborze
W przypadku pacjenta z obustronną atrezją właściwym rozwiązaniem będzie protezowanie
Które rozwiązanie techniczne powinno zastosować się w dużej auli, w której często będą prowadzone zajęcia dla osób z wadami słuchu?
Zalecany tryb pracy aparatu słuchowego, z którego korzysta 3-letnie dziecko, to tryb
W której części ucha znajdują się kosteczki słuchowe?
Które badanie słuchu należy przeprowadzić z użyciem mostka impedancyjnego?
Na co wskazuje u dzieci płaski obraz krzywej tympanometrycznej?
Aparaty słuchowe na przewodnictwo powietrzne należą do grupy aparatów stosowanych u pacjentów, u których zdiagnozowano
Jedną z przyczyn zachorowania na otosklerozę jest zakażenie
Uszkodzenie kosteczek słuchowych powoduje wystąpienie niedosłuchu typu
Podczas pobierania wycisku z ucha otoskopowanie wykonuje się
Cyfrowym układem zapobiegania sprzężeniom jest układ
U dzieci, niezależnie od wielkości i rodzaju ubytku słuchu, zaleca się stosowanie aparatów
Dziecko ze średnim (umiarkowanym) ubytkiem słuchu
Anamnezę przeprowadza się w celu
Schorzenie zwane „uchem pływaka” dotyczy
Zamieszczony audiogram przedstawia wynik badania pacjenta
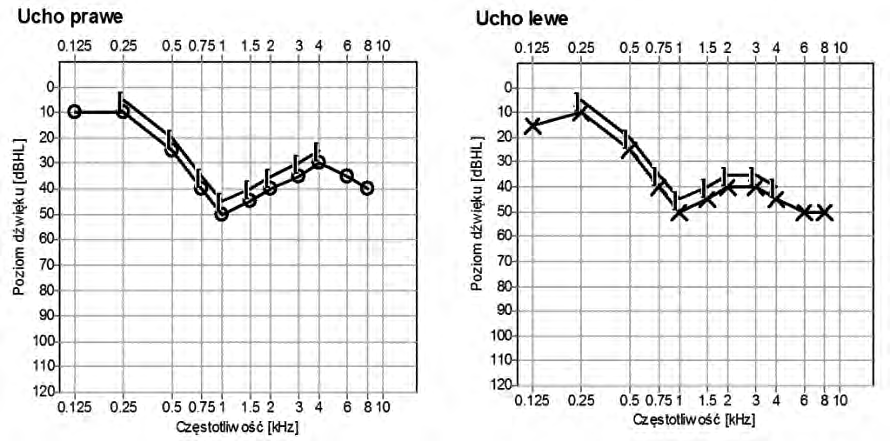
Dla ubytków wysokoczęstotliwościowych należy stosować aparaty słuchowe
Protetyk słuchu, wykonując pacjentowi badanie audiometryczne metodą zstępującą, powinien poprosić go, aby zasygnalizował, kiedy
Do wyznaczenia progu słyszenia u osób, które nie współpracują przy audiometrii tonalnej, można zastosować pomiar ABR. Wskaż zestaw częstotliwości, które może wygenerować standardowy system pomiarowy do ABR, celem rekonstrukcji audiogramu.
Aby uzyskać większe wzmocnienie w zakresie wysokich częstotliwości, przy braku możliwości dalszej regulacji aparatu słuchowego, należy zastosować wkładkę
Rolę receptora słuchu pełni w uchu ludzkim
Jakie parametry wkładki usznej mają znaczący wpływ na zmianę charakterystyki przenoszenia dla częstotliwości powyżej 3 000 Hz?
W przypadku patologii układu przewodzącego dźwięk w uchu można za pomocą specjalnych urządzeń wzmocnić transmisję sygnału przez kość. Do urządzeń tych nie należy
Przeprowadzenie badania audiometrii tonalnej nie jest zasadne, jeżeli protetyk słuchu w badaniu otoskopowym stwierdzi
U dziecka powyżej 4. roku życia z jednostronną głuchotą odbiorczą powinno się zastosować
Jaką inną nazwę stosuje się dla niedosłuchu starczego?
Która cecha subiektywna dźwięku odpowiada obiektywnemu natężeniu dźwięku?
Jakie ogólnorozwojowe następstwa może powodować niedosłuch u małego dziecka?
Którą z podanych nieprawidłowości i schorzeń można wykryć badaniem otoskopowym?
Jeżeli wystąpił niedosłuch w zakresie wysokich częstotliwości, to w ślimaku uległy zaburzeniu odbiór i analiza tonów w części
Błona bębenkowa o prawidłowym stanie charakteryzuje się
W celu prawidłowego przeprowadzenia badania otoskopowego u dziecka, wziernik uszny należy wprowadzić do zewnętrznego przewodu słuchowego
Przygotowując pacjenta do ABR, elektrodę pomiarową ujemną umieszcza się na
Krzywe progowe określone w próbie Langenbecka oddalone od siebie bardziej niż wzrasta poziom zastosowanego szumu białego świadczą o niedosłuchu