Pytanie 1
Stosowany w audiometrii skrót BOA oznacza
Wynik: 36/40 punktów (90,0%)
Wymagane minimum: 20 punktów (50%)
Stosowany w audiometrii skrót BOA oznacza
Typowym bodźcem stosowanym dla TEOAE jest
Które rozwiązanie techniczne powinno zastosować się w dużej auli, w której często będą prowadzone zajęcia dla osób z wadami słuchu?
Jakość sygnału mowy przetwarzanego przez aparat słuchowy można poprawić dzięki zastosowaniu
Która z wymienionych metod dopasowania aparatów słuchowych jest oparta na percepcji dźwięków naturalnych?
Które badanie słuchu przeprowadza się u małych dzieci w celu obiektywnej oceny głębokości ubytku słuchu?
Krzywe słyszenia, które łączą punkty o jednakowym poziomie głośności, to
Polimetakrylan metylu, stosowany jako materiał do wykonywania wkładek usznych, należy do grupy materiałów
W aparatach słuchowych z kompresją AGC, przy zwiększaniu wzmocnienia, punkt na charakterystyce wejściowo-wyjściowej aparatu, dla którego występuje próg kompresji, przesuwa się
Jaki rodzaj baterii stosuje się w aparatach słuchowych?
Do grupy aparatów na przewodnictwo kostne zaliczamy aparaty
Urządzeniem do programowania aparatów słuchowych, które używa bezprzewodowego łącza Bluetooth z komputerem, jest
Do przeprowadzenia badania akumetrycznego szeptem niezbędne jest pomieszczenie z poziomem hałasu nieprzekraczającym (35÷45) dB SPL w zakresie częstotliwości (0,3÷4) kHz, mające długość
Kiedy jest wymagane maskowanie ucha niebadanego podczas wyznaczania progu przewodnictwa powietrznego?
Do punktu protetycznego zgłosił się pacjent z jednostronnym niedosłuchem przewodzeniowym powstałym w wyniku przewlekłego zapalenia ucha środkowego z wyciekiem ropnym. Pacjent chciałby lepiej słyszeć. Protetyk słuchu powinien zaproponować mu protezowanie aparatem
Do sprawdzenia skuteczności zastosowanych aparatów słuchowych można zastosować ankietę. Pacjent podaje w niej 5 sytuacji, w których oczekuje poprawy słyszenia. Jaka to ankieta?
Dla niedosłuchu odbiorczego o lokalizacji ślimakowej z dodatnim objawem wyrównania głośności charakterystyczne jest, że w wynikach
Jedną z obiektywnych i efektywnych metod badania słuchu stosowanych u dzieci jest TEOAE, czyli otoemisja
Aparat ITE jest aparatem
Badanie zrozumiałości mowy w polu swobodnym pozwala na określenie
Wrzecionko wchodzi w skład
Który zapis tympanogramu jest charakterystyczny dla wysiękowego zapalenia ucha środkowego?
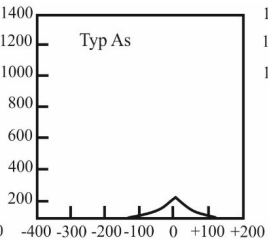
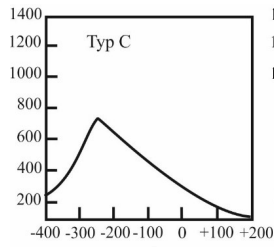
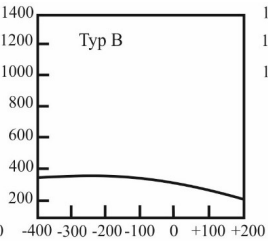
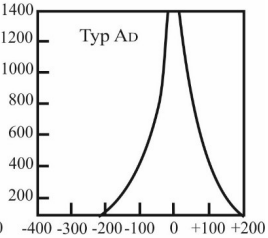
Do subiektywnej oceny efektywności dopasowania aparatów słuchowych u dzieci w wieku 0÷5 lat jest wykorzystywany kwestionariusz
Jeżeli uszkodzeniu ulega układ przewodzeniowy, to wartości progu przewodnictwa
Słuchawka na przewodnictwo kostne w audiometrii zabawowej stosowana jest w celu uwarunkowania na bodźce akustyczne dzieci powyżej 2. roku życia, u których stwierdzono
W celu dokładniejszej diagnostyki audiologicznej w badaniu tympanometrycznym stosowany jest ton próbny o częstotliwości 1 000 Hz u dzieci do
Analiza wyników badań zawartych w tabeli wskazuje na występowanie w uchu prawym niedosłuchu odbiorczego o lokalizacji ślimakowej
| RODZAJ BADANIA | UCHO PRAWE | UCHO LEWE |
|---|---|---|
| PRÓBA WEBERA | lateralizuje do ucha lewego | |
| PRÓBA RINNEGO | mały dodatni | ujemny |
| AUDIOMETRIA TONALNA | uszkodzenie układu odbiorczego – ubytek słuchu dla przewodnictwa powietrznego i kostnego | uszkodzenie układu przewodzeniowego – ubytek słuchu dla przewodnictwa powietrznego |
| AUDIOMETRIA SŁOWNA | krzywa artykulacyjna nie osiąga progu dyskryminacji | krzywa artykulacyjna przesunięta w prawo, osiąga 100% rozumienia mowy |
| PRÓBA FOWLERA | OWG (+) | OWG (-) |
| AUDIOMETRIA BEKESYEGO | typ II | typ I |
| ABR | morfologia zapisu prawidłowa | wydłużona latencja fali V |
Do przeprowadzenia badania akumetrycznego szeptem niezbędne jest pomieszczenie z poziomem hałasu nieprzekraczającym 35÷45 dB w zakresie częstotliwości 0,3÷4 kHz, mające długość
Przeprowadzenie badania audiometrii tonalnej nie jest zasadne, jeżeli protetyk słuchu w badaniu otoskopowym stwierdzi
U dziecka powyżej 4. roku życia z jednostronną głuchotą odbiorczą powinno się zastosować
W ilu rzędach uporządkowane są najczęściej zewnętrzne komórki rzęsate u człowieka?
Jaką inną nazwę stosuje się dla niedosłuchu starczego?
Która cecha subiektywna dźwięku odpowiada obiektywnemu natężeniu dźwięku?
Co jest przeciwwskazaniem do pobrania wycisku (odlewu) ucha?
Jak zmniejszyć zjawisko okluzji?
Długotrwałe noszenie aparatu słuchowego tylko na jednym uchu przy obustronnym ubytku słuchu może powodować:
Którą z podanych nieprawidłowości i schorzeń można wykryć badaniem otoskopowym?
Który system wspomagający słyszenie opiera swoje działania na zasadzie łączności radiowej z wykorzystaniem modulacji?
Przygotowując pacjenta do ABR, elektrodę pomiarową ujemną umieszcza się na
Uszkodzenie słuchu spowodowane przewlekłym działaniem hałasu w miejscu pracy może z czasem prowadzić do