Pytanie 1
Limfografia to badanie kontrastowe
Wynik: 33/40 punktów (82,5%)
Wymagane minimum: 20 punktów (50%)
Limfografia to badanie kontrastowe
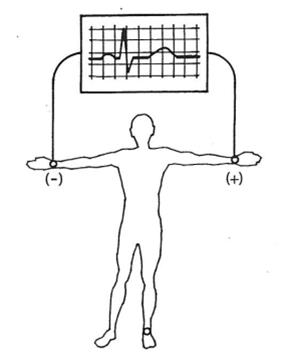
Które odprowadzenie elektrokardiograficzne przedstawiono na ilustracji?
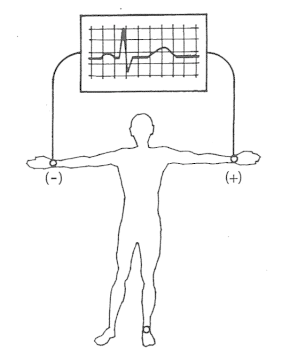
Które odprowadzenie elektrokardiograficzne przedstawiono na ilustracji?
W ułożeniu do rentgenografii AP stawu kolanowego promień główny pada
Ligand stosuje się
Jak przebiega promień centralny w projekcji AP czaszki?
Rutynowe badanie koronarografii prawej tętnicy wieńcowej wykonywane jest w rzucie skośnym przednim
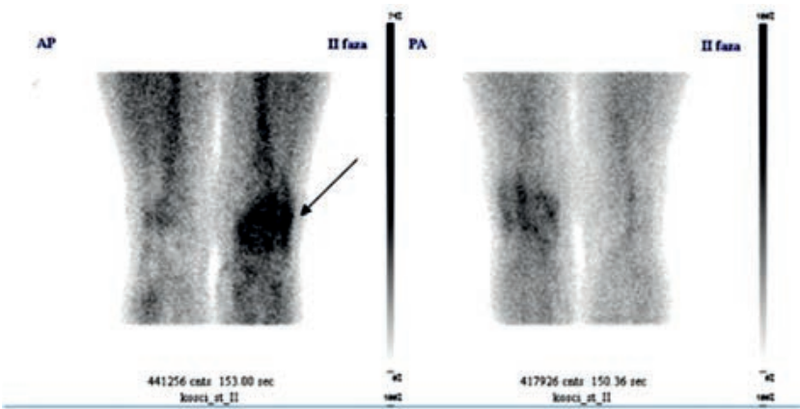
Na przedstawionym scyntygramie ukazano duży obszar
W celu maksymalnego ograniczenia dawki promieniowania badanie rentgenowskie u dzieci należy wykonać
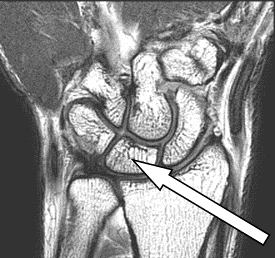
Na zamieszczonym obrazie RM nadgarstka lewego strzałką wskazano kość
Zarejestrowane na elektrokardiogramie miarowe fale f w kształcie „zębów piły” poprzedzielane prawidłowymi zespołami QRS są charakterystyczne dla
Jak określa się rekonstrukcję obrazów TK, której wynikiem są obrazy dwuwymiarowe tworzone w dowolnej płaszczyźnie przez wtórną obróbkę zestawionych ze sobą wielu przekrojów poprzecznych?
Zamieszczone obrazy związane są z badaniem
Która struktura może być oknem akustycznym w badaniu ultrasonograficznym?
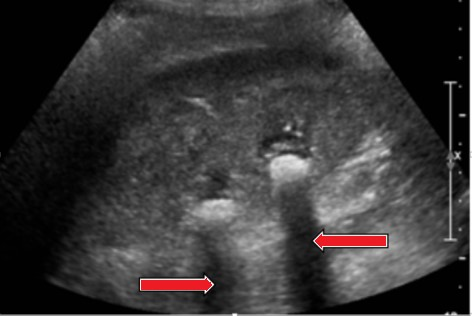
Który artefakt wskazano strzałkami na obrazie USG nerki?
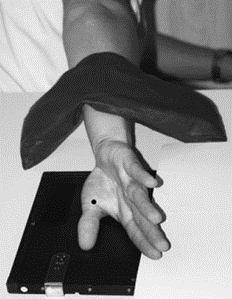
Na ilustracji przedstawiono ułożenie pacjenta do zdjęcia rentgenowskiego
Teleradioterapia 4D na etapie planowania leczenia wykorzystuje obrazy
Gadolin jako dożylny środek kontrastowy stosowany w MR powoduje
Co zostało uwidocznione na zamieszczonym radiogramie?
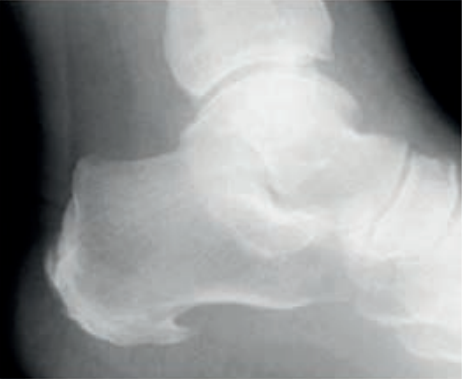
Na rentgenogramie strzałką zaznaczono
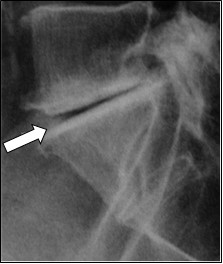
Bezwzględnym przeciwwskazaniem do wykonania badania rezonansem magnetycznym jest
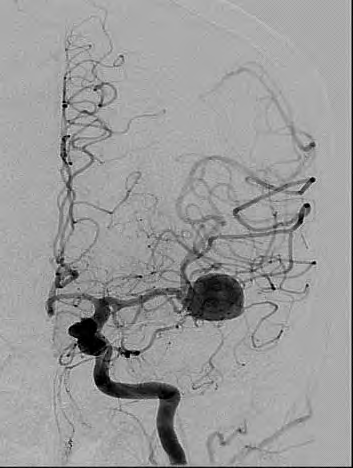
Którą patologię uwidoczniono w badaniu angiograficznym?
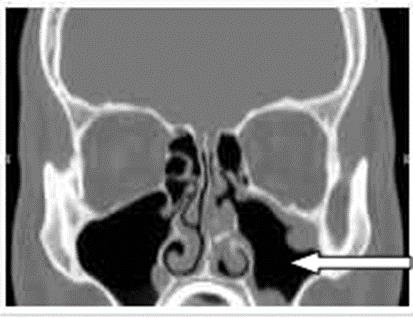
Na zamieszczonym obrazie TK strzałką zaznaczono zatokę
Warstwa półchłonna (WP) jest wyrażona w mm Cu dla
Droga przewodnictwa powietrznego fali akustycznej przebiega przez
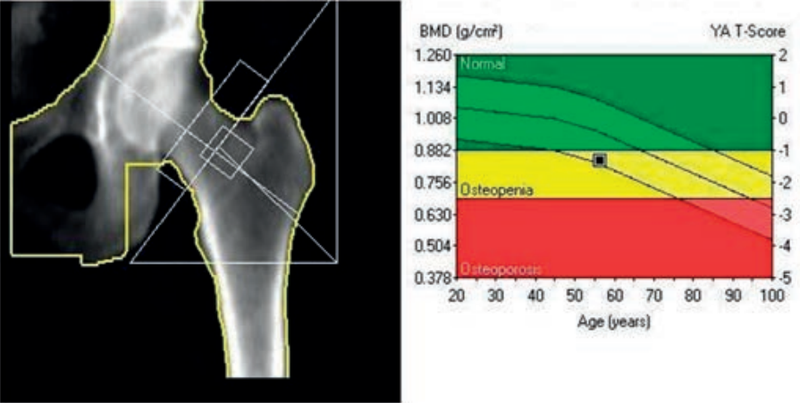
Miejscem wykonania pomiaru densytometrycznego z kości przedramienia jest
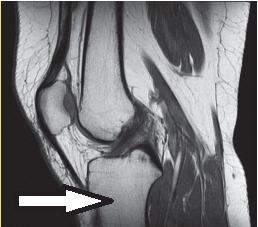
Którą kość oznaczono na obrazie rezonansu magnetycznego?
Kiedy w procesie terapii wykonuje się badanie CBCT (cone beam computed tomography)?
W technice napromieniania SSD mierzona jest odległość źródła promieniowania
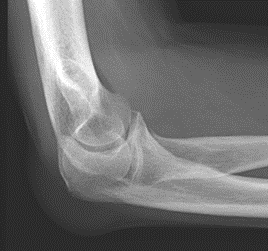
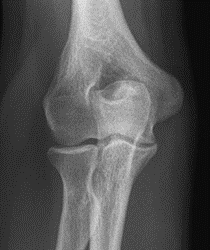
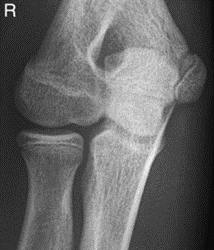
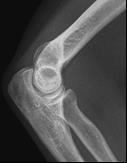
Które zdjęcie RTG stawu łokciowego zostało wykonane w projekcji skośnej w rotacji zewnętrznej?
Który radioizotop jest emiterem promieniowania alfa?
Przy ułożeniu do zdjęcia AP czaszki płaszczyzna
Głowica typu convex w USG służy do badania
Do zadań technika elektroradiologa w pracowni hemodynamicznej należy
Do pomiaru dawek indywidualnych u osób narażonych zawodowo na promieniowanie rentgenowskie są stosowane
W której pozycji wykonuje się zdjęcie jamy brzusznej u pacjenta z podejrzeniem perforacji żołądka?
Nieostrość geometryczna obrazu rentgenowskiego zależy od
Lordoza to fizjologiczna krzywizna kręgosłupa występująca
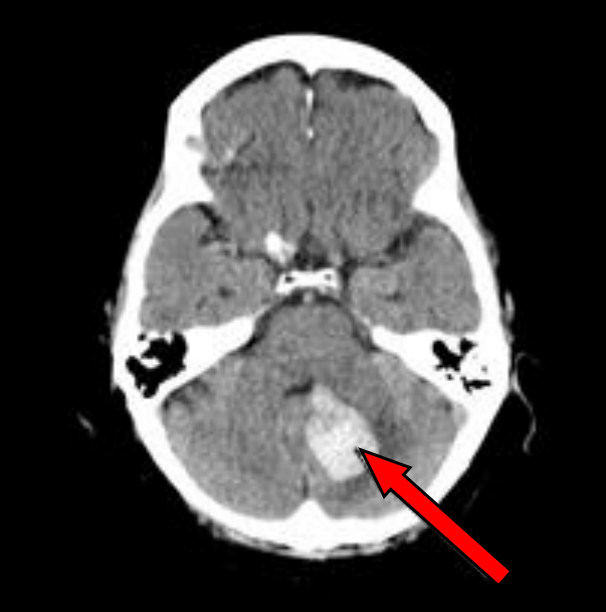
Na przekroju poprzecznym TK mózgu strzałką wskazano obszar
Jak konwencjonalnie frakcjonuje się dawkę w teleradioterapii?