Pytanie 1
Jaki system oznaczania zębów stosuje dwie cyfry arabskie do ich identyfikacji?
Wynik: 25/40 punktów (62,5%)
Wymagane minimum: 20 punktów (50%)
Jaki system oznaczania zębów stosuje dwie cyfry arabskie do ich identyfikacji?
Pacjent w trakcie wywiadu zgłosił, że doświadcza częstoskurczu komorowego. Który wynik pomiaru tętna może to potwierdzać?
Który wskaźnik wskazuje na liczbę zębów dotkniętych próchnicą w określonej populacji lub u pojedynczej osoby z uzębieniem stałym?
Ząb, który wypadł, powinien być transportowany aż do momentu udzielenia pierwszej pomocy
Zabieg elektrochirurgiczny, który polega na bezkrwawym przecinaniu tkanek przy użyciu elektrody nożowej, stosowany w celu podcięcia niskiego przyczepu przerośniętego wędzidełka wargi górnej, nosi nazwę
Jakie zalecenie powinien stosować pacjent z złamaną żuchwą, który jest traktowany przy użyciu szyn nazębnych przymocowanych do zębów obu łuków i łączonych za pomocą ligatur?
Pierwszy mleczny trzonowiec znajdujący się w lewym dolnym kącie należy określić jako
W czasie przygotowań do wykonania badania elektropobudliwości miazgi zęba u pacjenta z dużym oporem skóry higienistka stomatologiczna powinna
Zbadano ząb pod kątem żywotności przy użyciu testu elektrycznego. Próg pobudliwości nie wyniósł więcej niż 40 µA. Co oznacza ten wynik?
Jaki preparat stomatologiczny powinien być użyty w procesie leczenia początkowej próchnicy?
Higienistka stomatologiczna, udzielająca wskazówek dotyczących ograniczenia spożycia węglowodanów, korzysta z elementów profilaktyki
Jak nazywają się komórki odpowiedzialne za tworzenie zębiny?
Które ułożenie głowy pacjenta obowiązuje podczas wykonywania zabiegu w obrębie powierzchni policzkowych zębów w szczęce po stronie lewej?

Aby skorygować wypełnienie kompozytowe, konieczne jest przygotowanie kalki oraz
Termin "próchnica nietypowa" dotyczy próchnicy
Zabieg polegający na przesuwaniu żuchwy w kierunku występującego zaburzenia wykonuje się w przypadku
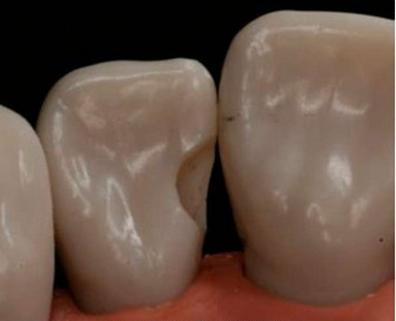
Do której klasy, zgodnie z klasyfikacją według Blacka, należy opracowany ubytek próchnicowy przedstawiony na rysunku?
Każdy pojemnik przeznaczony na odpady musi być wyposażony w odpowiednie oznaczenia umieszczone w miejscu dobrze widocznym. Oznakowanie identyfikujące powinno zawierać kod odpadu oraz
Jak nazywa się proces, w którym patogeny oraz ich toksyny z miejsca zakażenia wnikają do krwi?
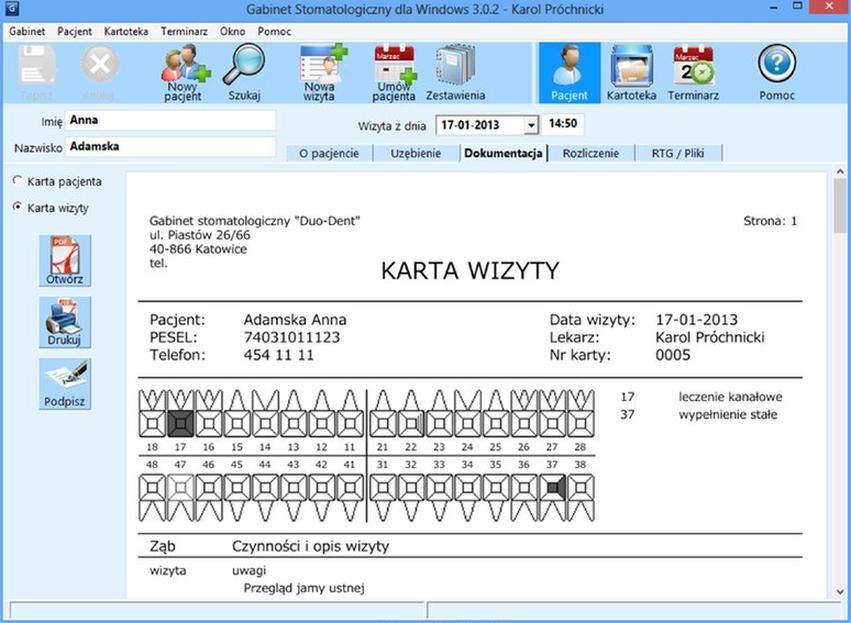
Który zapis rozpoznania jest zgodny z przedstawionym na rysunku diagramem zębowym w karcie wizyty pacjentki?
Aby usunąć organiczne zanieczyszczenia i brud, a także w pewnym stopniu ograniczyć obecność flory przejściowej i stałej na skórze dłoni, należy wykorzystać metodę
W jakiej strefie zespołu stomatologicznego powinien być umieszczony fotel lekarza stosującego metodę duo?
Aby określić zwarty obwód centralny, pacjent powinien znajdować się w ułożeniu
Który z symptomów wskazuje na przewlekłe zapalenie miazgi, wykryte podczas badania żywotności miazgi zęba przy użyciu prądu elektrycznego?
Osoba mogąca być pacjentem ma prawo do wyrażenia zgody na przeprowadzenie badania lub otrzymanie innych usług zdrowotnych od lekarza lub pielęgniarki po osiągnięciu
Numeracja zębów w amerykańskim systemie zaczyna się od ostatniego trzonowca po stronie
Podczas pracy nad ubytkiem w szczęce, w pozycji leżącej, zgryzowa powierzchnia górnych zębów powinna być ustawiona w odniesieniu do podłogi
Jaką wartość osiąga wskaźnik PUWp pacjenta, u którego podczas przeglądu stomatologicznego stwierdzono: 1 ubytek próchnicowy klasy V według systemu Blacka, 1 ubytek próchnicowy MOD, 2 wypełnienia ubytków klasy I według klasyfikacji Blacka oraz brak 1 zęba?
Wybierz przydatny element w profilaktyce indywidualnej pacjenta z wysoką aktywnością próchnicy.
| Metoda profilaktyki | Elementy metody |
|---|---|
| Testy ślinowe | Oznaczanie zdolności buforowej i wskaźnika sekrecji |
| Wywiad dietetyczny | Porada dietetyczna, zakaz spożywania słodyczy między posiłkami |
| Kontrola higieny jamy ustnej | ............................................. |
Profilaktyka skierowana do grupy o podwyższonym ryzyku wystąpienia chorób układu stomatognatycznego, która polega na identyfikacji choroby oraz wczesnym rozpoczęciu terapii, realizowana poprzez przeprowadzanie badań przesiewowych i regularnych kontrolnych wizyt stomatologicznych, nazywana jest
Jakim symbolem powinna być oznaczona kartoteka pacjenta w poradni chirurgii stomatologicznej?
W trakcie analizy toru oddychania, mającej na celu zbadanie jednorodności przepływu powietrza przez nosowe drogi oddechowe, higienistka oczekuje zjawiska skrzydeł motyla?
Jakiego rodzaju procedur elektrochirurgicznych używa się do eliminowania przerostów błony śluzowej przy zastosowaniu elektrod płaskich lub kulkowych?
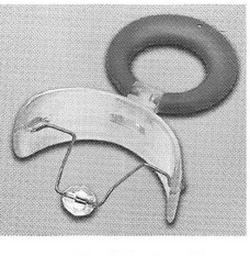
Do czego służy przedstawiony ortodontyczny aparat ćwiczebny?
Który typ próchnicy można zaobserwować u młodych ludzi, posiadających szerokie kanaliki zębinowe, u których nie nastąpiła jeszcze pełna mineralizacja szkliwa?
Jakim wskaźnikiem ocenia się higienę jamy ustnej, który rejestruje obecność lub brak płytki nazębnej w obszarach międzyzębowych?
W przypadku pacjenta z problemem erozji zębów, jakie zalecenie powinien dać higienista, aby zminimalizować wpływ kwasów?
Podczas wykonywania instruktażu higieny jamy ustnej dla pacjenta z aparatem ortodontycznym zaleca się stosowanie
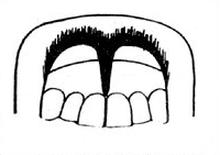
Który typ wędzidełka wargi górnej przedstawia rysunek?
Którego systemu znakowania zębów dotyczą zamieszczone w ramce przykłady?
Przykłady: 54 – górny prawy pierwszy trzonowiec mleczny 32 – dolny lewy drugi siekacz stały |