Pytanie 1
Określ typ wózka wsadowego oraz parametry wykonania dezynfekcji maszynowej silikonowego woreczka Ambu?
Wynik: 25/40 punktów (62,5%)
Wymagane minimum: 20 punktów (50%)
Określ typ wózka wsadowego oraz parametry wykonania dezynfekcji maszynowej silikonowego woreczka Ambu?
Wskaźnikiem, który znajduje się na opakowaniach do sterylizacji i informuje jedynie o kontakcie opakowania z czynnikiem sterylizującym, jest wskaźnik
Oblicz ilość środka czyszczącego potrzebnego do sporządzenia 5 litrów 0,25% roztworu roboczego?
W trakcie standardowej kontroli jakości mediów zasilających myjnię-dezynfektor do narzędzi chirurgicznych, zaleca się przeprowadzenie analizy
Nowe elastyczne wyroby medyczne powinny być przechowywane w oryginalnym opakowaniu oraz w miejscu
Związki powierzchniowo aktywne, które znajdują się w preparatach do mycia, cechują się właściwościami
Pomiędzy uchwytami peana umieszczonego w rękawie papierowo-foliowym a jego zgrzewem powinno być zachowane odpowiednie odstępstwo
Jaką wartość A0, definiującą śmiertelność mikroorganizmów według normy EN-PN ISO 15883-1, należy osiągnąć w trakcie dezynfekcji termicznej dla wyrobów medycznych o krytycznym znaczeniu?
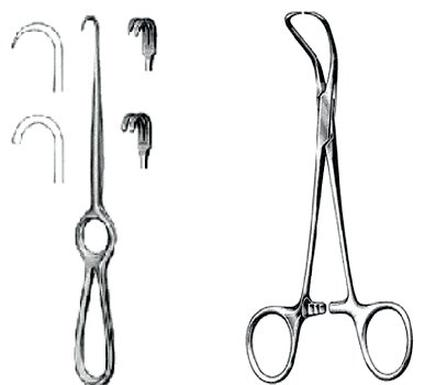
Na ilustracjach przedstawiono
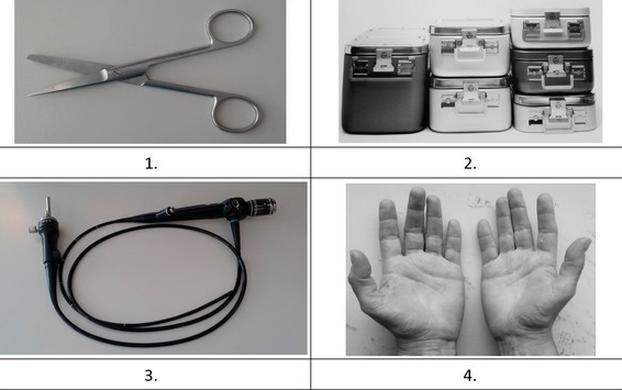
Preparaty zawierające glukoprotaminę, charakteryzującą się doskonałą tolerancją materiałową oraz znakomitym działaniem myjącym, stosowane są do dezynfekcji powierzchni przedstawionych na ilustracjach
Jaką wartość A0 należy przypisać dla sprzętu uznawanego za krytyczny?
Przedstawione na ilustracji plomby do kontenerów można zastosować

Czas dezynfekcji zaczyna się od chwili
W placówkach medycznych wykorzystuje się metody sterylizacji w niskich temperaturach.
W skład prawidłowego algorytmu procesu dezynfekcji wchodzi: wstępne płukanie, mycie, I płukanie w trakcie etapów, II płukanie w trakcie etapów, dezynfekcja termiczna z końcowym płukaniem oraz suszenie?
Na określenie czasu ważności pakietów po przeprowadzeniu sterylizacji nie oddziałują
Wskaźniki biologiczne używane podczas monitorowania procesów sterylizacyjnych zawierają endospory bakterii z rodzaju
Jakie metody wykorzystuje się do eliminacji pozostałości kości na narzędziach?
W jakim procesie sterylizacji materiał, po etapie ekspozycji, jest płukany parą wodną oraz powietrzem?
Należy realizować kontrolę procesu sterylizacji parowej przy pomocy testów
Dokument, na podstawie którego weryfikuje się liczbę narzędzi dostarczonych przez blok operacyjny, to
Czterocyfrowy kod towarzyszący oznaczeniu CE na produkcie medycznym wskazuje na
W przypadku dezynfekcji sprzętu z materiałów syntetycznych, które mają kontakt z tkankami lub układem oddechowym nie dopuszcza się użycia preparatów zawierających
Temperatura 130°C stanowi parametr dla zgrzewania rękawa
Opakowanie wielorazowe, które jest przeznaczone do sterylizacji przy użyciu pary, to
Do czynników wpływających na proces starzenia się silikonu, nie zalicza się działanie
Po połączeniu 450 ml koncentratu środka dezynfekcyjnego z wodą otrzymano 18 litrów roztworu roboczego o stężeniu
Zestawy ginekologiczne zabezpieczono w 1 warstwę papieru sterylizacyjnego oraz 1 warstwę włókniny. Koszt 100 sztuk papieru wynosi 150 zł, a włókniny 160 zł. Jaki będzie całkowity koszt zapakowania 50 zestawów ginekologicznych?
Na jakość zgrzewu wpływ mają
Czynniki takie jak temperatura, siła docisku oraz prędkość/czas przesuwu stanowią kluczowe aspekty procesu zgrzewania opakowań papierowo-foliowych realizowanego za pomocą zgrzewarki
Preparaty zawierające aldehyd glutarowy
W przypadku stwierdzenia rozbieżności w ilości narzędzi w zestawie do operacji brzusznych, co należy zrobić?
Według klasyfikacji Spauldinga, maski twarzowe do aparatów Ambu są sklasyfikowane jako wyroby
Testem funkcjonalnym nożyczek chirurgicznych jest badanie
Zgrzew można uznać za prawidłowy, jeśli
Alkohol nadaje się do usuwania z narzędzi, sprzętu oraz powierzchni resztek
Jakie substancje końcowe powstają w wyniku procesu sterylizacji plazmowej?
Podaj klasyfikację kategorii ryzyka według Spauldinga.
Jaką metodą można przeprowadzać sterylizację wyrobów medycznych wrażliwych na temperaturę ≥ 37°C?
Metodą oznaczania narzędzi nie jest