Pytanie 1
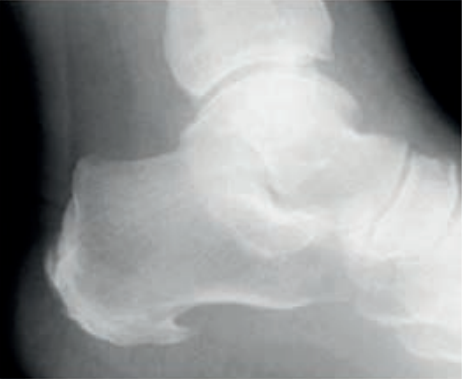
Na radiogramie żuchwy uwidoczniono złamanie w okolicy
Wynik: 39/40 punktów (97,5%)
Wymagane minimum: 20 punktów (50%)
Na radiogramie żuchwy uwidoczniono złamanie w okolicy

Na skanie rezonansu magnetycznego serca oznaczono
Cholangiografia to badanie radiologiczne
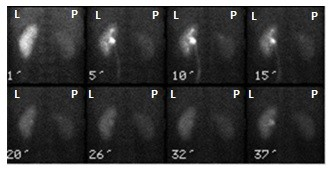
Na zarejestrowanych obrazach badania renoscyntygraficznego widać, że prawa nerka pacjenta
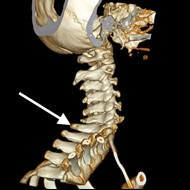
Przy ułożeniu do zdjęcia kręgów szyjnych CIII-CVII w projekcji przednio-tylnej lampa może być odchylona o kąt
Koronarografia jest radiologicznym zabiegiem diagnostycznym pozwalającym ocenić drożność
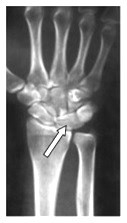
Na obrazie radiologicznym nadgarstka strzałką zaznaczona jest kość
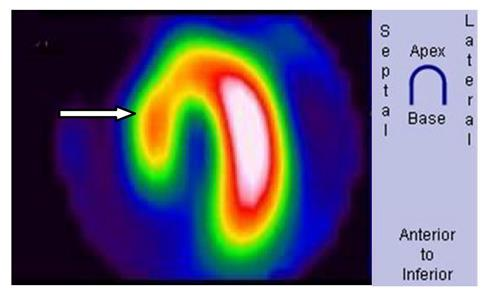
Na obrazie scyntygrafii perfuzyjnej serca strzałką wskazano ścianę
Rak drobnokomórkowy i rak niedrobnokomórkowy to postacie organiczne nowotworów złośliwych
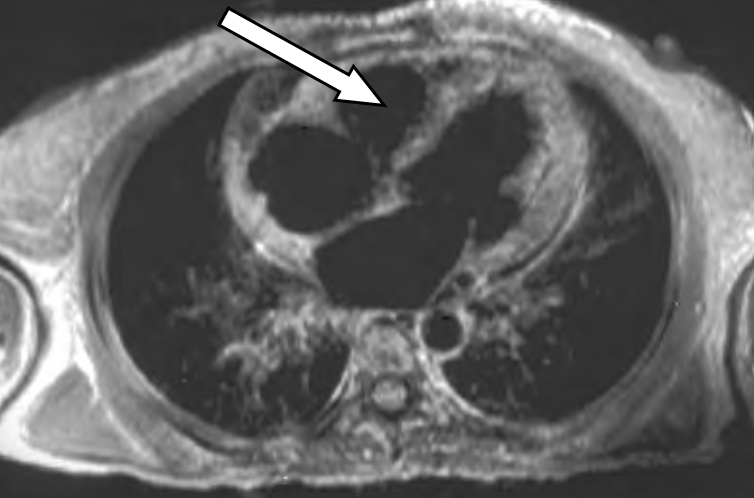
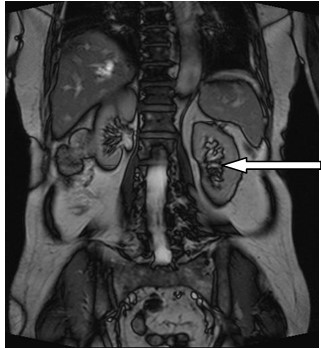
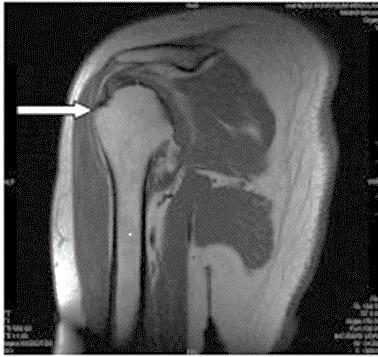
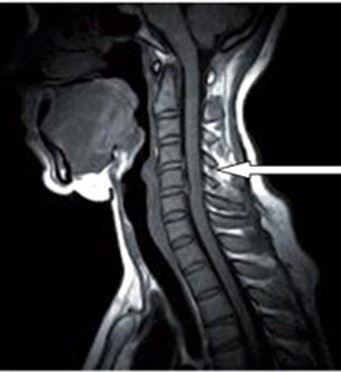
Który narząd został oznaczony strzałką na obrazie rezonansu magnetycznego?
Jak oznacza się w systemie międzynarodowym czwarty górny ząb mleczny po stronie prawej?
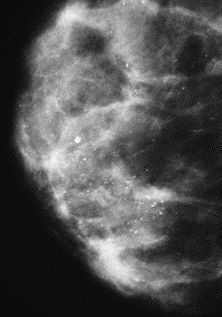
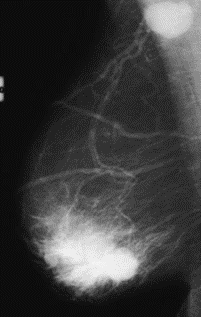
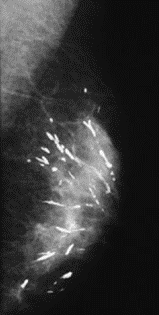
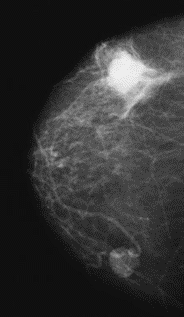
Na którym obrazie rentgenowskim sutka uwidoczniono zmianę patologiczną w obrębie węzłów chłonnych?
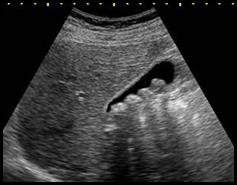
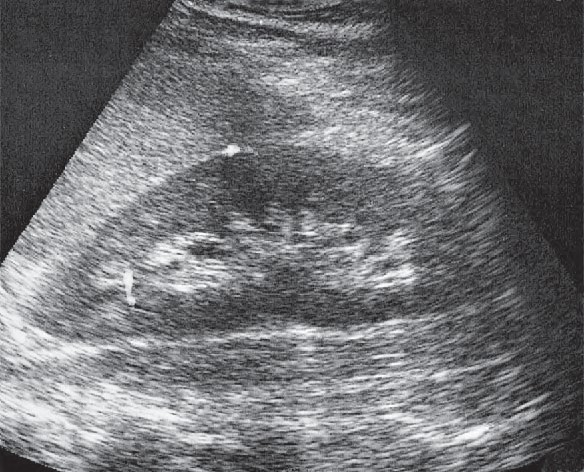
Którą strukturę anatomiczną uwidoczniono na zamieszczonym obrazie USG?
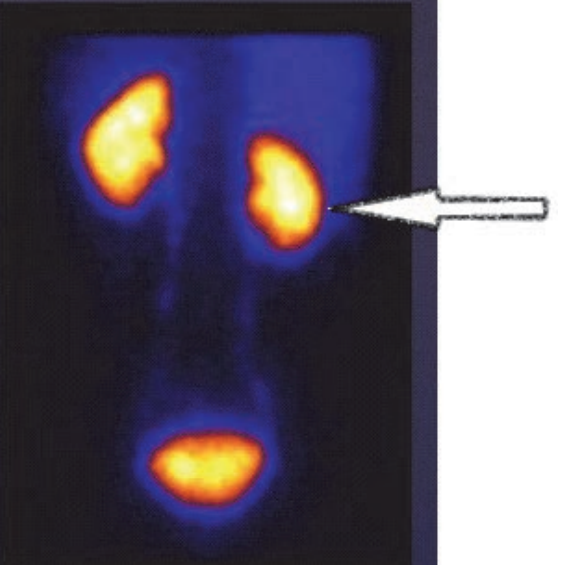
Na scyntygramie strzałką oznaczono
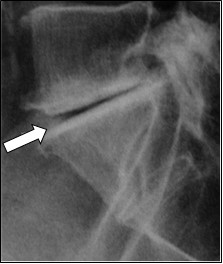
Na rentgenogramie strzałką zaznaczono
Miejscem wykonania pomiaru densytometrycznego z kości przedramienia jest
Które badanie zostało zarejestrowane na przedstawionym radiogramie?
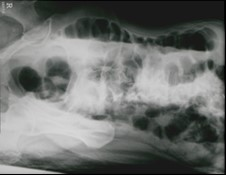
Na zamieszczonym radiogramie strzałką oznaczono kość
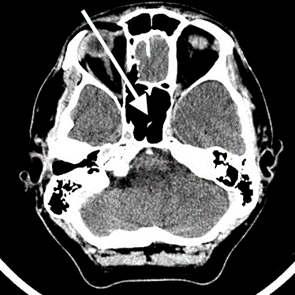
Na przedstawionym radiogramie TK głowy strzałką zaznaczono
W ułożeniu do rentgenografii AP stawu kolanowego promień główny pada
Świeżo wynaczyniona krew na obrazach TK głowy bez podania środka kontrastowego ukazuje się jako obszar
Na obrazie TK kręgosłupa strzałką wskazano wyrostek
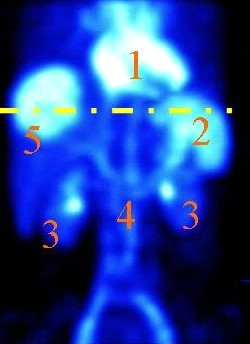
Który narząd na obrazie scyntygrafii znakowanej erytrocytami zaznaczono cyfrą 2?
W jaki sposób należy ustawić promień centralny w stosunku do ramienia i przedramienia, by wykonać zdjęcie rentgenograficzne stawu łokciowego u pacjenta z przykurczem?
Którą strukturę anatomiczną oznaczono na zamieszczonym obrazie rezonansu magnetycznego?
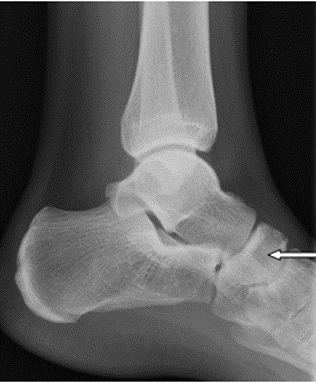
Na radiogramie stopy uwidocznione jest złamanie trzonu
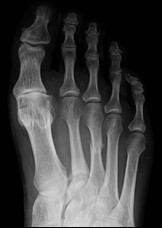
Miejscem wykonania pomiaru densytometrycznego z kości przedramienia jest
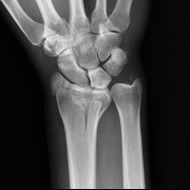
Na obrazie radiologicznym nadgarstka uwidoczniono złamanie nasady
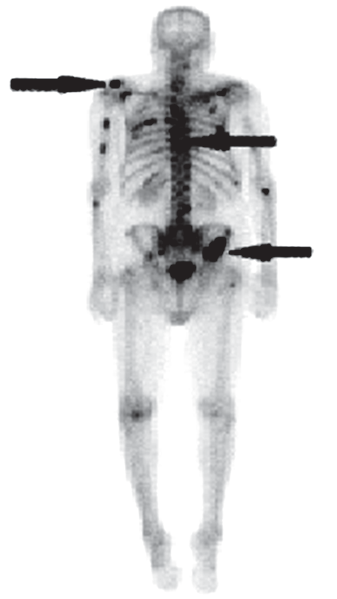
Na scyntygramie kości strzałkami oznaczono ogniska
Rutynowe badanie koronarografii prawej tętnicy wieńcowej wykonywane jest w rzucie skośnym przednim
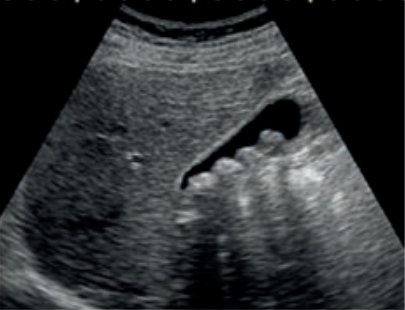
Jakie struktury anatomiczne uwidoczniono na obrazie USG?
Którą metodą zostało wykonane badanie kręgosłupa zobrazowane na zdjęciu?
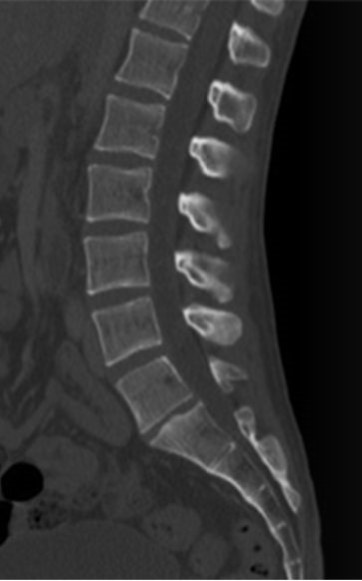
Na obrazie rezonansu magnetycznego strzałką oznaczono wyrostek kolczysty kręgu
W systemie międzynarodowym ząb pierwszy przedtrzonowy po stronie lewej oznacza się symbolem
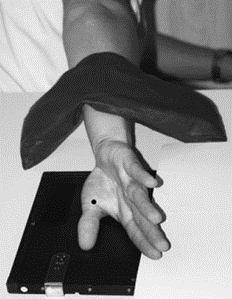
Na ilustracji przedstawiono ułożenie pacjenta do zdjęcia rentgenowskiego
Zdjęcie którego zęba górnego zlecił na skierowaniu lekarz stomatolog?
Który narząd widoczny jest na wydruku badania ultrasonograficznego?
Do zdjęcia rentgenowskiego kręgosłupa piersiowego w projekcji AP pacjenta należy ułożyć
Badanie cewki moczowej polegające na wstecznym wprowadzeniu środka kontrastowego to
Co zostało uwidocznione na zamieszczonym radiogramie?