Pytanie 1
Kwestionariusz wczesnych reakcji słuchowych dla dzieci i niemowląt stosowany w kontroli efektywności dopasowania aparatu słuchowego u dzieci do 4 roku życia jest określany skrótem
Wynik: 0/40 punktów (0,0%)
Wymagane minimum: 20 punktów (50%)
Kwestionariusz wczesnych reakcji słuchowych dla dzieci i niemowląt stosowany w kontroli efektywności dopasowania aparatu słuchowego u dzieci do 4 roku życia jest określany skrótem
Za pomocą badania słuchu przeprowadzonego przy użyciu audiometru skriningowego uzyskuje się informację o
Brak odpowiedzi na to pytanie.
Protetyk słuchu podczas osłuchiwania aparatu słuchowego zausznego stwierdza, że aparat jest za cichy. Co może być tego przyczyną?
Brak odpowiedzi na to pytanie.
Osoby z orzeczonym stopniem niepełnosprawności mogą skorzystać z dofinansowania zakupu aparatów słuchowych przez
Brak odpowiedzi na to pytanie.
Jeden z parametrów charakteryzujących głośnik, który jest przetwornikiem elektroakustycznym, to pasmo przenoszenia, czyli zakres
Brak odpowiedzi na to pytanie.
Otoskopowanie ma na celu sprawdzenie stanu
Brak odpowiedzi na to pytanie.
Pomieszczenie do wykonywania badań audiometrycznych według PN-EN ISO 8253-1 powinno spełniać następujące minimalne warunki:
Brak odpowiedzi na to pytanie.
Aby uniknąć powstania sprzężenia zwrotnego, powodującego charakterystyczny pisk aparatu słuchowego, w przypadku niedosłuchu w stopniu głębokim, nie należy stosować
Brak odpowiedzi na to pytanie.
Zaburzenia błędnikowe, występujące często przy uszkodzeniu słuchu typu odbiorczego pochodzenia ślimakowego, to zaburzenia
Brak odpowiedzi na to pytanie.
Protezy słuchu na pewno nie pobierze odlewu z ucha u pacjenta, u którego stwierdzi
Brak odpowiedzi na to pytanie.
Jeżeli w próbie Rinnego czas słyszenia wzbudzonym stroikiem dla przewodnictwa powietrznego jest krótszy niż dla przewodnictwa kostnego, to protetyk słuchu stwierdza niedosłuch
Brak odpowiedzi na to pytanie.
Jak inaczej można nazwać krzywe izofoniczne?
Brak odpowiedzi na to pytanie.
Schorzenia autoimmunologiczne charakteryzują się postępującym w ciągu kilku miesięcy, zazwyczaj obustronnym niedosłuchem
Brak odpowiedzi na to pytanie.
Odruch Moro to reakcja dziecka na bodziec akustyczny charakteryzująca się
Brak odpowiedzi na to pytanie.
Co należy zrobić, aby zlikwidować echo (pogłos) własnego głosu pacjenta w aparacie słuchowym?
Brak odpowiedzi na to pytanie.
Które postępowanie jest zgodne z zasadami pobierania formy z ucha?
Brak odpowiedzi na to pytanie.
W celu wyeliminowania prawdopodobieństwa powstawania sprzężenia zwrotnego w aparacie słuchowym należy zastosować wkładkę
Brak odpowiedzi na to pytanie.
W urządzenie typu BI-CROS są zaopatrywani pacjenci, u których stwierdzono
Brak odpowiedzi na to pytanie.
Dla prawidłowego przeprowadzenia testu Fowlera wymagane jest, by różnica progów słyszenia między uszami wynosiła co najmniej
Brak odpowiedzi na to pytanie.
Które z badań pozwala na ocenę występowania tzw. rezerwy ślimakowej?
Brak odpowiedzi na to pytanie.
Na podstawie informacji zawartych w instrukcji użytkownika aparatów słuchowych osoba niedosłysząca może samodzielnie wymienić w aparacie słuchowym zausznym jedynie
Brak odpowiedzi na to pytanie.
Do weryfikacji poprawności dopasowania aparatów słuchowych protetyk słuchu powinien zastosować
Brak odpowiedzi na to pytanie.
Na etapie dopasowania aparatów słuchowych protetyk słuchu powinien współpracować z lekarzem w zakresie
Brak odpowiedzi na to pytanie.
Który materiał wykorzystuje się w technologii komputerowego wytwarzania obudów aparatów słuchowych?
Brak odpowiedzi na to pytanie.
Które rozwiązanie techniczne powinno zastosować się w dużej auli, w której często będą prowadzone zajęcia dla osób z wadami słuchu?
Brak odpowiedzi na to pytanie.
Który z czynników doboru aparatu słuchowego stanowi czynnik audiologiczny?
Brak odpowiedzi na to pytanie.
Jeżeli w aparacie słuchowym typu RIC pojawią się zniekształcenia dźwięku, to pacjent na podstawie informacji zawartych w instrukcji obsługi może samodzielnie wymienić
Brak odpowiedzi na to pytanie.
Która z wymienionych metod dopasowania aparatów słuchowych jest oparta na percepcji dźwięków naturalnych?
Brak odpowiedzi na to pytanie.
Podstawa strzemiączka opiera się
Brak odpowiedzi na to pytanie.
Kiedy jest wymagane maskowanie ucha niebadanego podczas wyznaczania progu przewodnictwa powietrznego?
Brak odpowiedzi na to pytanie.
Pozostawienie przez użytkownika na noc włączonego aparatu słuchowego zamkniętego w pudełku powoduje
Brak odpowiedzi na to pytanie.
Badanie zrozumiałości mowy w polu swobodnym pozwala na określenie
Brak odpowiedzi na to pytanie.
Do jakiego rodzaju badań słuchu stosuje się audiometry skriningowe?
Brak odpowiedzi na to pytanie.
Krzywe słyszenia, które łączą punkty o jednakowym poziomie głośności, to
Brak odpowiedzi na to pytanie.
W jakich jednostkach miary wyraża się poziom głośności?
Brak odpowiedzi na to pytanie.
Pokazany na rysunku audiogram słowny pacjenta wskazuje na uszkodzenie słuchu typu
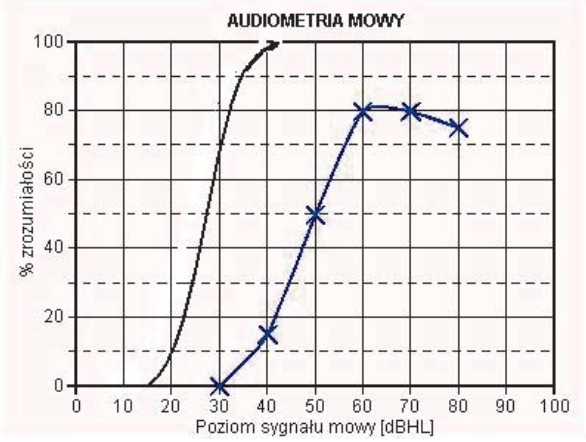
Brak odpowiedzi na to pytanie.
Aby prawidłowo osuszyć zawilgocony aparat słuchowy, należy
Brak odpowiedzi na to pytanie.
Każdy pacjent z niedosłuchem, powinien być poinformowany, że po założeniu aparatów słuchowych niezbędny jest trening słuchowy w celu
Brak odpowiedzi na to pytanie.
Które postępowanie jest zgodne z zasadami pobierania formy z ucha?
Brak odpowiedzi na to pytanie.
Otoskopowanie ma na celu sprawdzenie stanu
Brak odpowiedzi na to pytanie.