Pytanie 1
Do wczesnych odczynów popromiennych po radioterapii zalicza się
Wynik: 32/40 punktów (80,0%)
Wymagane minimum: 20 punktów (50%)
Do wczesnych odczynów popromiennych po radioterapii zalicza się
Jak zgodnie ze standardem należy ustawić pacjenta do badania rentgenowskiego w skosie tylnym prawym?
Który środek kontrastujący stosuje się w badaniu metodą rezonansu magnetycznego?
Którym skrótem oznacza się tomografię komputerową wysokiej rozdzielczości?
Jaki jest cel stosowania bolusa w radioterapii?
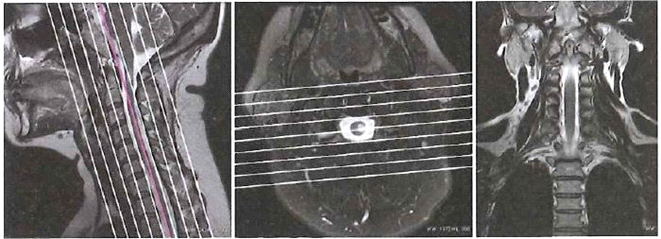
Obrazy MR kręgosłupa szyjnego przedstawiają etap planowania badania warstw
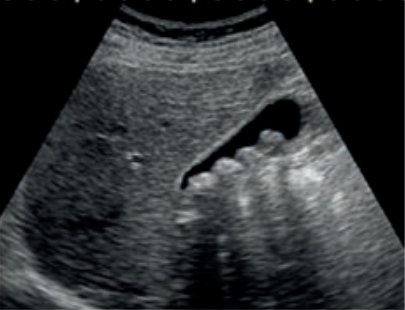
Jakie struktury anatomiczne uwidoczniono na obrazie USG?
Rumień skóry pojawiający się podczas radioterapii jest objawem
Na zamieszczonej ilustracji przedstawiono ułożenie pacjenta do wykonania zdjęcia rentgenowskiego
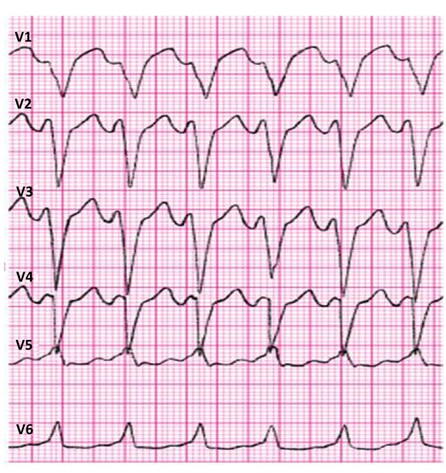
Które zaburzenie rytmu serca zarejestrowano na elektrokardiogramie?
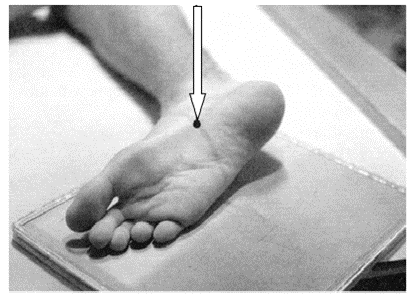
Urografia polega na
Hiperfrakcjonowanie dawki w radioterapii oznacza napromieniowywanie pacjenta
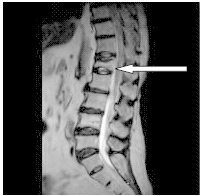
Na obrazie rezonansu magnetycznego strzałką oznaczono patologiczny kręg
Który środek ochrony radiologicznej pacjenta należy zastosować podczas wykonywania zdjęcia bocznego kręgosłupa szyjnego?
Pojawienie się w zapisie EKG patologicznego załamka Q lub QS może wskazywać na
W scyntygrafii serca metoda bramkowanej akwizycji SPECT umożliwia między innymi ocenę frakcji wyrzutowej
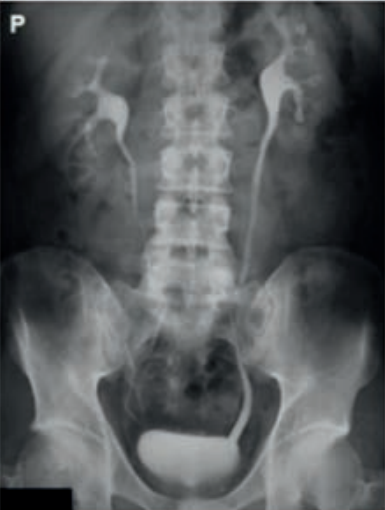
Na obrazie rentgenowskim strzałką zaznaczono
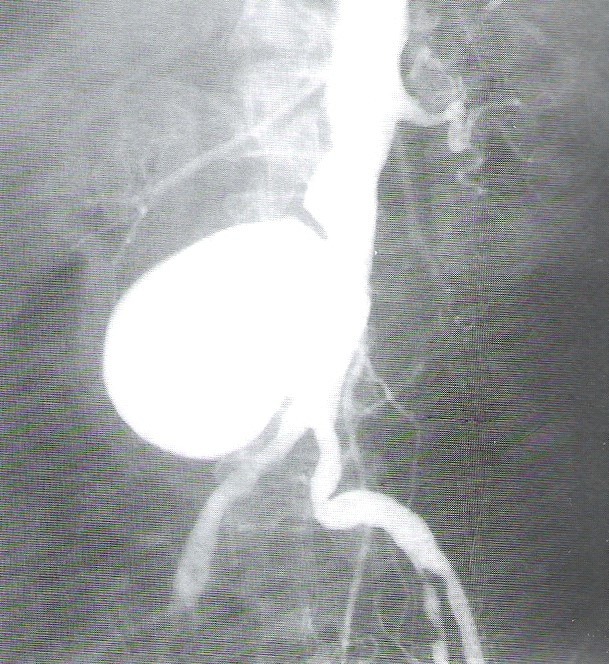
Na rentgenogramie uwidoczniono badanie
Zwiększenie napięcia na lampie rentgenowskiej powoduje
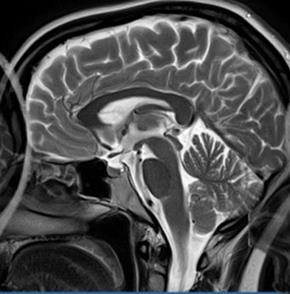
Która przyczyna spowodowała powstanie artefaktu widocznego na zamieszczonym obrazie MR?
Badanie metodą Dopplera umożliwia
Testy specjalistyczne aparatów rentgenowskich do zdjęć wewnątrzustnych są przeprowadzane
Glukoza podawana pacjentowi w badaniu PET jest znakowana radioaktywnym
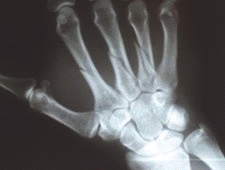
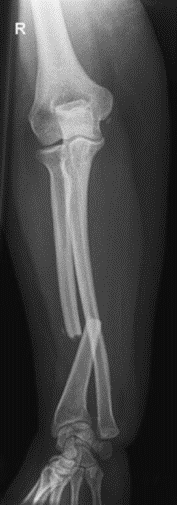
Na radiogramie uwidoczniono złamanie
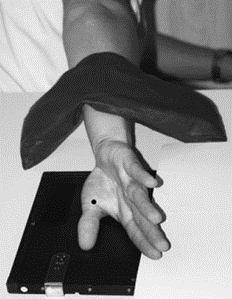
Na ilustracji przedstawiono ułożenie pacjenta do zdjęcia rentgenowskiego
Świeżo wynaczyniona krew na obrazach TK głowy bez podania środka kontrastowego ukazuje się jako obszar
Na radiogramie uwidoczniono złamanie
Brachyterapia wewnątrzprzewodowa jest stosowana w leczeniu
Fistulografia to badanie kontrastowe
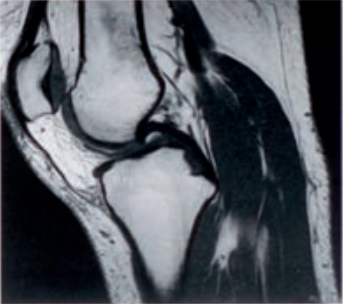
Którą metodę badania zastosowano w obrazowaniu stawu kolanowego?
Elementem pomocniczym w radioterapii, zapewniającym powtarzalność ułożenia w pozycji terapeutycznej, a także unieruchomienie pacjenta, jest
Która metoda diagnostyczna służy do określenia gęstości minerału kostnego w ujęciu objętościowym g/cm³?
W badaniu EKG elektrodę przedsercową V4 należy umocować
Brachyterapia polegająca na wielokrotnym wsuwaniu i wysuwaniu źródła promieniowania do tego samego aplikatora nosi nazwę
„Ognisko zimne” w obrazie scyntygraficznym określa się jako
Czas repetycji w obrazowaniu metodą rezonansu magnetycznego to
Które środki kontrastujące wykorzystywane są w diagnostyce rezonansem magnetycznym?
Przyczyną zaniku kostnego jest
Który artefakt jest widoczny na skanie tomografii komputerowej?
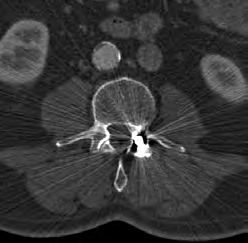
Skrótem CTV w radioterapii oznacza się