Pytanie 1
W procesie przygotowania do odlewnictwa, wymodelowaną z wosku protezę szkieletową należy umieścić w pierścieniu odlewniczym i zalać
Wynik: 28/40 punktów (70,0%)
Wymagane minimum: 20 punktów (50%)
W procesie przygotowania do odlewnictwa, wymodelowaną z wosku protezę szkieletową należy umieścić w pierścieniu odlewniczym i zalać
Makrogenia oznacza
W procesie wstępnego polerowania protez akrylowych, do złagodzenia rys powstałych podczas mechanicznej obróbki frezami, należy użyć
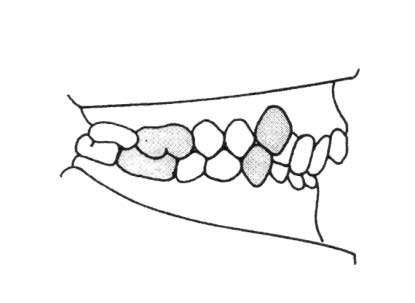
Wadą zgryzu charakteryzującą się tym, że rysy twarzy i stan śródustny mają postać przodozgryzu całkowitego, przy ujemnym teście czynnościowym, jest
Do polerowania nabłyszczającego protez akrylowych używa się
Na ilustracji przedstawiono etap zamiany wosku na tworzywo akrylowe w wykonawstwie protezy całkowitej metodą

Proces oksydacji metalowej podbudowy korony protetycznej przeznaczonej do licowania ceramiką przeprowadza się w celu
Przed wykonaniem płyty akrylowej w płycie Schwarza techniką akrylu sypanego, elementy druciane przykleja się do modelu gipsowego
Śruba teleskopowa służy do
Wskaż wadę protez zewnątrzustnych wykonanych z materiałów silikonowych.
Proces synteryzacji w wykonawstwie prac z tlenku cyrkonu polega na
Gwałtowne podwyższenie temperatury do 100°C w trakcie polimeryzacji protez akrylowych może spowodować
Śrubę ortodontyczną w górnej płycie Schwarza najczęściej umieszcza się centralnie między
Które postępowanie jest zgodne z technologią naprawy złamanej klamry w protezie częściowej osiadającej?
Wosk cerwikalny jest przeznaczony do
Przyczyną odleżyn lub otarć naskórka u pacjentów użytkujących epitezy twarzy jest
Na której ilustracji przedstawiony jest schemat podstawy modelu gipsowego szczęki, opracowanego według szkoły (metody) amerykańskiej?
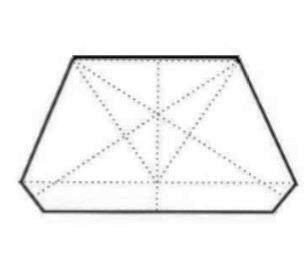
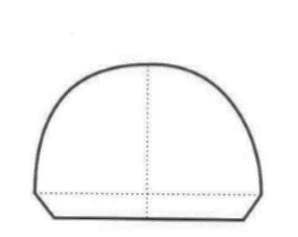
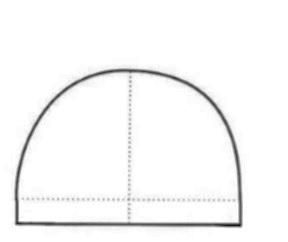
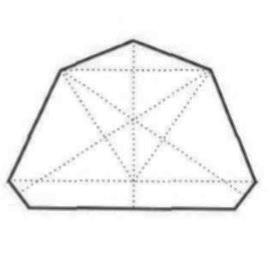
Narzędzia rotacyjne o powierzchni pokrytej nasypem diamentowym zaleca się do obróbki
Do rejestracji powierzchni okludalnych zębów górnych w systemach artykulacyjnych służy
Płytka Hawleya to aparat
Leczenie dotylnej wady czynnościowej wymaga zastosowania płytki
Druciane pętle przedsionkowe są charakterystyczne dla aparatu
Przyczyną odprysku ceramiki powstałego w moście licowanym podczas jego użytkowania jest
Przyczyną stukania zębami w czasie mowy, u pacjentów użytkujących protezy całkowite akrylowe, może być
Jednostronna utrata zębów mlecznych w odcinku bocznym, może doprowadzić do powstania
W procesie wstępnego polerowania tworzywa akrylowego, do zagładzenia rys powstałych podczas mechanicznej obróbki frezami, należy użyć
Który aparat, ze względu na swoją konstrukcję, zaliczany jest do grupy aparatów elastycznych?
Do której metody ustawiania zębów w protezach całkowitych są wykorzystywane przedstawione na rysunku wzorniki zwarciowe?
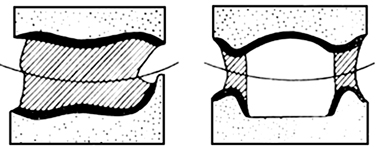
Podczas powielenia modelu masę agarową należy stopić, a następnie schłodzić do temperatury w zakresie
Do którego z podanych rodzajów śrub zalicza się śrubę Bertoniego?
Normą okluzji w zwarciu centralnym jest
Którego gipsu należy użyć do wykonania modelu dzielonego?
Ile wynosi maksymalna grubość pojedynczej warstwy zębiny, poddanej polimeryzacji w procedurze licowania kompozytem?
Sprężynę typu omega stosuje się do
Epitezy twarzy wykonane z materiałów sztywnych charakteryzują się
Której masy wyciskowej należy użyć do wykonania wycisków dwuwarstwowych?
Indywidualne łyżki wyciskowe są wykonywane w celu pobrania wycisku
Który schemat przedstawia wadę zgryzu według II klasy Angle’a z II podgrupą?
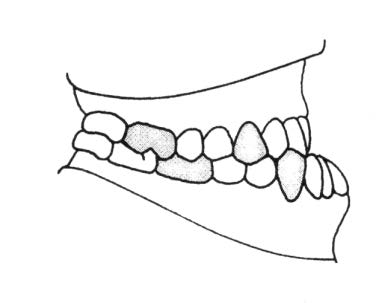
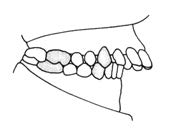
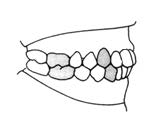
Aparat retencyjny wykonany technologią termoformowania wykonuje się z gotowej płytki
W aparacie ortodontycznym w celu przesunięcia zęba wzdłuż wyrostka zębodołowego, należy wykonać sprężynę