Pytanie 1
W badaniu PET stosuje się tylko radioizotopy emitujące
Wynik: 29/40 punktów (72,5%)
Wymagane minimum: 20 punktów (50%)
W badaniu PET stosuje się tylko radioizotopy emitujące
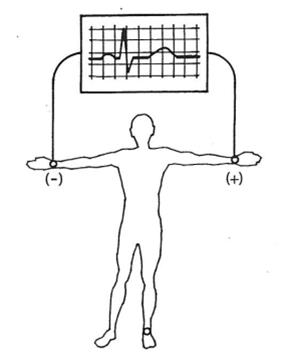
Odprowadzenie EKG mierzące różnicę potencjałów między lewym podudziem a prawym przedramieniem oznacza się jako
Jak oznacza się w systemie międzynarodowym czwarty górny ząb mleczny po stronie prawej?
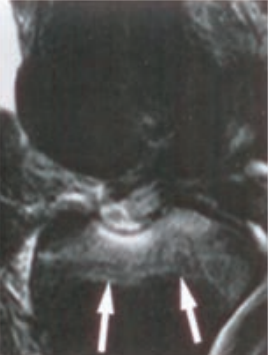
Obraz stawu kolanowego otrzymano metodą
Zgodnie z procedurą wzorcową w badaniu MR należy ułożyć pacjenta na brzuchu do diagnostyki
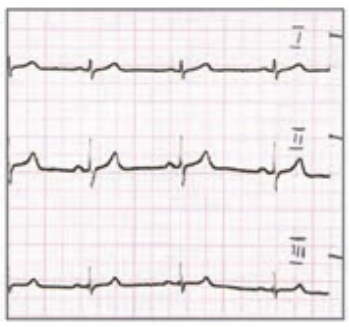
Które odprowadzenie elektrokardiograficzne przedstawiono na ilustracji?
„Ognisko zimne” w obrazie scyntygraficznym określa się jako
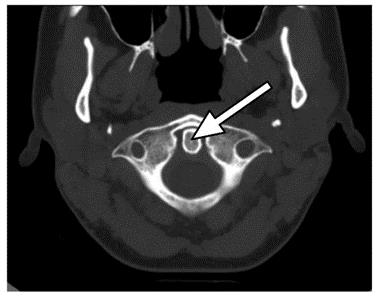
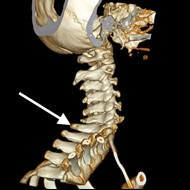
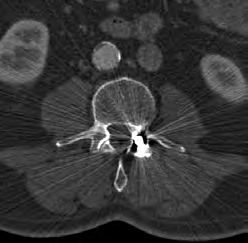
Na zamieszczonym przekroju poprzecznym TK kręgosłupa szyjnego strzałką wskazano
Przy podejrzeniu ciała obcego w oczodole należy wykonać
Folia wzmacniająca umieszczona w kasecie rentgenowskiej emituje pod wpływem promieniowania X światło
Rozpraszanie promieniowania X, w wyniku którego następuje zwiększenie długości fali promieniowania, to zjawisko
Standardowe badanie USG średniej wielkości piersi wykonuje się głowicą w zakresie częstotliwości
Jaka jest odległość pomiędzy źródłem promieniowania a powierzchnią ciała pacjenta w technice izocentrycznej radioterapii?
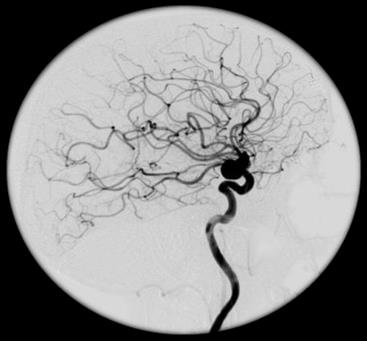
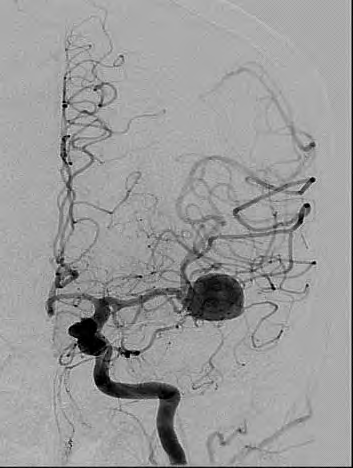
W przedstawionym na ilustracji obrazie badania angiograficznego uwidoczniono
Na obrazie TK kręgosłupa strzałką wskazano wyrostek
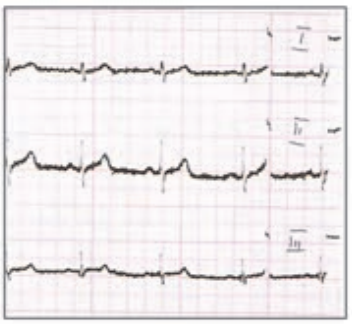
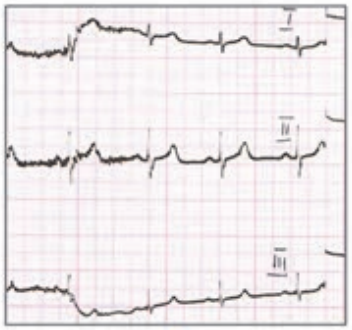
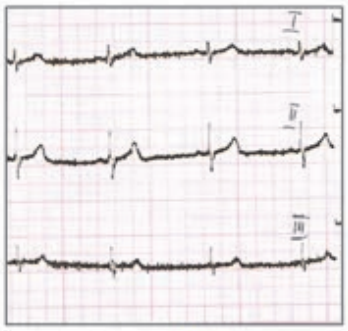
Który elektrokardiogram jest poprawny technicznie?
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
Jakie są wielkości mocy dawki stosowanej w brachyterapii HDR?
Które ciało obce w obszarze badania nie stanowi przeciwwskazania do wykonania MR?
W pozytonowej tomografii emisyjnej PET zostaje zarejestrowane promieniowanie powstające podczas
Przy ułożeniu do zdjęcia kręgów szyjnych CIII-CVII w projekcji przednio-tylnej lampa może być odchylona o kąt
Którą patologię uwidoczniono w badaniu angiograficznym?
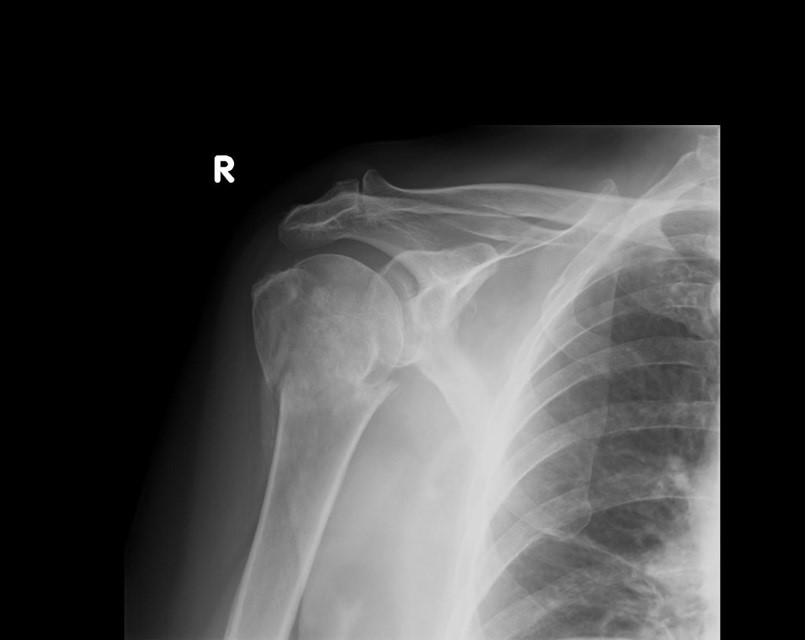
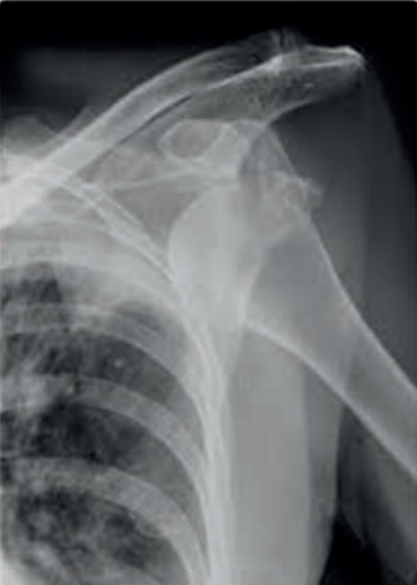
Na radiogramie uwidoczniono złamanie
Radioizotopowa terapia medycyny nuklearnej polega na wprowadzeniu do tkanek lub narządów radiofarmaceutyku
Który artefakt jest widoczny na skanie tomografii komputerowej?
Hiperfrakcjonowanie dawki w teleradioterapii polega na napromienianiu 2 do 3 razy dziennie dawką frakcyjną
W badaniu PET stosuje się tylko radioizotopy emitujące
Przemiana promieniotwórcza radu w ren opisana wzorem \( {}_{88}^{226}\text{Ra} \to {}_{86}^{222}\text{Rn} + {}_{2}^{4}\text{He} \) jest rozpadem
Którą patologię uwidoczniono na zamieszczonym rentgenogramie?
Bezwzględnym przeciwwskazaniem do wykonania badania rezonansem magnetycznym jest
Badanie gęstości mineralnej kości metodą DXA należy wykonać
Promieniowanie jonizujące pośrednio to
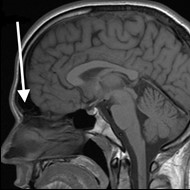
Na obrazie rezonansu magnetycznego głowy strzałką wskazano zatokę
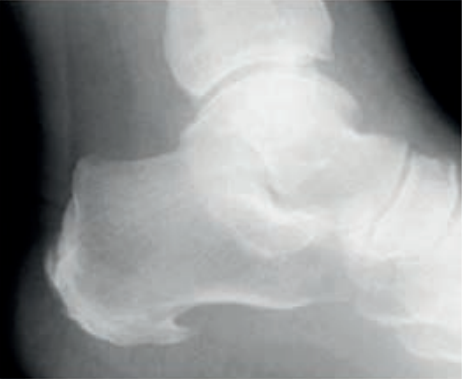
Co zostało uwidocznione na zamieszczonym radiogramie?
Zgodnie z obowiązującymi przepisami powierzchnia gabinetu rentgenowskiego, w którym jest zainstalowany zestaw rentgenowski do badań naczyniowych, powinna wynosić
Rumień skóry pojawiający się podczas radioterapii jest objawem
Efekt „tea cup” widoczny jest na mammografach wykonanych w projekcji
Ile razy i jak zmieni się wartość natężenia promieniowania X przy zwiększeniu odległości OF ze 100 cm do 200 cm?
Do zdjęcia rentgenowskiego żeber w projekcji skośnej tylnej pacjenta należy ustawić
Za wyrównanie ciśnienia między uchem środkowym a otoczeniem odpowiada