Pytanie 1
Przy zastosowaniu słowa 8-bitowego w przetworniku analogowo-cyfrowym aparatu słuchowego liczba przedziałów poziomów kwantyzacji wynosi
Wynik: 31/40 punktów (77,5%)
Wymagane minimum: 20 punktów (50%)
Przy zastosowaniu słowa 8-bitowego w przetworniku analogowo-cyfrowym aparatu słuchowego liczba przedziałów poziomów kwantyzacji wynosi
Uszkodzenie kosteczek słuchowych powoduje wystąpienie niedosłuchu typu
W której części ucha znajdują się kosteczki słuchowe?
W badaniu osoby z niedosłuchem odbiorczym o lokalizacji ślimakowej stwierdza się
Ile ścian ma jama bębenkowa?
Aby uniknąć powstania sprzężenia zwrotnego, powodującego charakterystyczny pisk aparatu słuchowego, w przypadku niedosłuchu w stopniu głębokim, nie należy stosować
Który zapis tympanogramu jest charakterystyczny dla wysiękowego zapalenia ucha środkowego?
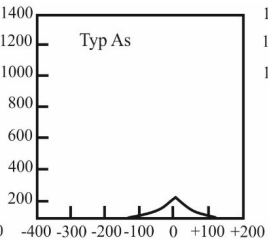
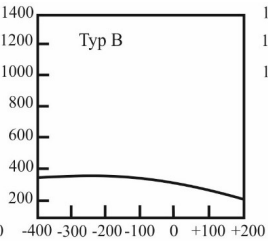
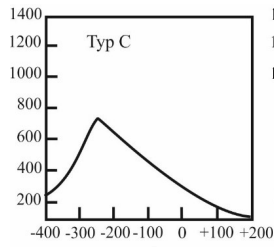
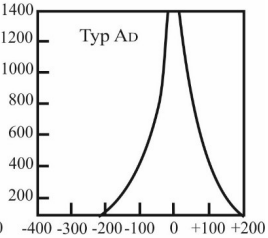
Do wyznaczenia progu słyszenia u osób, które nie współpracują przy audiometrii tonalnej, można zastosować pomiar ABR. Wskaż zestaw częstotliwości, które może wygenerować standardowy system pomiarowy do ABR, celem rekonstrukcji audiogramu.
Pacjenci, u których stwierdzono umiarkowany niedosłuch w jednym uchu przy jednoczesnej głuchocie ucha drugiego, powinni być zaprotezowani urządzeniem typu
Który system wspomagający słyszenie opiera swoje działania na zasadzie łączności radiowej z wykorzystaniem modulacji?
Co oznacza płaski tympanogram u dzieci?
Długotrwała ekspozycja na hałas powoduje
Pobierając odlew w celu wykonania aparatu głęboko wewnątrzkanałowego, protetyk powinien umieścić tampon
W pracy aparatu słuchowego stwierdzono niewielkie zakłócenia – sprzężenia. Protezyk usunął je samodzielnie, bez odsyłania aparatu do serwisu. Naprawa obejmowała tylko
Które urządzenie służy do pomiaru impedancji ucha środkowego?
Zamieszczony w ramce opis jednej z możliwych przyczyn niedosłuchu przewodzeniowego dotyczy
| Nazywane jest katarem uszu i rozwija się w przebiegu zapalenia błony śluzowej jamy nosowej i nosowo-gardłowej. Czynnik sprzyjające to: przerost migdałka gardłowego, skrzywienie przegrody nosa i stany alergiczne. Często występuje u dzieci w wieku szkolnym. Objawami są: niedosłuch, uczucie zatkania uszu, szum w uszach, czasami ból ucha przy połykaniu. |
Które badanie słuchu przeprowadza się u małych dzieci w celu obiektywnej oceny głębokości ubytku słuchu?
Po wstępnej diagnozie uszkodzenia aparatu słuchowego typu BTE protetyk słuchu może samodzielnie wymienić
Jednym z podstawowych praw psychoakustyki jest prawo Stevensa, mówiące, że percypowana głośność jest
Na podstawie informacji zawartych w instrukcji użytkownika aparatów słuchowych osoba niedosłysząca może samodzielnie wymienić w aparacie słuchowym zausznym jedynie
Rehabilitacja słuchu u dzieci w wieku szkolnym, u których utrata słuchu nastąpiła po opanowaniu mowy i nabyciu umiejętności czytania i pisania, ma za zadanie
Jeżeli w próbie SISI liczba wykrytych przyrostów natężenia prezentowanego sygnału wynosi 80%, to wynik ten wykazuje na uszkodzenie
Jeden z parametrów charakteryzujących głośnik, który jest przetwornikiem elektroakustycznym, to pasmo przenoszenia, czyli zakres
Która z podanych grup materiałów stosowanych w otoplastyce to materiały pomocnicze?
Do punktu protezycznego zgłosił się zaprotezowany pacjent, który skarży się, że przebywając na ulicy słyszy za głośno, także w domu dźwięki typu „stuk naczyń” również są dla niego za głośne. Jakich zmian należy dokonać w aparatach słuchowych aby poprawić pacjentowi komfort słyszenia?
Jeżeli wyniki prób stroikowych pacjenta są identyczne z zapisanymi w tabeli, to badanie audiometrii tonalnej wskaże na występowanie obustronnego niedosłuchu typu
| Rodzaj próby stroikowej | Wynik próby |
|---|---|
| Próba Webera | Lateralizacja centralna |
| Próba Rinnego | Obustronnie czas słyszenia dźwięku ze wzbudzonego stroika droga przewodnictwa powietrznego (PP) jest krótszy niż droga przewodnictwa kostnego (PK) |
Zgodnie z normą PN-EN 60118-7 procedura wyznaczania równoważnego poziomu szumu na wejściu aparatu słuchowego jest następująca:
Protetyk słuchu, pobierając wycisk z ucha na aparat słuchowy, powinien zwrócić uwagę na to, by
W badaniu audiometrycznym osoby z niedosłuchem odbiorczym o lokalizacji ślimakowej stwierdza się
W celu detekcji tonu o częstotliwości 250 Hz przez osobę z prawidłowym słuchem niezbędna jest prezentacja dźwięku o poziomie ciśnienia akustycznego
Jakie są wskazania do zastosowania aparatów słuchowych na przewodnictwo kostne?
Obróbka mechaniczna w technologii szybkiego prototypowania sprowadza się do
Pozostawienie przez użytkownika na noc włączonego aparatu słuchowego zamkniętego w pudełku powoduje
Rolą układu przewodzącego ucha jest
Próba Gellego służy ocenie
Pacjentowi z jednostronną głuchotą dla zapewnienia słyszenia dźwięków docierających od strony ucha głuchego protetyk słuchu powinien zaproponować zastosowanie systemu
Analiza wyników badań zawartych w tabeli wskazuje na występowanie w uchu prawym niedosłuchu odbiorczego o lokalizacji ślimakowej
| RODZAJ BADANIA | UCHO PRAWE | UCHO LEWE |
|---|---|---|
| PRÓBA WEBERA | lateralizuje do ucha lewego | |
| PRÓBA RINNEGO | mały dodatni | ujemny |
| AUDIOMETRIA TONALNA | uszkodzenie układu odbiorczego – ubytek słuchu dla przewodnictwa powietrznego i kostnego | uszkodzenie układu przewodzeniowego – ubytek słuchu dla przewodnictwa powietrznego |
| AUDIOMETRIA SŁOWNA | krzywa artykulacyjna nie osiąga progu dyskryminacji | krzywa artykulacyjna przesunięta w prawo, osiąga 100% rozumienia mowy |
| PRÓBA FOWLERA | OWG (+) | OWG (-) |
| AUDIOMETRIA BEKESYEGO | typ II | typ I |
| ABR | morfologia zapisu prawidłowa | wydłużona latencja fali V |
W przypadku mikrocji lub atrezji u dziecka powyżej 4-roku życia należy zastosować
Do okienka owalnego dochodzi podstawa
Protezy słuchu na pewno nie pobierze odlewu z ucha u pacjenta, u którego stwierdzi