Pytanie 1
Limfografia to badanie kontrastowe
Wynik: 35/40 punktów (87,5%)
Wymagane minimum: 20 punktów (50%)
Limfografia to badanie kontrastowe
W zapisie EKG zespół QRS odzwierciedla
Zgodnie z procedurą wzorcową w badaniu MR należy ułożyć pacjenta na brzuchu do diagnostyki
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
Jakie struktury anatomiczne uwidoczniono na obrazie USG?
Obrazy DDR są tworzone w trakcie
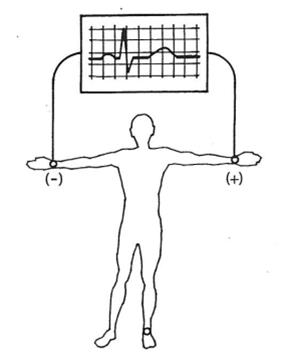
Które odprowadzenie elektrokardiograficzne przedstawiono na ilustracji?
W standardowym badaniu elektrokardiograficznym elektrodę C4 należy umieścić
Jakie są wielkości mocy dawki stosowanej w brachyterapii HDR?
Chorobą układu oddechowego typu obturacyjnego jest
Którą ochronę radiologiczną należy zastosować podczas wykonywania zdjęcia rentgenowskiego przeglądowego klatki piersiowej u pacjentki w okresie rozrodczym?
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
Pracownia radioterapii z przyspieszaczem liniowym jest obszarem
Gadolin jako dożylny środek kontrastowy stosowany w MR powoduje
Które odprowadzenie w badaniu EKG rejestruje różnice potencjałów pomiędzy lewym a prawym przedramieniem?
Parametr SNR w obrazowaniu MR oznacza
Przy ułożeniu do zdjęcia AP czaszki płaszczyzna
Jednym z kryteriów poprawnie wykonanego badania spirometrycznego jest czas trwania natężonego wydechu, który powinien wynosić u osób powyżej 10 roku życia co najmniej
Którym skrótem oznacza się tomografię komputerową wysokiej rozdzielczości?
Do środków kontrastujących negatywnych należą
Podczas wykonywania zdjęć wewnątrzustnych zębów górnych linia Campera powinna przebiegać w stosunku do płaszczyzny podłogi
Na schemacie oznaczono
Bezwzględnym przeciwwskazaniem do badania spirometrycznego jest
Którą strukturę anatomiczną oznaczono na skanie TK głowy?
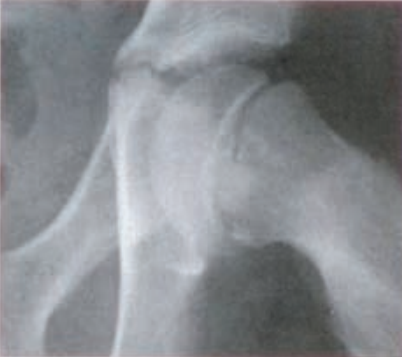
Na rentgenogramie przedstawione jest złamanie Saltera-Harrisa typu
Jaki rozmiar kasety należy zastosować, wykonując standardowe zdjęcie stawu kolanowego w projekcji bocznej?
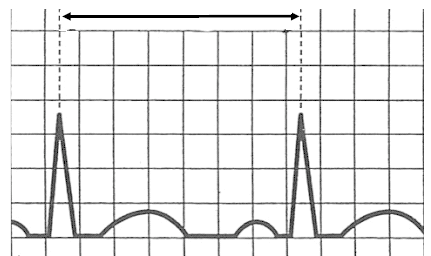
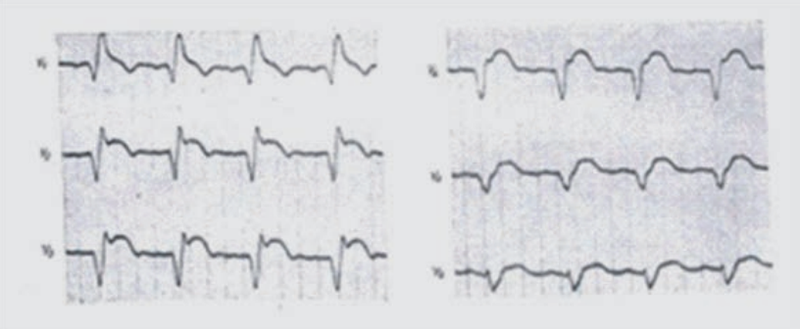
Na elektrokardiogramie zarejestrowano
Które znaczniki są wykorzystywane w scyntygrafii tarczycy?
Głowica typu convex w USG służy do badania
Jakie źródła promieniowania stosowane są w brachyterapii?
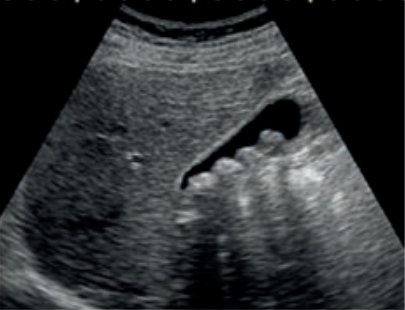
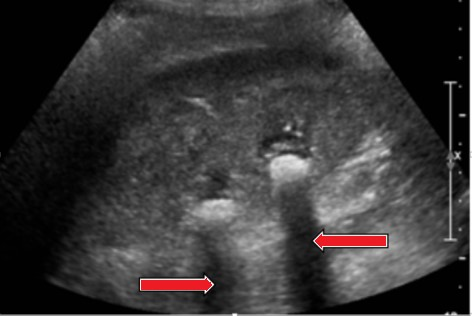
Który artefakt wskazano strzałkami na obrazie USG nerki?
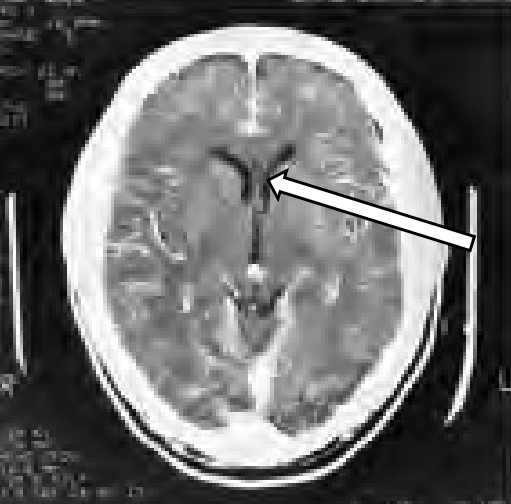
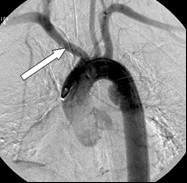
Na obrazie cyfrowej angiografii subtrakcyjnej strzałką zaznaczono
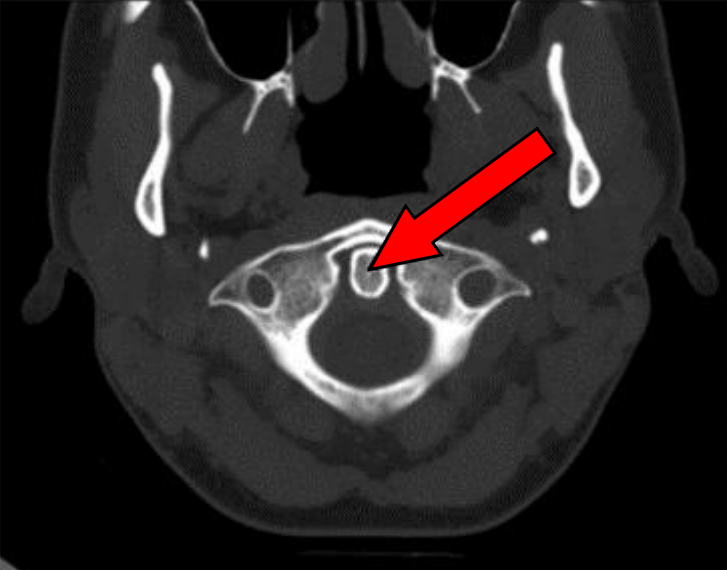
Na przekroju poprzecznym TK kręgosłupa szyjnego strzałką wskazano
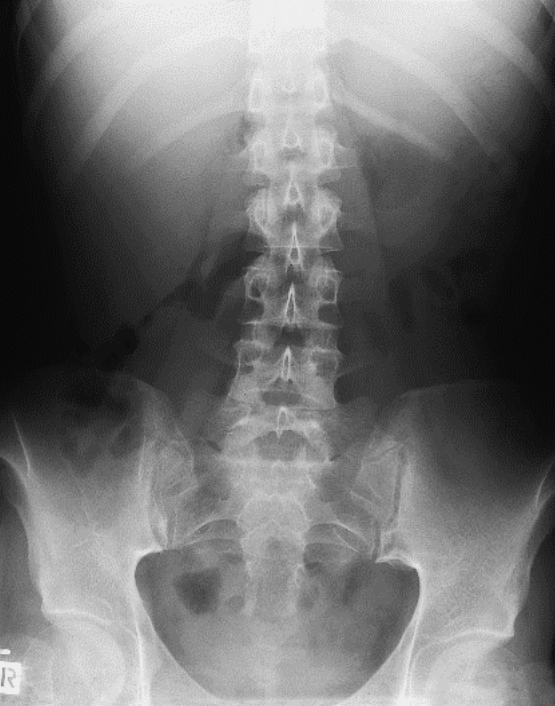
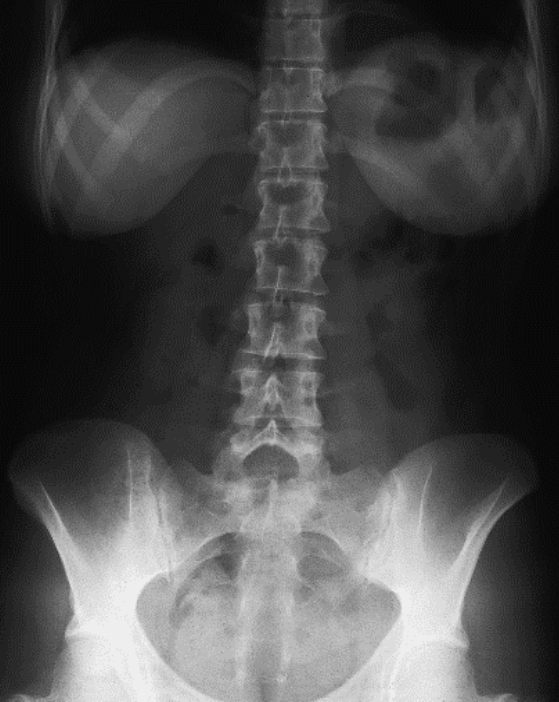
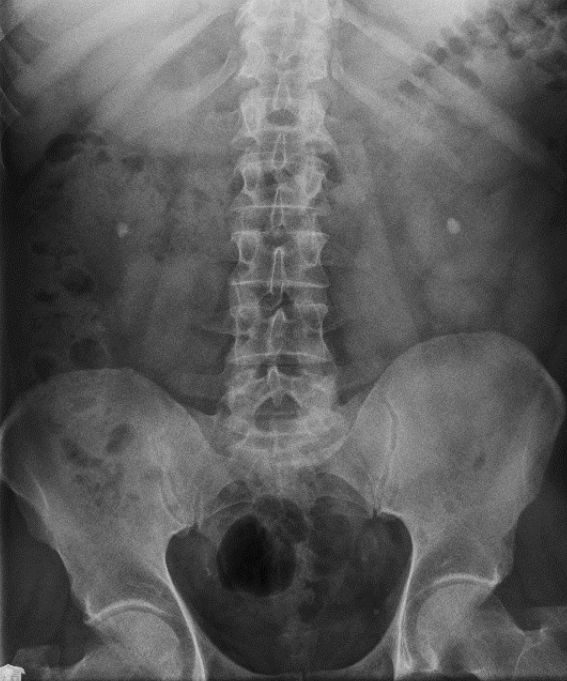
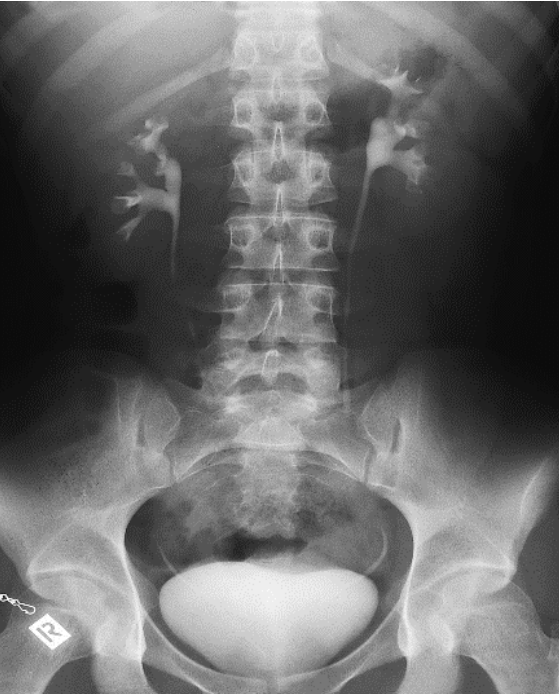
Na którym radiogramie uwidoczniona jest kamica nerkowa?
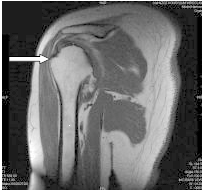
Którą strukturę anatomiczną oznaczono na obrazie rezonansu magnetycznego?
Zdjęcie rentgenowskie nadgarstka w przywiedzeniu dołokciowym jest wykonywane w celu uwidocznienia kości
Jednostką indukcji magnetycznej jest
W brachyterapii MDR stosowane są dawki promieniowania
Który radioizotop jest emiterem promieniowania alfa?
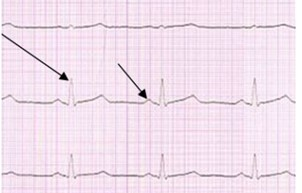
Na elektrokardiogramie strzałki wskazują załamki