Pytanie 1
Jakie są właściwe warunki składowania pakietów po procesie sterylizacji?
Wynik: 24/40 punktów (60,0%)
Wymagane minimum: 20 punktów (50%)
Jakie są właściwe warunki składowania pakietów po procesie sterylizacji?
Jakie zastosowanie ma dezynfekcja wysokiego poziomu?
Jakie zasady należy obserwować podczas manualnej dezynfekcji narzędzi?
Jak długo trwa faza ekspozycji w procesie sterylizacji w temperaturze 134°C?
Narzędzia chirurgiczne, materiały i produkty gumowe wymagają procesu sterylizacji
Jakie jest stężenie roztworu po połączeniu 6790 ml wody z 210 ml środka dezynfekcyjnego?
Mieszanki wsadów, które zawierają: materiały porowate, narzędzia metalowe, narzędzia emitujące światło, wymagają sterylizacji
Sterylizator parowy może być używany po uzyskaniu pozytywnego rezultatu badania
Jakie istnieje zagrożenie zakażenia u pacjenta z nienaruszoną skórą podczas kontaktu z urządzeniami medycznymi?
Monitorowanie ramion spryskujących, kontrola stanu filtra na dnie zbiornika oraz sprawdzanie mediów podłączonych do urządzenia odnosi się do
Jakie substancje końcowe powstają w wyniku procesu sterylizacji plazmowej?
Według klasyfikacji Spauldinga narzędzia, które mają kontakt z nietkniętymi błonami śluzowymi, klasyfikują się jako wyroby o ryzyku
Jakie opakowanie jest właściwe dla sprzętu wrażliwego na temperaturę przeznaczonego do sterylizacji plazmowej?
Inkubator jest wykorzystywany do pomiaru wskaźników
Na ilustracji przedstawiono fragment
| Nazwa odbiorcy | |
| Nazwa narzędzi/wyrobu medycznego | |
| Data sterylizacji | |
| Data ważności (dzień-miesiąc-rok) | |
| Popis osoby pakującej |
Zgodnie z normą dotyczącą myjni-dezynfektorów, technika ninhydrynowa jest używana do identyfikacji pozostałości zanieczyszczeń
Kluczowe zmienne wymagające monitorowania podczas sterylizacji nadtlenkiem wodoru to: czas, temperatura oraz
Jakie cechy charakteryzują aldehydy?
Dlaczego ważne jest dokładne suszenie narzędzi po procesie mycia?
Sprzęt po procesie sterylizacji parą wodną zostaje przekazany użytkownikowi,
Test sprawdzający skuteczność mycia maszynowego z substancją imitującą resztki zaschniętej krwi powinien
Jakie są wymagane parametry do dezynfekcji maszynowej bronchofiberoskopu?
Drut Kirschnera z uszkodzoną powłoką zewnętrzną należy poddać
Jakie środki wykazują działanie wobec biofilmu?
Jakie jest procentowe stężenie roztworu roboczego, jeżeli przygotowano go z 400 ml środka dezynfekującego oraz 4,6 l wody?
Związek chemiczny stosowany w procesie sterylizacji, wykazujący działanie rakotwórcze, mutagenne, toksyczne oraz drażniące to
Relacja między temperaturą a czasem jej utrzymywania w procesie dezynfekcji termicznej jest opisana przez
Prawidłowy wynik testu szczelności dostarcza informacji na temat
Jakie czynniki wpływają na skuteczność procesu mycia?
Instrumenty modułowe powinny być konserwowane po przeprowadzeniu kontroli
Akceptowalny Poziom gwarancji sterylności (SAL) wynosi
Nowe narzędzie wykonane ze stali nierdzewnej powinno zostać poddane procesowi
Materiały po przeprowadzonej sterylizacji można umieszczać na otwartym regale?
Odgryzacz kostny działa prawidłowo, gdy test funkcjonalny potwierdzi, że krawędź tnąca przechodzi przez materiał testowy
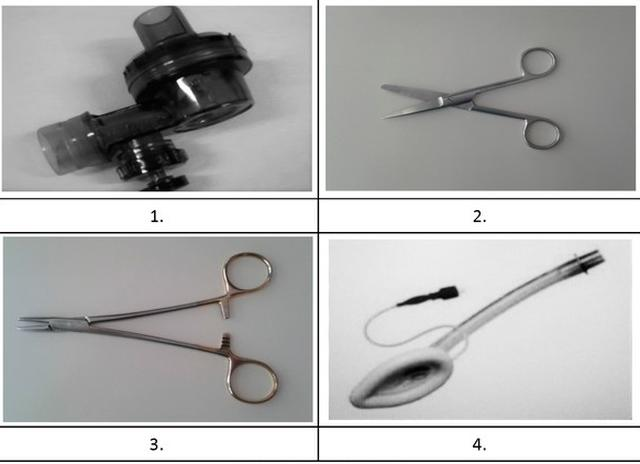
Które z przedstawionych na ilustracjach wyrobów należy zakwalifikować do kasacji w przypadku wystąpienia na nich lub na ich elementach pęknięć naprężeniowych?
Środek dezynfekujący, który neutralizuje wirusy bez osłonki, ma wpływ na
Widoczne na powierzchni narzędzi osady o brązowo-czerwonym zabarwieniu są skutkiem obecności w wodzie
Jakie metody sterylizacji są kontrolowane biologicznie przy użyciu wskaźników z zawiesiną spor Bacillus atrophaeus?
Który z niżej wymienionych materiałów opakowaniowych nie jest zalecany do sterylizacji parowej?
Przedstawiony na zdjęciu przyrząd testowy ETS służy do pomiaru parametrów fizycznych procesu, podobnie jak tradycyjny test
