Pytanie 1
Krzywe progowe określone w próbie Langenbecka oddalone od siebie bardziej niż wzrasta poziom zastosowanego szumu białego świadczą o niedosłuchu
Wynik: 39/40 punktów (97,5%)
Wymagane minimum: 20 punktów (50%)
Krzywe progowe określone w próbie Langenbecka oddalone od siebie bardziej niż wzrasta poziom zastosowanego szumu białego świadczą o niedosłuchu
Jeżeli uszkodzeniu ulega układ przewodzeniowy, to wartości progu przewodnictwa
Które z wymienionych cech audiogramu mowy są charakterystyczne dla niedosłuchu przewodzeniowego?
Jedną z obiektywnych i efektywnych metod badania słuchu stosowanych u dzieci jest TEOAE, czyli otoemisja
Odruch strzemiączkowy u otologicznie zdrowego człowieka pojawia się dla wartości poziomu ciśnienia akustycznego leżącego w zakresie
W którym z wymienionych badań poddaje się ocenie interwały czasowe (I-III, III-V, I-V)?
W badaniu audiometrycznym osoby z niedosłuchem odbiorczym o lokalizacji ślimakowej stwierdza się
Do objawów charakterystycznych dla uszkodzenia słuchu spowodowanego wieloletnim narażeniem na hałas zalicza się:
W trakcie wyznaczania progu przewodnictwa kostnego wzglęnego z maskowaniem protetyk powinien
Do jakiego rodzaju badań słuchu stosuje się audiometry skriningowe?
Mostek impedancyjny może być wykorzystywany w celu
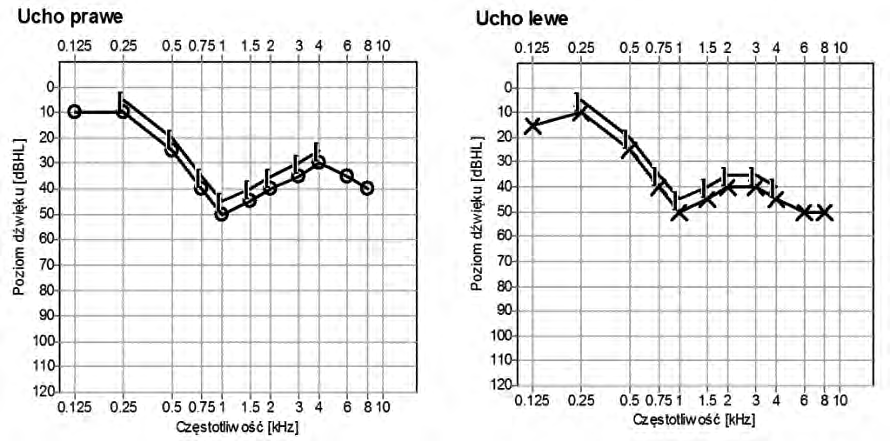
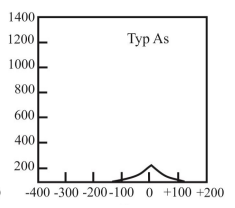
Który audiogram dotyczy pohałasowego ubytku słuchu?
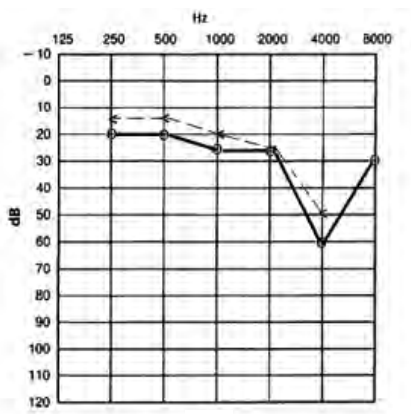
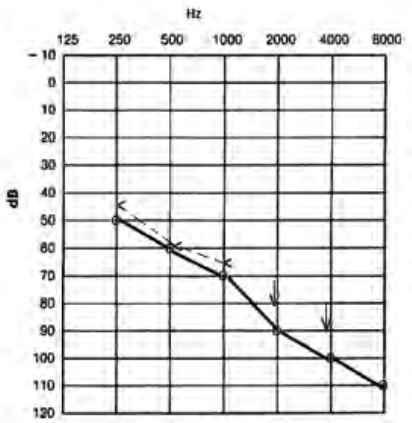
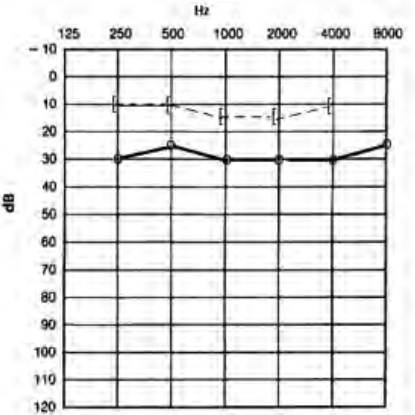
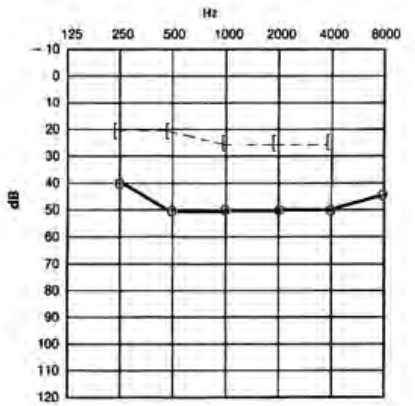
Jeżeli w próbie SISI liczba wykrytych przyrostów natężenia prezentowanego sygnału wynosi 80%, to wynik ten wykazuje na uszkodzenie
Badanie otoemisji akustycznych służy do oceny
Które badanie słuchu przeprowadza się u małych dzieci w celu obiektywnej oceny głębokości ubytku słuchu?
Otoskopowanie ma na celu sprawdzenie stanu
Jeżeli w próbie Rinnego czas słyszenia wzbudzonym stroikiem dla przewodnictwa powietrznego jest krótszy niż dla przewodnictwa kostnego, to protetyk słuchu stwierdza niedosłuch
Do wyznaczenia progu słyszenia u osób, które nie współpracują przy audiometrii tonalnej, można zastosować pomiar ABR. Wskaż zestaw częstotliwości, które może wygenerować standardowy system pomiarowy do ABR, celem rekonstrukcji audiogramu.
Przed wyznaczeniem progu słyszenia przewodnictwa powietrznego ucha prawego z maskowaniem protezyk słuchu informuje pacjenta, aby sygnalizował, kiedy zacznie słyszeć
Zamieszczony audiogram przedstawia wynik badania pacjenta
Analiza wyników badań zawartych w tabeli wskazuje na występowanie w uchu prawym niedosłuchu odbiorczego o lokalizacji ślimakowej
| RODZAJ BADANIA | UCHO PRAWE | UCHO LEWE |
|---|---|---|
| PRÓBA WEBERA | lateralizuje do ucha lewego | |
| PRÓBA RINNEGO | mały dodatni | ujemny |
| AUDIOMETRIA TONALNA | uszkodzenie układu odbiorczego – ubytek słuchu dla przewodnictwa powietrznego i kostnego | uszkodzenie układu przewodzeniowego – ubytek słuchu dla przewodnictwa powietrznego |
| AUDIOMETRIA SŁOWNA | krzywa artykulacyjna nie osiąga progu dyskryminacji | krzywa artykulacyjna przesunięta w prawo, osiąga 100% rozumienia mowy |
| PRÓBA FOWLERA | OWG (+) | OWG (-) |
| AUDIOMETRIA BEKESYEGO | typ II | typ I |
| ABR | morfologia zapisu prawidłowa | wydłużona latencja fali V |
Przy jakiej minimalnej wartości różnicy pomiędzy progami słyszenia dla przewodnictwa powietrznego i przewodnictwa kostnego dla poszczególnych częstotliwości wynik badania audiometrii tonalnej może być interpretowany jako niedosłuch przewodzeniowy?
Która metoda badania słuchu przeprowadzana u dzieci do 4 miesiąca życia opiera się na obserwacji reakcji dziecka na proste bodźce dźwiękowe?
Próba Lombarda stosowana do wykrywania symulacji niedosłuchu wiąże się z
Czym objawia się neuropatia słuchowa?
Występowanie objawu wyrównania głośności wskazuje na
Wyznaczenie progu słyszenia osoba badająca powinna rozpocząć od
Próby stroikowe należy zawsze rozpocząć od przeprowadzenia próby
Próba Lombarda stosowana do wykrywania symulacji niedosłuchu wiąże się z
Kiedy jest wymagane maskowanie ucha niebadanego podczas wyznaczania progu przewodnictwa powietrznego?
Protetyk słuchu, wykonując badanie, uzyskał krzywą progową namiotową. Wynik ten może świadczyć o
Które z wymienionych schorzeń charakteryzuje się w swojej początkowej fazie niskoczęstotliwościowym ubytkiem słuchu, występowaniem rezerwy ślimakowej oraz tzw. załamkiem Carharta w obrazie wyniku badania audiometrycznego?
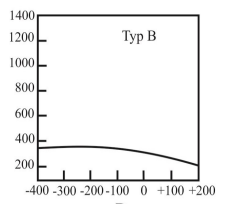
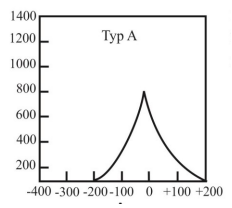
Na podstawie wyniku tympanometrii można stwierdzić
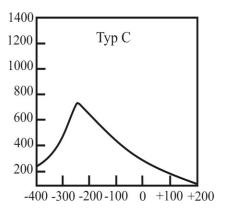
Który typ tympanogramu może wskazywać na występowanie otosklerozy?
Zgodnie z wytycznymi w zakresie doboru aparatów słuchowych u dzieci w wieku 0÷4 lat minimalna powierzchnia pomieszczenia do badania słuchu wynosi
Jakie zjawisko bada się podczas przeprowadzania próby Fowlera?
Dla prawidłowego przeprowadzenia testu Fowlera wymagane jest, by różnica progów słyszenia między uszami wynosiła co najmniej
Kiedy jest wymagane maskowanie ucha niebadanego podczas wyznaczania progu przewodnictwa powietrznego?
Procedura wykonania badania otoskopowego u osoby dorosłej wymaga, aby przed wprowadzeniem wziernika usznego do zewnętrznego przewodu słuchowego odciągnąć małżowinę uszną
Próg przewodnictwa kostnego określa stan