Pytanie 1
Wykorzystanie do produkcji aparatów wewnątrzusznych metody SLA pozwala na
Wynik: 34/40 punktów (85,0%)
Wymagane minimum: 20 punktów (50%)
Wykorzystanie do produkcji aparatów wewnątrzusznych metody SLA pozwala na
Do objawów charakterystycznych dla uszkodzenia słuchu spowodowanego wieloletnim narażeniem na hałas zalicza się:
W porównaniu z metodami dopasowania aparatów słuchowych opartymi na audiometrii tonalnej, metody oparte na skalowaniu głośności charakteryzują się
Co jest niezbędne do prawidłowego przygotowania profilu słuchowego pacjenta niedosłyszącego?
Czynnikiem wpływającym na powstanie niedosłuchu odbiorczego nie jest
Jaką inną nazwę stosuje się dla niedosłuchu starczego?
Jaki rodzaj indywidualnej wkładki usznej należy zastosować u osób niedosłyszących z progiem słyszenia niskich tonów, mniejszym niż 40 dB dla zapewnienia komfortu słyszenia?
Jeżeli wystąpił niedosłuch w zakresie wysokich częstotliwości, to w ślimaku uległy zaburzeniu odbiór i analiza tonów w części
Ze względu na właściwości mikromechaniczne błony podstawnej przewodu ślimakowego częstotliwością odbieraną i analizowaną w części szczytowej ślimaka jest
Refleks świetlny widoczny na błonie bębenkowej znajduje się w kwadrancie
Zaburzenia błędnikowe, występujące często przy uszkodzeniu słuchu typu odbiorczego pochodzenia ślimakowego, to zaburzenia
Do prawidłowego wykonania obudowy aparatu ITE istotne jest pełne odzwierciedlenie części anatomicznych małżowiny usznej:
Osoby z upośledzeniem słuchu
W celu wyeliminowania ryzyka pojawienia się efektu okluzji podczas dopasowania aparatów słuchowych należy
Najtańszym rozwiązaniem pozwalającym w obiektach użyteczności publicznej na przesyłanie sygnału audio jest
W którym aparacie pacjent ma możliwość wyboru przynajmniej dwóch różnych zestawów ustawień aparatu dostosowanych do różnych warunków akustycznych?
Która metoda badania słuchu przeprowadzana u dzieci do 4 miesiąca życia opiera się na obserwacji reakcji dziecka na proste bodźce dźwiękowe?
Badanie zrozumiałości mowy w polu swobodnym pozwala na określenie
Instytucjami dofinansowującymi zakup aparatów słuchowych są:
Jakość sygnału mowy przetwarzanego przez aparat słuchowy można poprawić dzięki zastosowaniu
Który audiogram jest charakterystyczny dla urazu akustycznego?
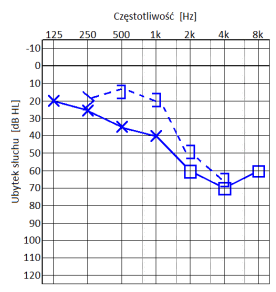
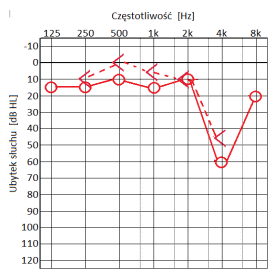
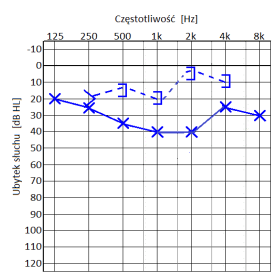
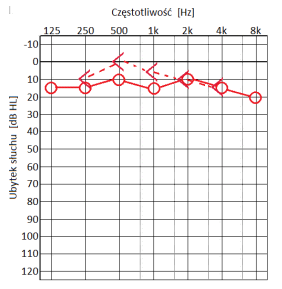
Jeżeli w próbie SISI liczba wykrytych przyrostów natężenia prezentowanego sygnału wynosi 80%, to wynik ten wykazuje na uszkodzenie
Podstawą działania aparatów słuchowych typu BAHA jest
Które urządzenie służy do pomiaru impedancji ucha środkowego?
Doboru dodatkowych urządzeń wspomagających słyszenie dokonuje się na podstawie
W celu prawidłowego umieszczenia tamponu w kanale usznym pacjenta, protetyk słuchu posługuje się
Do najczęstszych negatywnych następstw niedosłuchu u osób bez wsparcia protetycznego zalicza się
W metodzie SLA ostatnim etapem wykonania obudowy do aparatów słuchowych wewnątrzusznych jest jej
Aby aparaty słuchowe wewnątrzuszne funkcjonowały prawidłowo, pacjent powinien
U dzieci, niezależnie od wielkości i rodzaju ubytku słuchu, zaleca się stosowanie aparatów
Jakie parametry wkładki usznej mają znaczący wpływ na zmianę charakterystyki przenoszenia dla częstotliwości powyżej 3 000 Hz?
W celu prawidłowego dopasowania aparatu słuchowego u dzieci należy wykonać pomiar RECD, który określa
Co jest umowną granicą ucha zewnętrznego?
Wykorzystanie technologii stereolitografii podczas wykonania indywidualnej wkładki usznej umożliwia
Dziecko ze średnim (umiarkowanym) ubytkiem słuchu
Przygotowując pacjenta do ABR, elektrodę pomiarową ujemną umieszcza się na
Która z wymienionych reguł dopasowania aparatu słuchowego oparta jest o wyniki skalowania głośności?
Ciecz wypełniająca schody przedsionka i schody bębenka w ślimaku to
Zadaniem przedwzmacniacza mikrofonu elektretowego stosowanego w aparatach słuchowych jest
W jakich jednostkach miary wyraża się poziom głośności?