Pytanie 1
Kiedy w procesie terapii wykonuje się badanie CBCT (cone beam computed tomography)?
Wynik: 36/40 punktów (90,0%)
Wymagane minimum: 20 punktów (50%)
Kiedy w procesie terapii wykonuje się badanie CBCT (cone beam computed tomography)?
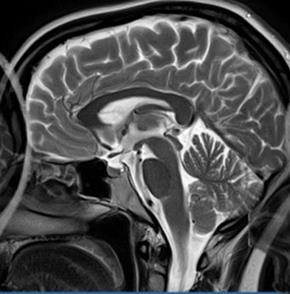
Która przyczyna spowodowała powstanie artefaktu widocznego na zamieszczonym obrazie MR?
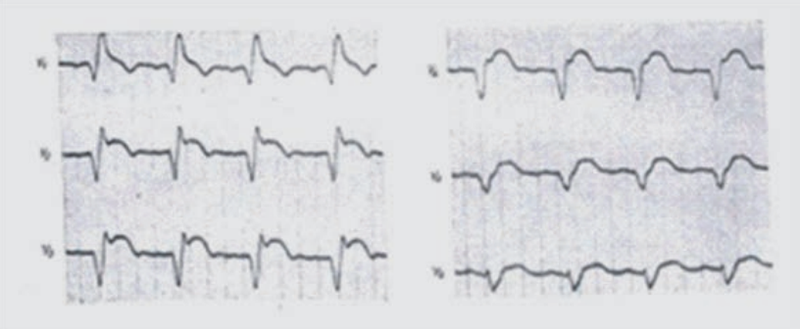
W zapisie EKG linia izoelektryczna obrazuje
Który radioizotop jest stosowany w scyntygrafii perfuzyjnej mózgu?
Do pomiaru dawek indywidualnych u osób narażonych zawodowo na promieniowanie rentgenowskie są stosowane
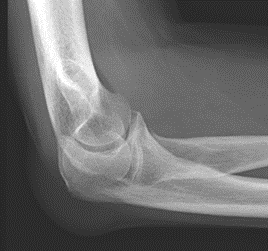
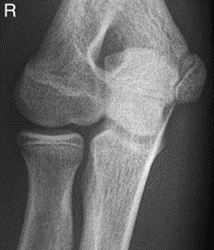
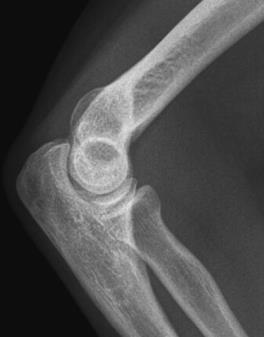
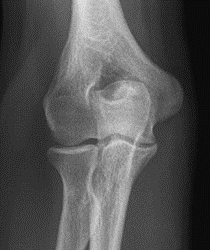
Które zdjęcie RTG stawu łokciowego zostało wykonane w projekcji skośnej w rotacji zewnętrznej?
Pielografia zstępująca umożliwia diagnostykę
Brachyterapia polegająca na wielokrotnym wsuwaniu i wysuwaniu źródła promieniowania do tego samego aplikatora nosi nazwę
Zdjęcie zatok przynosowych wykonuje się w pozycji
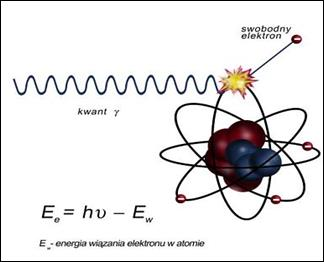
Na ilustracji przedstawiono zjawisko
Na obrazie uwidoczniono
Jaka jest moc dawki pochłoniętej w brachyterapii HDR?
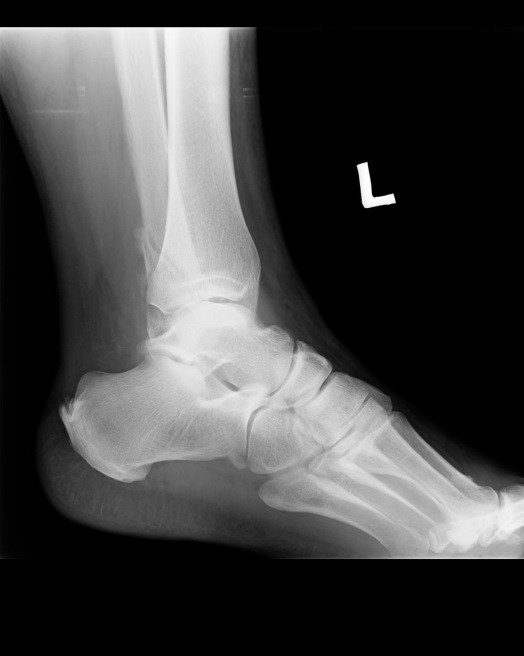
Na obrazie radiologicznym uwidoczniono złamanie kości
Przedstawiony obraz został zarejestrowany podczas wykonania
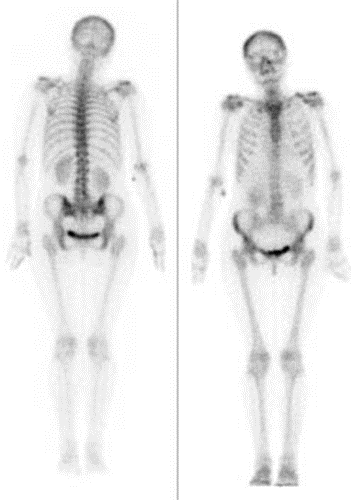
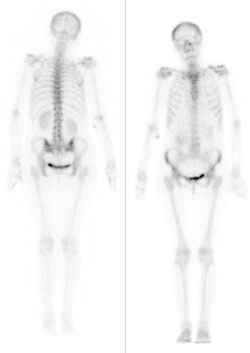
Podczas którego badania zostały zarejestrowane przedstawione obrazy?
DSA to cyfrowa
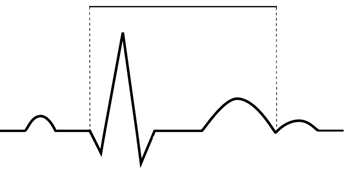
Na wykresie EKG zaznaczono
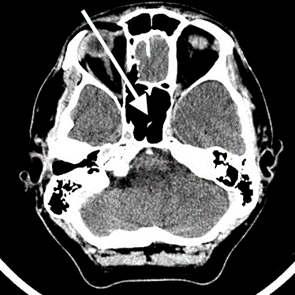
Na przedstawionym radiogramie TK głowy strzałką zaznaczono
Na elektrokardiogramie zarejestrowano
W obrazowaniu MR wykorzystuje się moment magnetyczny
Przemiana promieniotwórcza radu w ren opisana wzorem \( {}_{88}^{226}\text{Ra} \to {}_{86}^{222}\text{Rn} + {}_{2}^{4}\text{He} \) jest rozpadem
Glukoza podawana pacjentowi w badaniu PET jest znakowana radioaktywnym
W scyntygrafii perfuzyjnej płuc pacjentowi podawany jest radioizotop
Kryterium rozpoznawczym dla fali δ (delta) w badaniu EKG jest
Który radioizotop jest stosowany w diagnostyce i terapii raka tarczycy?
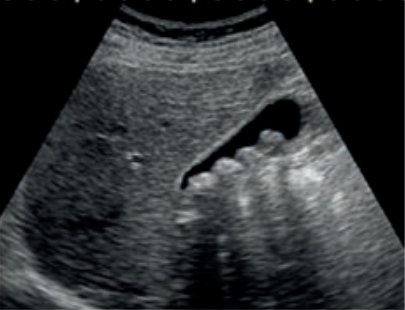
Jakie struktury anatomiczne uwidoczniono na obrazie USG?
Który parametr ekspozycji ma decydujący wpływ na kontrast obrazu rentgenowskiego?
Badanie przewodu pokarmowego metodą podwójnego kontrastu wiąże się z podaniem pacjentowi
Testy podstawowe z zakresu geometrii pola rentgenowskiego, przeznaczone do sprawdzenia zgodności pola wiązki promieniowania rentgenowskiego z symulacją świetlną, są wykonywane raz
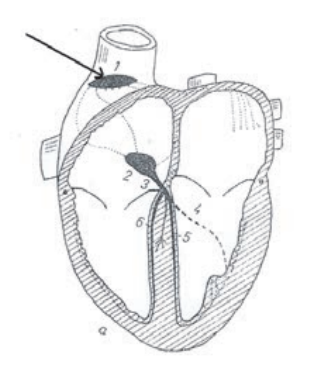
Strzałką na schemacie oznaczono
W badaniu PET CT wykorzystuje się radioizotopy emitujące promieniowanie
Podczas badania EEG w systemie „10-20” literą A oznacza się elektrody
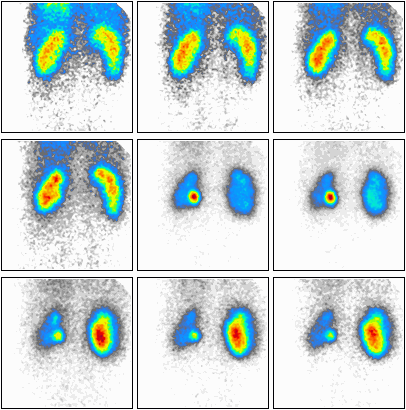
W scyntygrafii serca metoda bramkowanej akwizycji SPECT umożliwia między innymi ocenę frakcji wyrzutowej
W obrazowaniu metodą rezonansu magnetycznego T1 oznacza czas
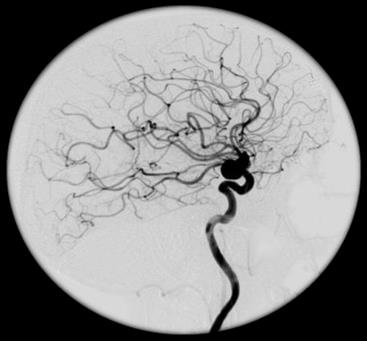
W przedstawionym na ilustracji obrazie badania angiograficznego uwidoczniono
W trakcie obrazowania metodą rezonansu magnetycznego wykorzystywane jest zjawisko wysyłania sygnału emitowanego przez
Technika stereotaktyczna polega na napromienianiu nowotworu
W badaniu EKG punktem przyłożenia odprowadzenia przedsercowego C2 jest
Jakie są wielkości mocy dawki stosowanej w brachyterapii HDR?
W celu unieruchomienia okolicy badanej podczas wykonywania zdjęcia nadgarstka u osoby dorosłej należy zastosować