Pytanie 1
Ile ścian ma jama bębenkowa?
Wynik: 34/40 punktów (85,0%)
Wymagane minimum: 20 punktów (50%)
Ile ścian ma jama bębenkowa?
Ze względu na właściwości mikromechaniczne błony podstawnej przewodu ślimakowego częstotliwością odbieraną i analizowaną w części szczytowej ślimaka jest
Procedura wykonania badania otoskopowego u osoby dorosłej wymaga, aby przed wprowadzeniem wziernika usznego do zewnętrznego przewodu słuchowego odciągnąć małżowinę uszną
Tympanometr jest urządzeniem pozwalającym diagnozować słuch w oparciu o analizę
Jeżeli wyniki prób stroikowych pacjenta są identyczne z zapisanymi w tabeli, to badanie audiometrii tonalnej wskaże na występowanie obustronnego niedosłuchu typu
| Rodzaj próby stroikowej | Wynik próby |
|---|---|
| Próba Webera | Lateralizacja centralna |
| Próba Rinnego | Obustronnie czas słyszenia dźwięku ze wzbudzonego stroika droga przewodnictwa powietrznego (PP) jest krótszy niż droga przewodnictwa kostnego (PK) |
Dobrze wykonany odlew z ucha musi mieć prawidłowo uwidocznione następujące elementy anatomiczne:
W której części ucha znajdują się kosteczki słuchowe?
Jakie są przyczyny powstawania niedosłuchu odbiorczego?
Najistotniejszą informacją służącą dobraniu dla niedosłyszącego pacjenta nieliniowego aparatu słuchowego wzmacniającego drogą powietrzną w prawym uchu, uzyskaną podczas wywiadu, jest to, że
Na co wskazuje u dzieci płaski obraz krzywej tympanometrycznej?
Który z przedstawionych audiogramów jest przykładem niedosłuchu typu mieszanego?
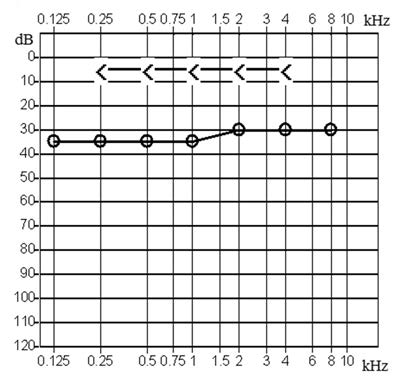
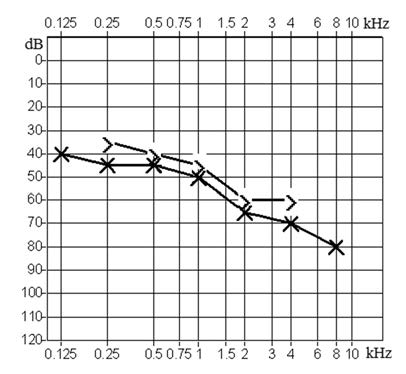
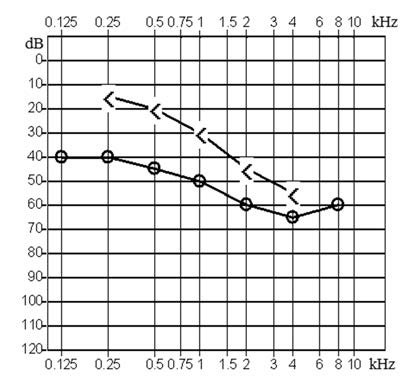
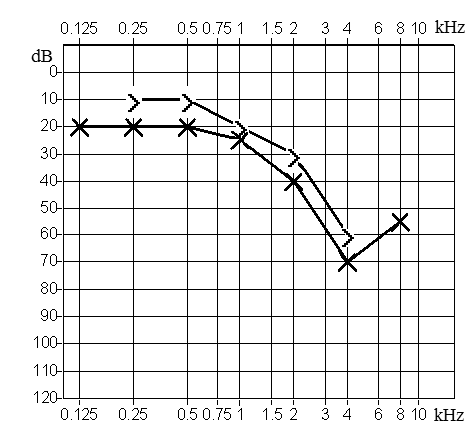
Który z rodzajów aparatów słuchowych nie należy do grupy aparatów na przewodnictwo powietrzne?
Jedną z przyczyn zachorowania na otosklerozę jest zakażenie
Co oznacza płaski tympanogram u dzieci?
Implant kostny BAHA zaleca się pacjentom
Zaburzenia błędnikowe, występujące często przy uszkodzeniu słuchu typu odbiorczego pochodzenia ślimakowego, to zaburzenia
Dziecko ze średnim (umiarkowanym) ubytkiem słuchu
Podstawowymi objawami przewlekłego zapalenia ucha środkowego są
Występowanie objawu wyrównania głośności wskazuje na
Przeprowadzenie badania audiometrii tonalnej nie jest zasadne, jeżeli protetyk słuchu w badaniu otoskopowym stwierdzi
Urządzeniem elektroakustycznym służącym do diagnostyki zaburzeń organicznych narządu słuchu jest
Czym objawia się neuropatia słuchowa?
U 4-letniego dziecka z obustronną mikrocją i współistniejącą atrezją przewodu słuchowego zewnętrznego protetyk powinien zaproponować zastosowanie
Uszkodzenie układu słuchowego może wystąpić w każdym okresie życia dziecka. Niedosłuch perilingwalny powstaje w okresie
Urządzenie BICROS jest urządzeniem wspomagającym słyszenie osób
Jeżeli wystąpił niedosłuch w zakresie wysokich częstotliwości, to w ślimaku uległ zaburzeniu odbiór i analiza tonów w części
Do wyznaczenia progu słyszenia u osób, które nie współpracują przy audiometrii tonalnej, można zastosować pomiar ABR. Wskaż zestaw częstotliwości, które może wygenerować standardowy system pomiarowy do ABR, celem rekonstrukcji audiogramu.
Układ przewodzeniowy narządu słuchu tworzą
Słuchawka na przewodnictwo kostne w audiometrii zabawowej stosowana jest w celu uwarunkowania na bodźce akustyczne dzieci powyżej 2. roku życia, u których stwierdzono
Jeżeli w próbie Rinnego czas słyszenia wzbudzonym stroikiem dla przewodnictwa powietrznego jest krótszy niż dla przewodnictwa kostnego, to protetyk słuchu stwierdza niedosłuch
Do prawidłowego wykonania obudowy aparatu ITE istotne jest pełne odzwierciedlenie części anatomicznych małżowiny usznej:
U dziecka powyżej 4. roku życia z jednostronną głuchotą odbiorczą powinno się zastosować
W ilu rzędach uporządkowane są najczęściej zewnętrzne komórki rzęsate u człowieka?
Jaką inną nazwę stosuje się dla niedosłuchu starczego?
Który z czynników doboru aparatu słuchowego stanowi czynnik audiologiczny?
Które urządzenie służy do pomiaru impedancji ucha środkowego?
Przy jakiej minimalnej wartości różnicy pomiędzy progami słyszenia dla przewodnictwa powietrznego i przewodnictwa kostnego dla poszczególnych częstotliwości wynik badania audiometrii tonalnej może być interpretowany jako niedosłuch przewodzeniowy?
W celu prawidłowego przeprowadzenia badania otoskopowego u dziecka, wziernik uszny należy wprowadzić do zewnętrznego przewodu słuchowego
Za pomocą badania słuchu przeprowadzonego przy użyciu audiometru skriningowego uzyskuje się informację o
Dla pacjenta z lekkim, jednostronnym niedosłuchem wysokoczęstotliwościowym najlepszym rozwiązaniem będzie zastosowanie aparatu słuchowego