Pytanie 1
„Ognisko zimne” w obrazie scyntygraficznym określa się jako
Brak odpowiedzi na to pytanie.
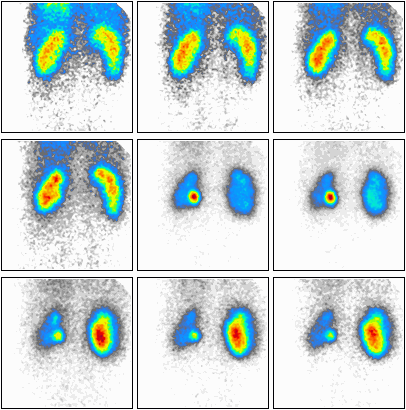
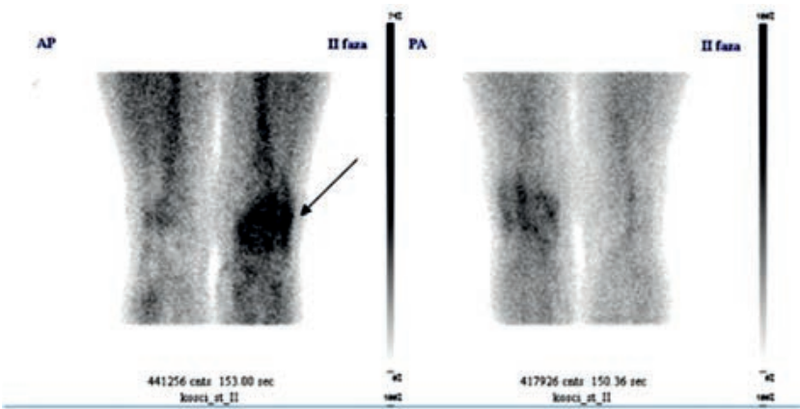
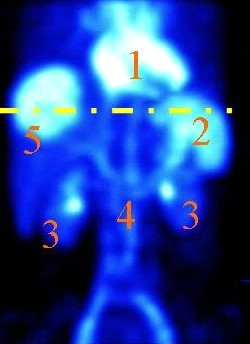
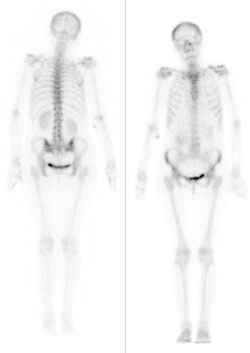
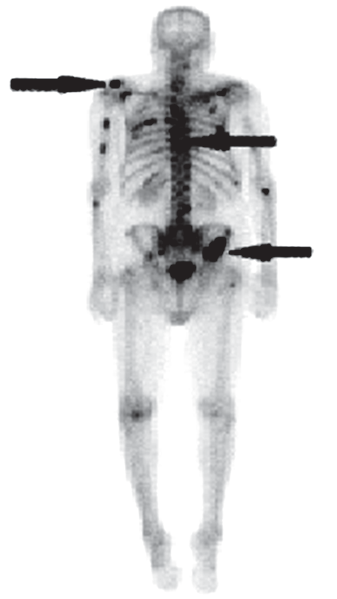
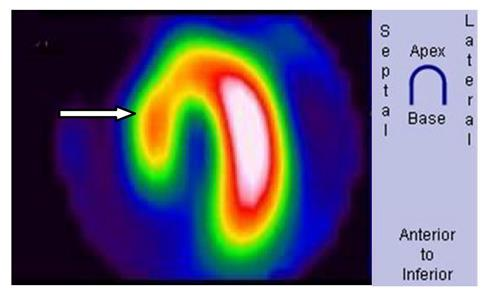
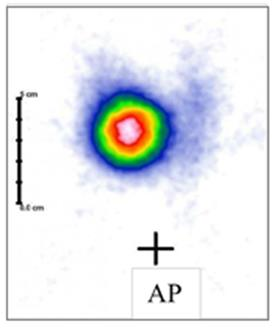
Pojęcie „ogniska zimnego” w scyntygrafii oznacza dokładnie obszar, który nie gromadzi radioznacznika, albo gromadzi go istotnie mniej niż otaczający, prawidłowy miąższ. Na obrazie z gammakamery taki obszar wygląda jak ubytek zliczeń, „dziura” w obrazie, miejsce ciemniejsze lub wręcz bez sygnału, podczas gdy reszta narządu świeci prawidłowo. Z mojego doświadczenia to jedno z podstawowych pojęć w medycynie nuklearnej, a mimo to często myli się je z terminami z USG czy TK. W praktyce klinicznej zimne ognisko może oznaczać np. torbiel, zwapnienie, martwicę, guz pozbawiony czynnego miąższu, a w tarczycy także nowotwór złośliwy – dlatego w standardach postępowania (np. w diagnostyce guzków tarczycy) podkreśla się, że guzek zimny wymaga dalszej oceny, często biopsji cienkoigłowej. Sam wygląd „zimny” nie oznacza automatycznie, że zmiana jest łagodna albo złośliwa, tylko że w tym miejscu nie ma prawidłowo funkcjonującej tkanki wychwytującej radiofarmaceutyk. W dobrych praktykach opisu badań scyntygraficznych zawsze porównuje się dystrybucję radioznacznika w obrębie całego narządu, oceniając czy ognisko jest izo-, hiper- czy hipouptake, czyli odpowiednio: prawidłowe, „gorące” lub właśnie „zimne”. Ważne jest też korelowanie obrazu scyntygraficznego z innymi metodami obrazowania (USG, TK, MR) oraz z objawami klinicznymi pacjenta. Dzięki temu technik czy lekarz medycyny nuklearnej może właściwie zinterpretować, czy zimne ognisko to np. torbiel, stary zawał narządowy, obszar pooperacyjny czy potencjalnie istotna zmiana onkologiczna. Moim zdaniem warto zapamiętać to w prosty sposób: zimne ognisko = brak wychwytu = „dziura” w obrazie, która zawsze wymaga chwili zastanowienia i zwykle dalszej diagnostyki.