Pytanie 1
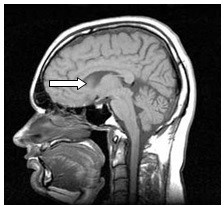
Na ilustracji przedstawiono zjawisko
Wynik: 32/40 punktów (80,0%)
Wymagane minimum: 20 punktów (50%)
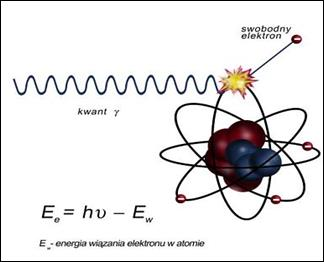
Na ilustracji przedstawiono zjawisko

Cholangiografia to badanie radiologiczne
W radiografii mianem SID określa się
Kto jest odpowiedzialny za wykonywanie testów podstawowych kontroli jakości gammakamery w Zakładzie Medycyny Nuklearnej?
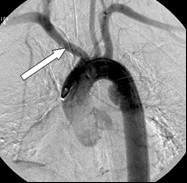
Na obrazie cyfrowej angiografii subtrakcyjnej strzałką zaznaczono
Na jakim etapie procesu karcynogenezy dochodzi do inwazji miejscowej nowotworu i tworzenia przerzutów odległych?
W audiometrii badanie polegające na maskowaniu (zagłuszaniu) tonów szumem białym to próba
Który typ głowicy ultrasonograficznej przedstawiono na ilustracji?

W sekwencji echa spinowego obraz T2-zależny uzyskuje się przy czasie repetycji TR
W medycynie nuklearnej wykorzystuje się:
Który parametr ekspozycji ma decydujący wpływ na kontrast obrazu rentgenowskiego?
Obrazowanie portalowe w radioterapii służy do
Skrótem CTV w radioterapii oznacza się
Rytm alfa i beta rejestruje się podczas badania
Teleterapia polega na napromienowaniu
Wskazaniem do wykonania scyntygrafii perfuzyjnej jest
Na prawidłowo wykonanym zdjęciu zatok w projekcji PA górny zarys piramid rzutuje się
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
Warstwa półchłonna (WP) jest wyrażona w mm Cu dla
W scyntygrafii serca metoda bramkowanej akwizycji SPECT umożliwia między innymi ocenę frakcji wyrzutowej
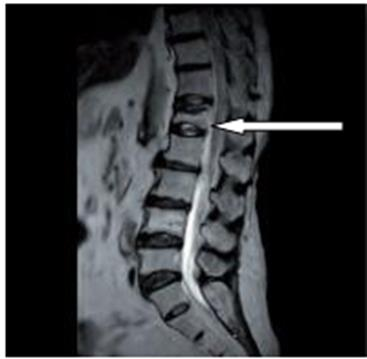
Na obrazie rezonansu magnetycznego strzałką wskazano patologiczny kręg
Zwiększenie napięcia na lampie rentgenowskiej powoduje
W ułożeniu do rentgenografii AP stawu kolanowego promień główny pada
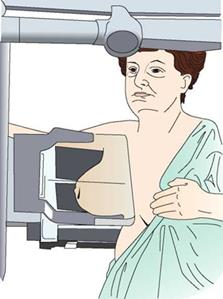
Na ilustracji przedstawiono pozycjonowanie pacjentki do badania mammograficznego w projekcji
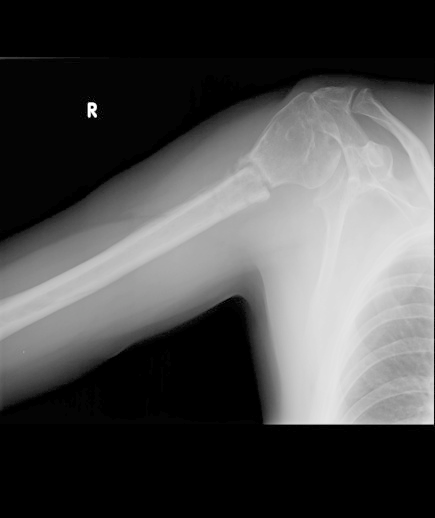
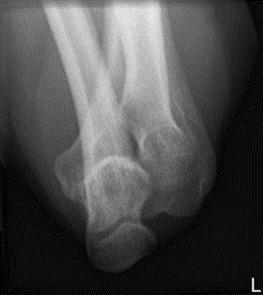
Na radiogramie uwidoczniono złamanie
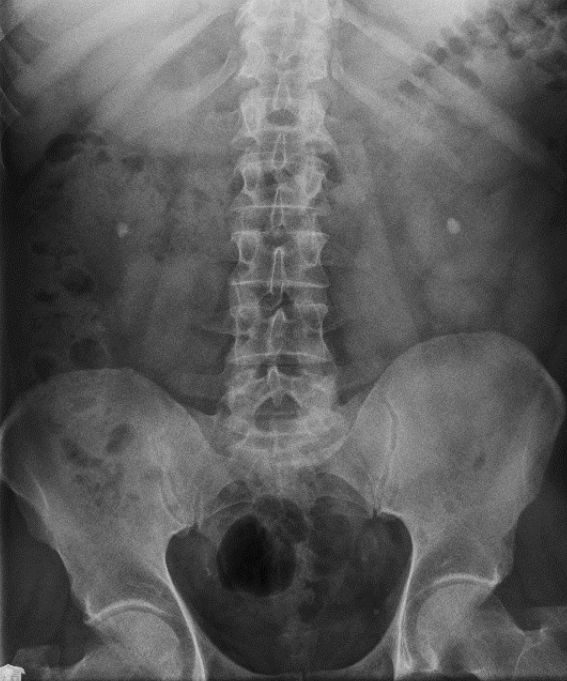
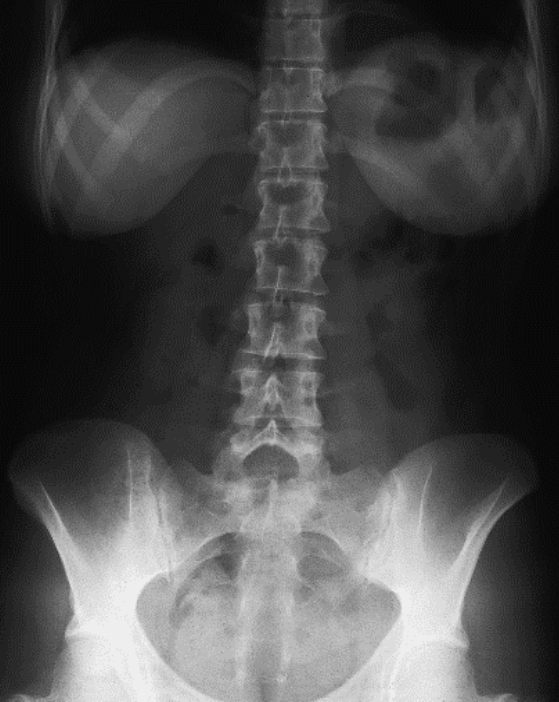
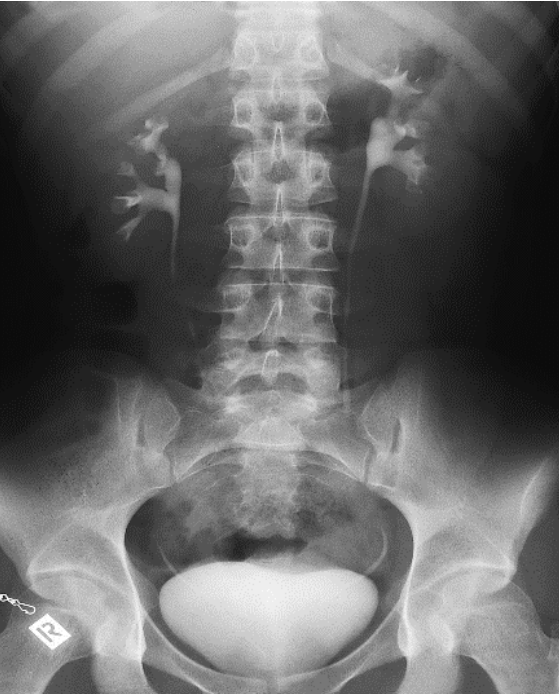
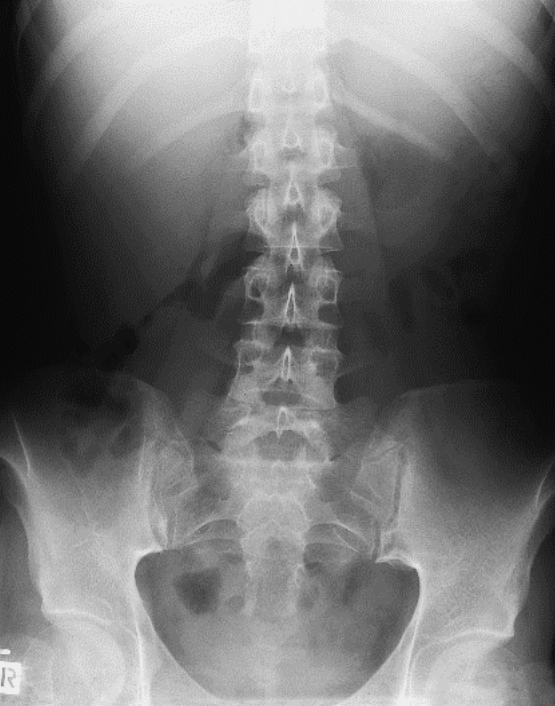
Na którym radiogramie uwidoczniona jest kamica nerkowa?
Podczas badania gammakamerą źródłem promieniowania jest
W badaniu PET stosuje się tylko radioizotopy emitujące
Którą strukturę anatomiczną i w jakiej projekcji uwidoczniono na radiogramie?
Hiperfrakcjonowanie dawki w radioterapii oznacza napromienienie pacjenta
W jakiej pozycji układa się pacjenta do standardowego badania MR kręgosłupa szyjnego?
Pielografia zstępująca umożliwia diagnostykę
Elementem systemu rejestracji obrazu, w którym fotony promieniowania X są bezpośrednio konwertowane na sygnał elektryczny, jest
Planowany obszar napromieniania PTV obejmuje
Które urządzenia pomocnicze służą do unieruchomienia pacjenta do zabiegu radioterapii?
Technik elektroradiolog do badania MR kręgosłupa lędźwiowego powinien ułożyć pacjenta:
Do wczesnych odczynów popromiennych po radioterapii zalicza się
Jakie wiązki promieniowania emituje medyczny akcelerator liniowy?
Promieniowanie rentgenowskie jest
Zaznaczona strzałką struktura anatomiczna na obrazie rezonansu magnetycznego to