Pytanie 1
W zapisie EKG prawidłowego rytmu zatokowego wszystkie załamki P są
Wynik: 22/40 punktów (55,0%)
Wymagane minimum: 20 punktów (50%)
W zapisie EKG prawidłowego rytmu zatokowego wszystkie załamki P są
W zapisie EKG załamek U występuje bezpośrednio po załamku
Kryterium rozpoznawczym dla fali δ (delta) w badaniu EKG jest
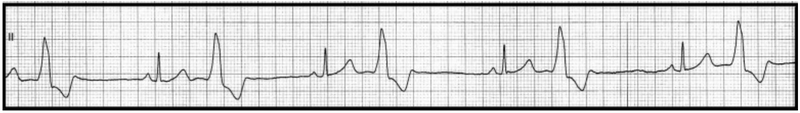
Który stan patologiczny został zarejestrowany podczas wykonywania badania EKG?
Które odprowadzenie w badaniu EKG rejestruje różnice potencjałów pomiędzy lewym a prawym przedramieniem?
W audiometrii badanie polegające na maskowaniu (zagłuszaniu) tonów szumem białym to próba
Podczas wykonywania badania EKG czarną elektrodę kończynową należy umieścić na kończynie dolnej
W badaniu audiometrycznym rezerwa ślimakowa to odległość między krzywą
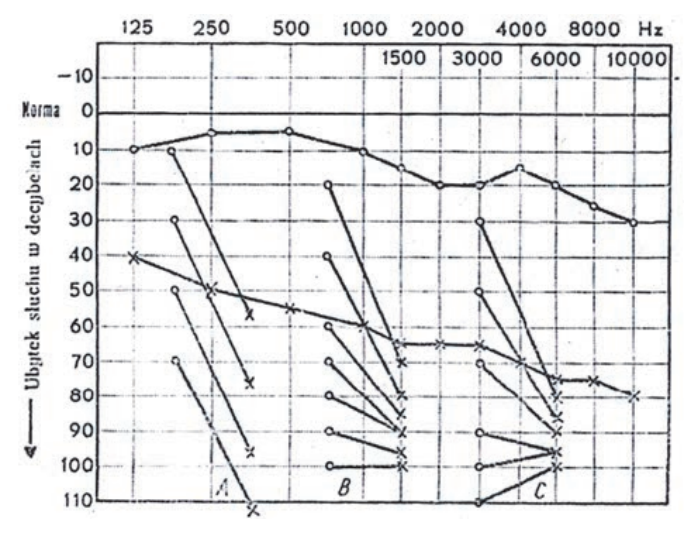
Audiogram przedstawia próbę
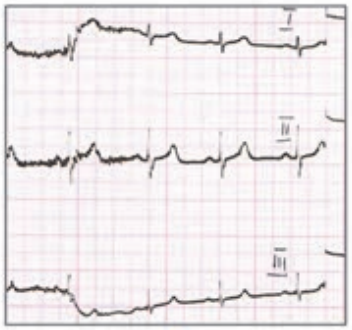
Który elektrokardiogram jest poprawny technicznie?
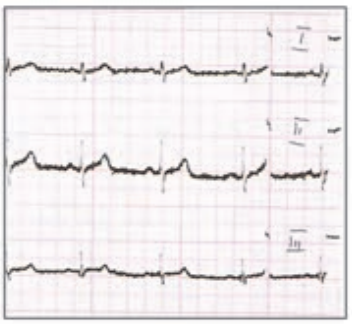
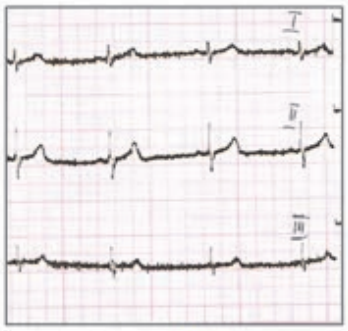
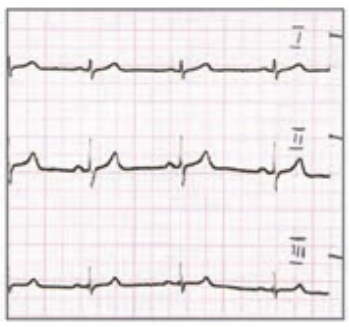
W zapisie EKG załamki P dodatnie w odprowadzeniu I i II, a ujemne w aVR oraz częstotliwość rytmu mniejsza niż 60/min wskazują na
Droga przewodnictwa powietrznego fali akustycznej przebiega przez
W badaniu EKG punktem przyłożenia odprowadzenia przedsercowego C2 jest
Odprowadzenie EKG mierzące różnicę potencjałów między lewym podudziem a prawym przedramieniem oznacza się jako
Obiektywną metodą badania słuchu jest audiometria
Parametr spirometryczny czynnościowa pojemność zalegająca oznaczany jest skrótem
Jednym z kryteriów poprawnie wykonanego badania spirometrycznego jest czas trwania natężonego wydechu, który powinien wynosić u osób powyżej 10 roku życia co najmniej
W zapisie EKG zespół QRS odzwierciedla
W badaniu EKG odprowadzenie I rejestruje różnicę potencjałów między
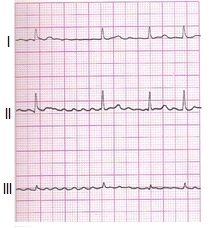
Zamieszczone badanie elektrokardiograficzne wykazało u pacjenta
W badaniu EEG elektrody referencyjne przymocowane do płatka ucha to
Pomiaru impedancji akustycznej ucha środkowego dokonuje się podczas badania
W standardowym badaniu elektrokardiograficznym elektrodę C4 należy umieścić
Rytm alfa i beta rejestruje się podczas badania
Który zapis EKG przedstawia falę Pardee'go?

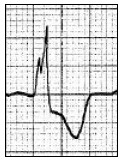
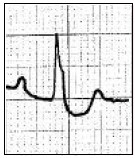
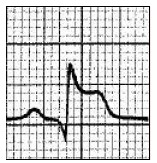
Który załamek odzwierciedla szybką repolaryzację komór w zapisie EKG?
Wynik badania słuchu metodą audiometrii tonalnej wskazuje na
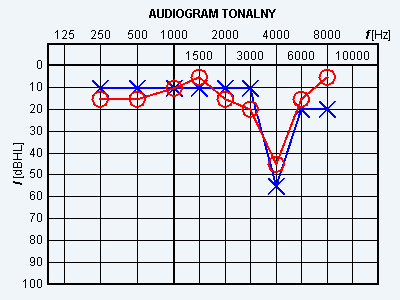
Za wyrównanie ciśnienia między uchem środkowym a otoczeniem odpowiada
Która składowa prawidłowej krzywej EKG odpowiada powolnej repolaryzacji komór mięśnia sercowego?
W badaniu audiometrycznym do oceny przewodnictwa kostnego wybranego ucha słuchawkę kostną należy przyłożyć do
Szczytowy przepływ wydechowy zarejestrowany w trakcie badania maksymalnie natężonego wydechu jest oznaczany skrótem
W zapisie EKG linia izoelektryczna obrazuje
Które zaburzenie rytmu serca zarejestrowano na elektrokardiogramie?
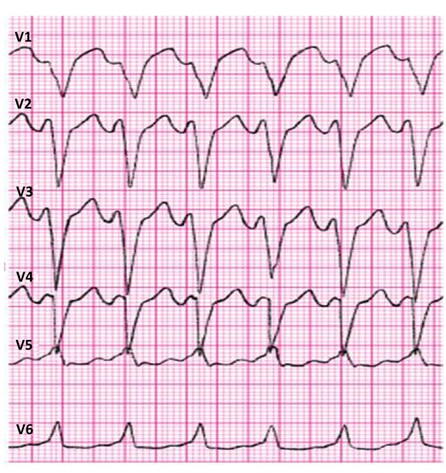
Audiometria impedancyjna polega na pomiarze
Podczas badania EEG w systemie „10-20” literą A oznacza się elektrody
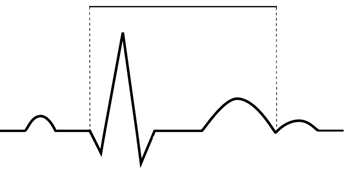
Na wykresie EKG zaznaczono
Fotostymulacja wykonywana jest podczas badania
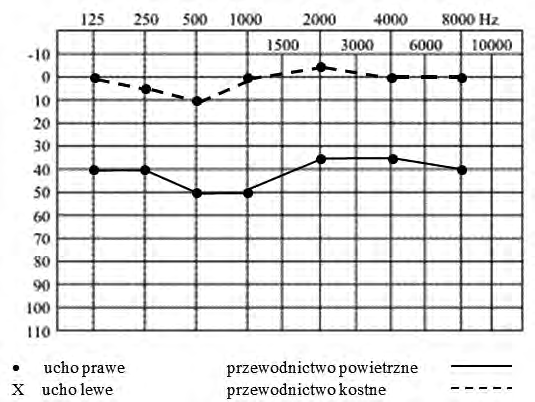
Na podstawie zapisu badania audiometrycznego rozpoznano u pacjenta uszkodzenie słuchu
Bezwzględnym przeciwwskazaniem do badania spirometrycznego jest
W którym miejscu, zgodnie z zasadami wykonywania badania EKG, należy umocować żółtą elektrodę przedsercową V2?