Pytanie 1
SPECT to
Wynik: 20/40 punktów (50,0%)
Wymagane minimum: 20 punktów (50%)
SPECT to
W pracowni ultrasonograficznej technik elektroradiolog nie korzysta z przepisów dotyczących
Radiogram jamy brzusznej uwidacznia
Podczas wykonywania zdjęć wewnątrzustnych zębów górnych linia Campera powinna przebiegać w stosunku do płaszczyzny podłogi
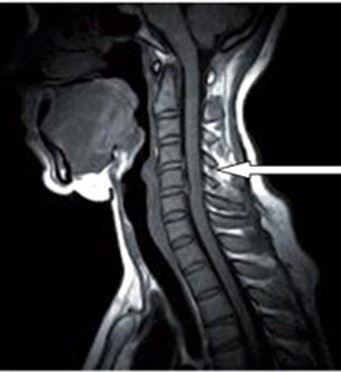
Na obrazie rezonansu magnetycznego strzałką oznaczono wyrostek kolczysty kręgu
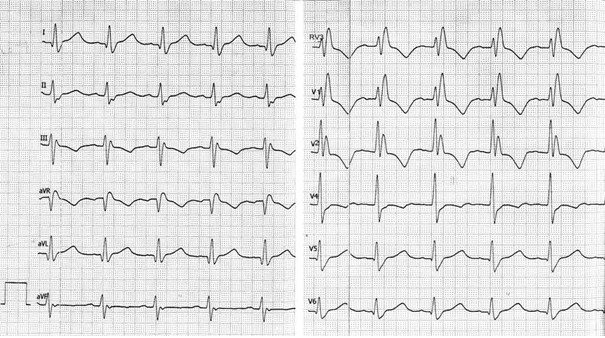
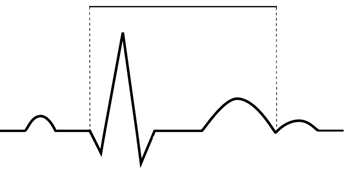
Przedstawiony zapis elektrokardiograficzny może wskazywać na
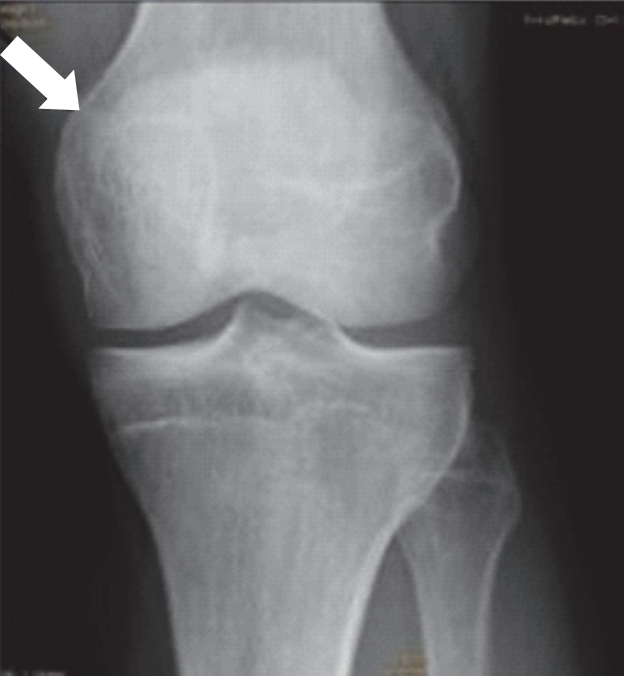
Którą strukturę anatomiczną zaznaczono na radiogramie stawu kolanowego?
Który radioizotop stosuje się do badania scyntygraficznego kości?
Jakie symbole mają odprowadzenia kończynowe dwubiegunowe w badaniu EKG?
W badaniu audiometrycznym rezerwa ślimakowa to odległość między krzywą
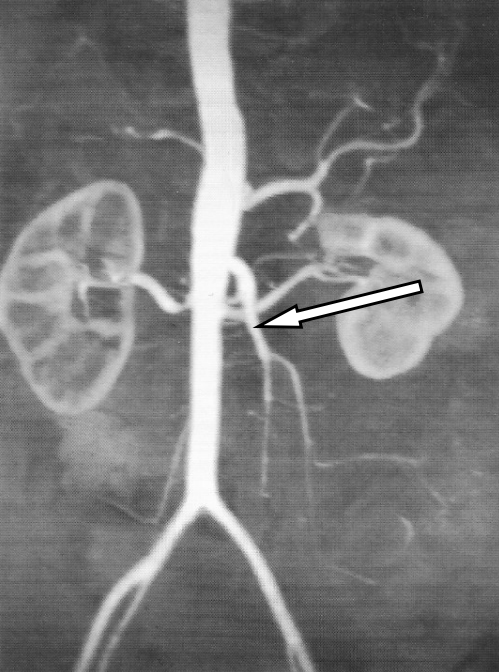
Którą tętnicę zaznaczono strzałką na obrazie MR?
W brachyterapii MDR stosowane są dawki promieniowania
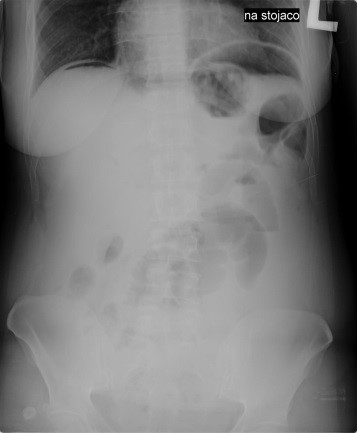
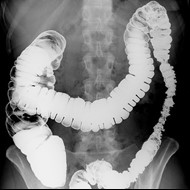
Przedstawiony obraz radiologiczny został zarejestrowany podczas badania jelita
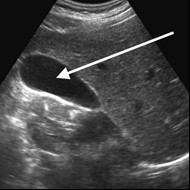
Na obrazie ultrasonograficznym jamy brzusznej strzałką wskazano
Objawem późnego odczynu popromiennego po teleradioterapii jest
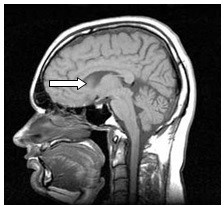
Zaznaczona strzałką struktura anatomiczna na obrazie rezonansu magnetycznego to
Pojawienie się w zapisie EKG patologicznego załamka Q lub QS może wskazywać na
Zamieszczone na ilustracji obrazy dotyczą badania
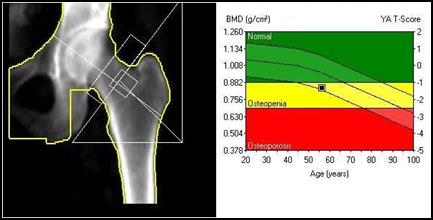
Które środki kontrastujące wykorzystywane są w diagnostyce rezonansem magnetycznym?
W celu oceny wieku kostnego u dziecka praworęcznego, wykonuje się pojedyncze zdjęcie w projekcji
Na zamieszczonym obrazie RM nadgarstka lewego strzałką wskazano kość
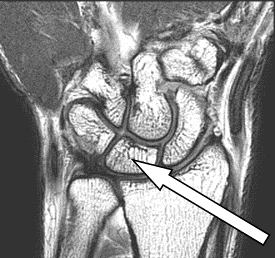
W badaniu EKG elektrodę przedsercową V4 należy umocować
Zamieszczony rentgenogram został zarejestrowany podczas wykonania
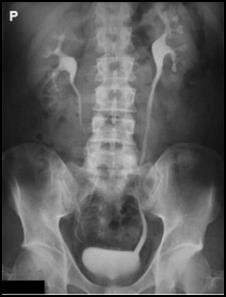
Przy ułożeniu do zdjęcia kręgów szyjnych CIII-CVII w projekcji przednio-tylnej lampa może być odchylona o kąt
Zadaniem technika elektroradiologa w pracowni naczyniowej jest
Brachyterapia polegająca na wielokrotnym wsuwaniu i wysuwaniu źródła promieniowania do tego samego aplikatora nosi nazwę
Pomiaru impedancji akustycznej ucha środkowego dokonuje się podczas badania
Na którym obrazie TK uwidoczniony jest artefakt spowodowany ruchami oddechowymi pacjenta?

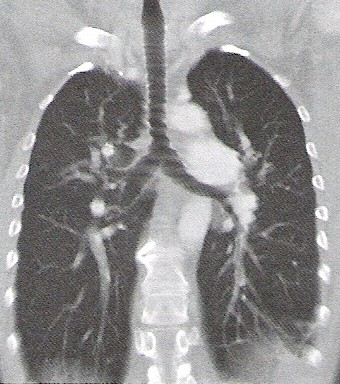
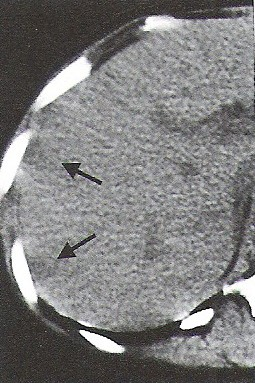
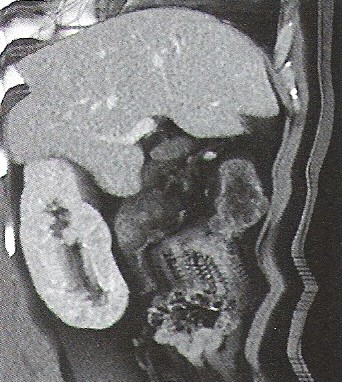
„Ognisko zimne” w obrazie scyntygraficznym oznacza
Który załamek odzwierciedla szybką repolaryzację komór w zapisie EKG?
Na którym obrazie rentgenowskim sutka uwidoczniono zmianę patologiczną w obrębie węzłów chłonnych?
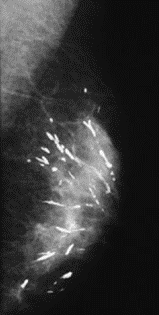
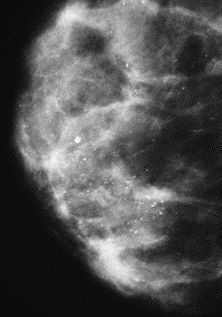
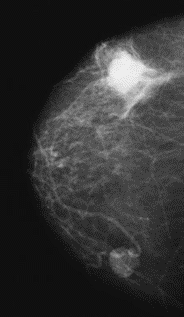
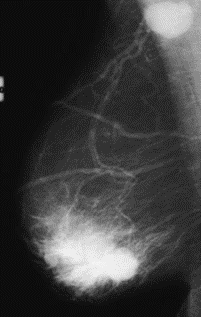
Który obszar napromieniania wskazano na ilustracji strzałką?
Do zdjęcia lewobocznego kręgosłupa lędźwiowo-krzyżowego pacjenta należy ułożyć na boku
Na obrazie rezonansu magnetycznego strzałką oznaczono patologiczny kręg
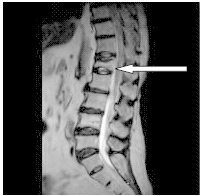
Diagnozowanie metodą PET oparte jest na zjawisku
Jakie źródła promieniowania stosowane są w brachyterapii?
Teleradioterapia 4D na etapie planowania leczenia wykorzystuje obrazy
Na wykresie EKG zaznaczono
Wyniosłość międzykłykciowa znajduje się na nasadzie
Co określa M₀ w systemie klasyfikacji nowotworów TNM?