Pytanie 1
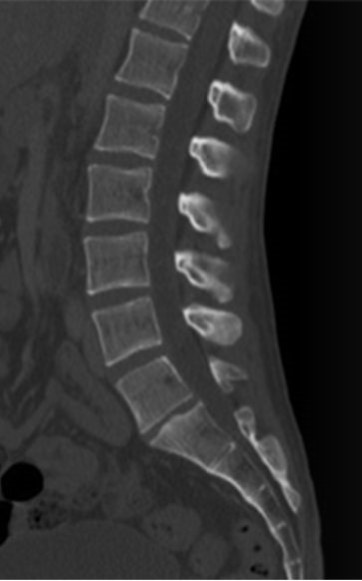
Którą metodą zostało wykonane badanie kręgosłupa zobrazowane na zdjęciu?
Wynik: 26/40 punktów (65,0%)
Wymagane minimum: 20 punktów (50%)
Którą metodą zostało wykonane badanie kręgosłupa zobrazowane na zdjęciu?

Fotostymulacja wykonywana jest podczas badania
Celem radioterapii paliatywnej nie jest
W sekwencji echa spinowego obraz T2-zależny uzyskuje się przy czasie repetycji TR
Badanie metodą Dopplera umożliwia
Czas repetycji w obrazowaniu metodą rezonansu magnetycznego to
Który środek ochrony radiologicznej pacjenta należy zastosować podczas wykonywania zdjęcia bocznego kręgosłupa szyjnego?
Znak umieszczony w pracowni rezonansu magnetycznego zakazuje wstępu osobom

SPECT to
W radioterapii hadronowej leczenie odbywa się przy użyciu
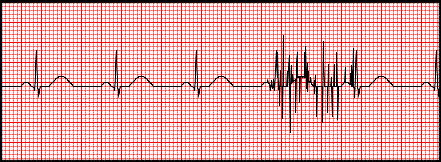
Artefakty zarejestrowane na elektrokardiogramie zostały wywołane przez
Które urządzenia pomocnicze służą do unieruchomienia pacjenta do zabiegu radioterapii?
Jednym z kryteriów poprawnie wykonanego badania spirometrycznego jest czas trwania natężonego wydechu, który powinien wynosić u osób powyżej 10 roku życia co najmniej
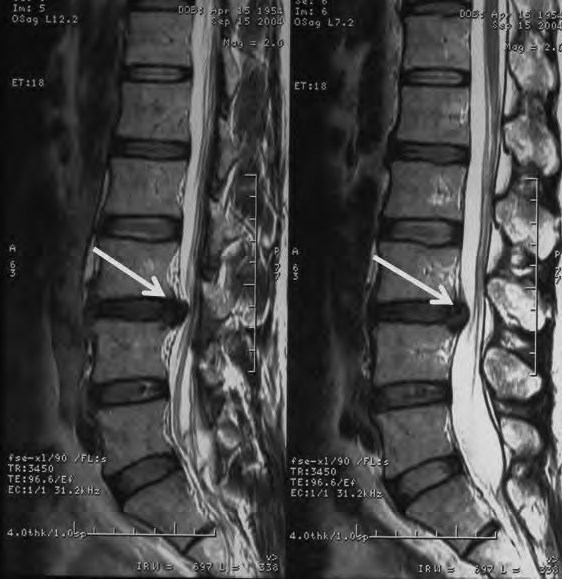
Na obrazie RM uwidoczniono odcinek kręgosłupa
Które ciało obce w obszarze badania nie stanowi przeciwwskazania do wykonania MR?
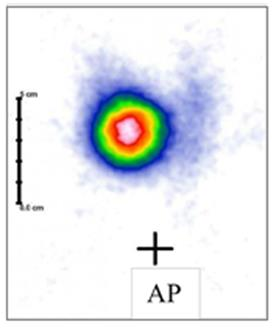
Na scyntygramie tarczycy uwidoczniono guzek
Który środek kontrastujący stosuje się w badaniu metodą rezonansu magnetycznego?
W zapisie EKG załamki P dodatnie w odprowadzeniu I i II, a ujemne w aVR oraz częstotliwość rytmu mniejsza niż 60/min wskazują na
Zdjęcie którego zęba górnego zlecił na skierowaniu lekarz stomatolog?
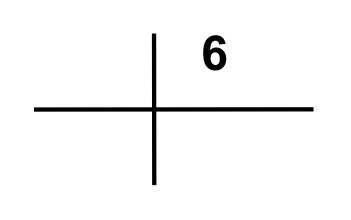
Jakie symbole mają odprowadzenia kończynowe dwubiegunowe w badaniu EKG?
Parametrem krwi, który powinien zostać oznaczony u pacjenta przed wykonaniem badania MR z kontrastem jest
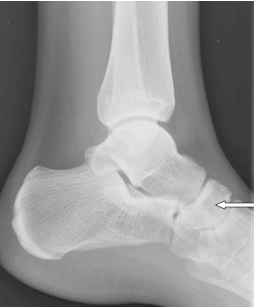
Na radiogramie strzałką oznaczono
Po wykonanej radioterapii do dokumentacji pacjenta należy wpisać dawkę promieniowania w jednostce
Wysoką rozdzielczość przestrzenną obrazowania MR uzyskuje się przez
Do zadań technika elektroradiologa w pracowni hemodynamicznej należy
Badanie gęstości mineralnej kości metodą DXA należy wykonać
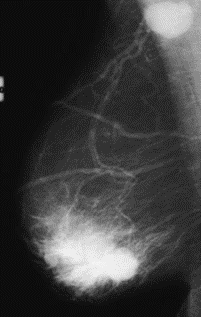
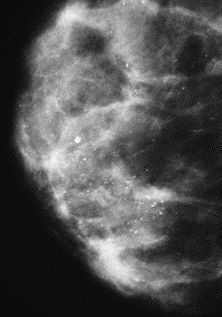
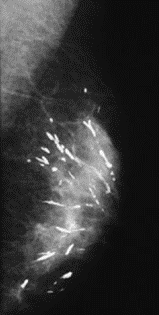
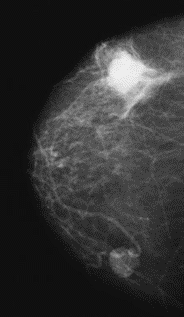
Na którym obrazie rentgenowskim sutka uwidoczniono zmianę patologiczną w obrębie węzłów chłonnych?
W której projekcji należy wykonać badanie radiologiczne kręgosłupa lędźwiowego, by na otrzymanym zdjęciu wyrostki kręgów lędźwiowych układały się w charakterystyczny kształt piesków (teriera szkockiego)?
Podczas badania EEG w systemie „10-20” literą A oznacza się elektrody
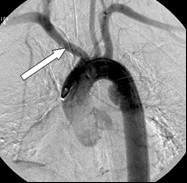
Na obrazie cyfrowej angiografii subtrakcyjnej strzałką zaznaczono
Emisja fali elektromagnetycznej występuje w procesie rozpadu promieniotwórczego
HRCT (high-resolution computed tomography) jest metodą obrazowania TK
W obrazowaniu metodą rezonansu magnetycznego T1 oznacza czas
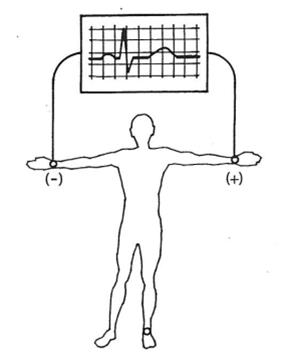
Które odprowadzenie elektrokardiograficzne przedstawiono na ilustracji?
W jaki sposób należy ustawić promień centralny w stosunku do ramienia i przedramienia, by wykonać zdjęcie rentgenograficzne stawu łokciowego u pacjenta z przykurczem?
Zgodnie z obowiązującą procedurą radiologiczną zdjęcie jamy brzusznej przy podejrzeniu zapalenia nerek zostanie wykonane w projekcji
Który system informatyczny służy do archiwizacji i transmisji obrazów radiologicznych?
W scyntygrafii perfuzyjnej płuc pacjentowi podawany jest radioizotop
Brachyterapia polegająca na wielokrotnym wsuwaniu i wysuwaniu źródła promieniowania do tego samego aplikatora nosi nazwę
Badanie przewodu pokarmowego metodą podwójnego kontrastu wiąże się z podaniem pacjentowi