Pytanie 1
Podczas przetwarzania analogowo-cyfrowego w aparatach słuchowych, chcąc uniknąć błędu próbkowania, należy przyjąć częstotliwość próbkowania
Wynik: 30/40 punktów (75,0%)
Wymagane minimum: 20 punktów (50%)
Podczas przetwarzania analogowo-cyfrowego w aparatach słuchowych, chcąc uniknąć błędu próbkowania, należy przyjąć częstotliwość próbkowania
Czynnikiem wpływającym na powstanie niedosłuchu odbiorczego nie jest
Mięsień strzemiączkowy jest przyczepiony do
Jeżeli uszkodzeniu ulega układ przewodzeniowy, to wartości progu przewodnictwa
Ile ścian ma jama bębenkowa?
Do prawidłowego wykonania obudowy aparatu ITE istotne jest pełne odzwierciedlenie części anatomicznych małżowiny usznej:
Dziecko ze średnim (umiarkowanym) ubytkiem słuchu
Właściwy rodzaj aparatu słuchowego zalecanego dla dzieci do 4 roku życia to aparat typu
W porównaniu z metodami dopasowania aparatów słuchowych opartymi na audiometrii tonalnej, metody oparte na skalowaniu głośności charakteryzują się
Urządzenie BICROS jest urządzeniem wspomagającym słyszenie osób
Do sprawdzenia skuteczności zastosowanych aparatów słuchowych można zastosować ankietę. Pacjent podaje w niej 5 sytuacji, w których oczekuje poprawy słyszenia. Jaka to ankieta?
Ostatnim etapem doboru aparatu słuchowego jest APHAB, dzięki któremu protetyk słuchu ocenia
Otoemisja akustyczna służy do badania
Jeżeli wystąpił niedosłuch w zakresie wysokich częstotliwości, to w ślimaku uległy zaburzeniu odbiór i analiza tonów w części
W celu wyeliminowania efektu okluzji w zausznym aparacie słuchowym należy
Kiedy jest wymagane maskowanie ucha niebadanego podczas wyznaczania progu przewodnictwa powietrznego?
Pacjenci, u których stwierdzono umiarkowany niedosłuch w jednym uchu przy jednoczesnej głuchocie ucha drugiego, powinni być zaprotezowani urządzeniem typu
W celu zwiększenia stosunku sygnału do szumu, w aparacie słuchowym stosuje się
Klient skarży się, że używając aparatu słuchowego w domu, za głośno słyszy stuk naczyń, a po wyjściu z domu odczuwa dyskomfort, gdyż zbyt głośno odbiera hałas uliczny. Jakie działania należy podjąć, aby poprawić komfort słyszenia klienta?
W aparatach słuchowych z kompresją AGC, przy zwiększaniu wzmocnienia, punkt na charakterystyce wejściowo-wyjściowej aparatu, dla którego występuje próg kompresji, przesuwa się
U dzieci uczących się w szkole podstawowej zaleca się stosować aparaty słuchowe
Który z przedstawionych audiogramów jest przykładem niedosłuchu typu mieszanego?
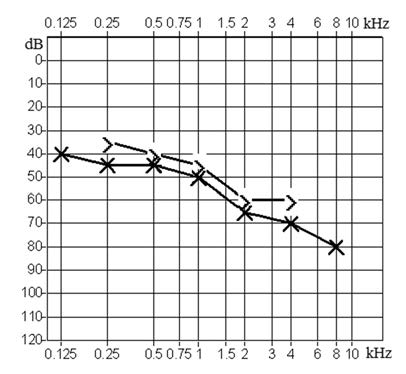
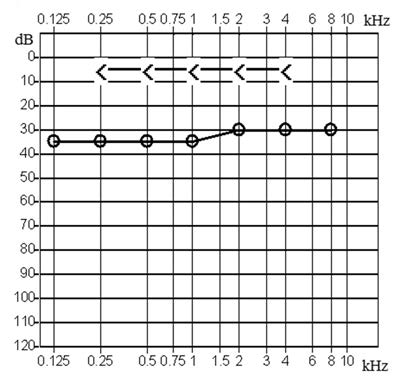
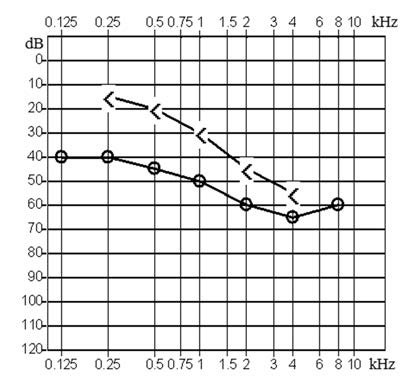
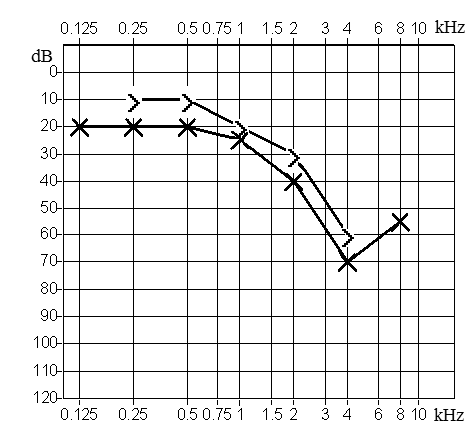
Kwestionariusz wczesnych reakcji słuchowych dla dzieci i niemowląt stosowany w kontroli efektywności dopasowania aparatu słuchowego u dzieci do 4 roku życia jest określany skrótem
Jakiej reakcji niemowlęcia na bodziec dźwiękowy należy oczekiwać w metodzie badań słuchu COR?
Co jest niezbędne do prawidłowego przygotowania profilu słuchowego pacjenta niedosłyszącego?
Jednym z podstawowych wskazań do wszczepienia implantu pniowego jest
Jaki rodzaj wycisku (odlewu) ucha należy pobrać pacjentowi, aby wykonać dla niego obudowę do aparatu słuchowego wewnątrzusznego CIC?
Metody doboru aparatów słuchowych opierające się na przebiegu progu słyszalności to
Ubytek typu odbiorczego w zakresie niskich częstotliwości jest charakterystyczny w początkowym stadium
Czym objawia się neuropatia słuchowa?
Przy zastosowaniu słowa 8-bitowego w przetworniku analogowo-cyfrowym aparatu słuchowego liczba przedziałów poziomów kwantyzacji wynosi
Głównym zadaniem przedwzmacniacza mikrofonu jest
Aparat słuchowy wewnątrzuszny kosztuje 2 950 zł. Jaką refundację otrzyma do jednego aparatu słuchowego inwalida wojenny?
Do najczęstszych negatywnych następstw niedosłuchu u osób bez wsparcia protetycznego zalicza się
Próba Lombarda stosowana do wykrywania symulacji niedosłuchu wiąże się z
U dzieci, niezależnie od wielkości i rodzaju ubytku słuchu, zaleca się stosowanie aparatów
Pierwszym etapem wykonania negatywu odlewu z ucha w laboratorium otoplastycznym jest
Podstawowymi objawami przewlekłego zapalenia ucha środkowego są
W trakcie kontroli technicznej aparatów słuchowych zgodnie z dyrektywą 93/42/EEC protetyk słuchu może
Czujnik wykrywający dzwonek do drzwi przesyła informacje do sygnalizatora, który informuje o tym osobę niedosłyszącą