Pytanie 1
Protetyk słuchu, pobierając wycisk z ucha na aparat słuchowy, powinien zwrócić uwagę na to, by
Wynik: 38/40 punktów (95,0%)
Wymagane minimum: 20 punktów (50%)
Protetyk słuchu, pobierając wycisk z ucha na aparat słuchowy, powinien zwrócić uwagę na to, by
Aparaty słuchowe na przewodnictwo powietrzne należą do grupy aparatów stosowanych u pacjentów, u których zdiagnozowano
Które badanie słuchu przeprowadza się u małych dzieci w celu obiektywnej oceny głębokości ubytku słuchu?
Jaki kształt ma krzywa artykulacyjna w niedosłuchu odbiorczym o lokalizacji ślimakowej?
W celu wyeliminowania ryzyka pojawienia się efektu okluzji podczas dopasowania aparatów słuchowych należy
Co jest umowną granicą ucha zewnętrznego?
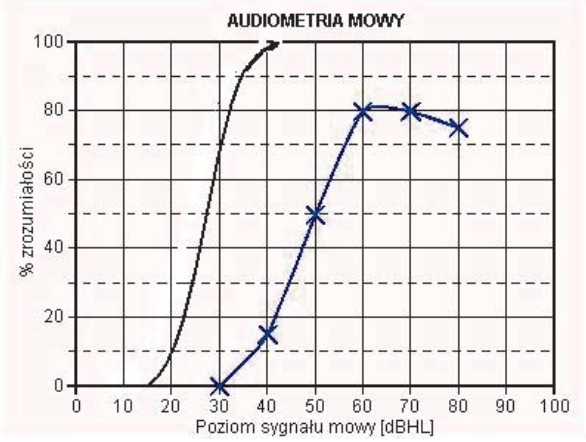
Pokazany na rysunku audiogram słowny pacjenta wskazuje na uszkodzenie słuchu typu
Które badanie słuchu umożliwia określenie progu i stopnia rozróżniania?
Narząd Cortiego w uchu wewnętrznym mieści się na
Niedosłuch przewodzeniowy występuje w przypadku
Dla pacjenta z lekkim, jednostronnym niedosłuchem wysokoczęstotliwościowym najlepszym rozwiązaniem będzie zastosowanie aparatu słuchowego
Słuchawka na przewodnictwo kostne w audiometrii zabawowej stosowana jest w celu uwarunkowania na bodźce akustyczne dzieci powyżej 2. roku życia, u których stwierdzono
W urządzenie typu BI-CROS są zaopatrywani pacjenci, u których stwierdzono
Jaka jest prawdopodobna przyczyna popiskiwania aparatu słuchowego zausznego?
Pacjentowi z jednostronną głuchotą dla zapewnienia słyszenia dźwięków docierających od strony ucha głuchego protetyk słuchu powinien zaproponować zastosowanie systemu
Podczas przetwarzania analogowo-cyfrowego w aparatach słuchowych, chcąc uniknąć błędu próbkowania, należy przyjąć częstotliwość próbkowania
Po stworzeniu wirtualnego modelu wkładki usznej należy
Do grupy aparatów na przewodnictwo kostne zaliczamy aparaty
Mięsień strzemiączkowy jest przyczepiony do
Przy jakiej minimalnej wartości różnicy pomiędzy progami słyszenia dla przewodnictwa powietrznego i przewodnictwa kostnego dla poszczególnych częstotliwości wynik badania audiometrii tonalnej może być interpretowany jako niedosłuch przewodzeniowy?
Analiza wyników badań zawartych w tabeli wskazuje na występowanie w uchu prawym niedosłuchu odbiorczego o lokalizacji ślimakowej
| RODZAJ BADANIA | UCHO PRAWE | UCHO LEWE |
|---|---|---|
| PRÓBA WEBERA | lateralizuje do ucha lewego | |
| PRÓBA RINNEGO | mały dodatni | ujemny |
| AUDIOMETRIA TONALNA | uszkodzenie układu odbiorczego – ubytek słuchu dla przewodnictwa powietrznego i kostnego | uszkodzenie układu przewodzeniowego – ubytek słuchu dla przewodnictwa powietrznego |
| AUDIOMETRIA SŁOWNA | krzywa artykulacyjna nie osiąga progu dyskryminacji | krzywa artykulacyjna przesunięta w prawo, osiąga 100% rozumienia mowy |
| PRÓBA FOWLERA | OWG (+) | OWG (-) |
| AUDIOMETRIA BEKESYEGO | typ II | typ I |
| ABR | morfologia zapisu prawidłowa | wydłużona latencja fali V |
Obróbka mechaniczna w technologii szybkiego prototypowania sprowadza się do
Która procedura dopasowania aparatów słuchowych jest przeznaczona do liniowych aparatów słuchowych?
W generatorach szumu i aparatach typu CROS i BICROS jest wykorzystywana wkładka
Próg dyskryminacji, który wyznacza się podczas badania audiometrią mowy, to próg
Pozostawienie przez użytkownika na noc włączonego aparatu słuchowego zamkniętego w pudełku powoduje
Przekrwiona i obrzęknięta skóra przewodu słuchowego zewnętrznego z treścią ropną lub surowiczo-krwistą może świadczyć o wystąpieniu zapalenia przewodu słuchowego zewnętrznego pochodzenia
Występowanie objawu wyrównania głośności wskazuje na
Charakterystyka OSPL90 przedstawia
Zadaniem przedwzmacniacza mikrofonu elektretowego stosowanego w aparatach słuchowych jest
Do sprawdzenia skuteczności zastosowanych aparatów słuchowych można zastosować ankietę. Pacjent podaje w niej 5 sytuacji, w których oczekuje poprawy słyszenia. Jaka to ankieta?
W audiometrii impedancyjnej nie jest możliwe wykonanie
W celu prawidłowego umieszczenia tamponu w kanale usznym pacjenta, protetyk słuchu posługuje się
Aby przeprowadzić badanie słuchu na przewodnictwo kostne z zastosowaniem maskowania, należy uwzględnić efekt okluzji, który dla częstotliwości 1000 Hz wynosi w przybliżeniu
Podstawą działania aparatów słuchowych typu BAHA jest
W którym z wymienionych badań poddaje się ocenie interwały czasowe (I-III, III-V, I-V)?
Do punktu protetycznego zgłosił się pacjent z jednostronnym niedosłuchem przewodzeniowym powstałym w wyniku przewlekłego zapalenia ucha środkowego z wyciekiem ropnym. Pacjent chciałby lepiej słyszeć. Protetyk słuchu powinien zaproponować mu protezowanie aparatem
Wyznaczenie progu słyszenia osoba badająca powinna rozpocząć od
Otoskopowanie ma na celu sprawdzenie stanu
Obróbka mechaniczna w technologii szybkiego prototypowania sprowadza się do