Pytanie 1
Sprzęt medyczny przeznaczony do sterylizacji nadtlenkiem wodoru powinien być zapakowany
Wynik: 29/40 punktów (72,5%)
Wymagane minimum: 20 punktów (50%)
Sprzęt medyczny przeznaczony do sterylizacji nadtlenkiem wodoru powinien być zapakowany
Czas trwałości sterylnych narzędzi jest uzależniony od
Który z chemicznych wskaźników daje porównywalny poziom informacji jak wskaźnik biologiczny?
Odpowiednia dezynfekcja haków pęcherzowych szerokich powinna być przeprowadzona przy użyciu metody
Opakowanie wielorazowe, które jest przeznaczone do sterylizacji przy użyciu pary, to
Modyfikacja systemu pakowania wiąże się z koniecznością
W jakim urządzeniu wykorzystuje się zjawisko kawitacji jako podstawę działania?
Przedstawiony na ilustracji test z naniesioną substancją wskaźnikową kompatybilną ze składem krwi ludzkiej, umieszczony w plastikowej obudowie, jest testem przeznaczonym do kontroli

Narzędzia chirurgiczne, które są termowrażliwe i zapakowane, muszą być poddane procesowi sterylizacji w ciągu czterech godzin od momentu przyjęcia do obróbki przed przeprowadzeniem operacji.
Jakiego środka należy użyć do czyszczenia medycznego sprzętu z aluminium anodowanego?
Wartości parametrów dezynfekcji termicznej w myjniach-dezynfektorach przeznaczonych do narzędzi chirurgicznych wynoszą
Jak powinno się traktować delikatne instrumenty, takie jak narzędzia mikrochirurgiczne, w trakcie procesu sterylizacji, gdy czynnikiem stosowanym do sterylizacji jest nadtlenek wodoru?
Najbardziej zalecaną techniką dezynfekcji narzędzi chirurgicznych jest sterylizacja
Na etykietach umieszczanych na opakowania przed procesem sterylizacji znajdują się wskaźniki chemiczne typu (klasy)
Podczas przygotowywania narzędzi laparoskopowych do sterylizacji, należy je złożyć zgodnie
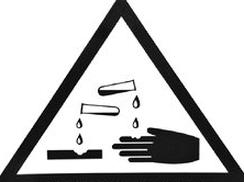
Przedstawiony piktogram ostrzega przed
Jak długo trwa okres inkubacji w ampułkowych testach biologicznych?
Przedstawione narzędzie to

W warunkach szpitalnych stosuje się rękawy oraz torebki papierowo-foliowe w następujących metodach sterylizacji?
Zestaw chirurgiczny przeznaczony do leczenia przepukliny powinien być poddany sterylizacji
W ciągu miesiąca wykorzystywane są dwa opakowania preparatu do usuwania kleju z narzędzi o pojemności 100 ml każde. Koszt jednego ml preparatu wynosi 0,5 zł. Ile wyniesie roczne wydatki na preparat do usuwania kleju?
Rury silikonowe używane w respiratorze powinny być czyszczone oraz dezynfekowane w myjni dezynfektorze na wózku wsadowym do
Aerator to urządzenie stosowane w sterylizatorni do
Maski oddechowe z wolnymi przestrzeniami powinny
Nitrylowe rękawiczki jednorazowe z długim mankietem powinny być zakładane podczas
W przypadku uszkodzenia sterylizatora parowego, można przeprowadzić sterylizację zestawu do szycia, który jest umieszczony w torebce papierowo-foliowej?
Alkohol nadaje się do usuwania z narzędzi, sprzętu oraz powierzchni resztek
Według klasyfikacji Spauldinga wyrób medyczny przedstawiony na ilustracji należy do grupy ryzyka
Podczas przeprowadzania kontroli wydajności sterylizatora parowego należy zastosować test
Pozłacane uchwyty lub pozłacane końcówki pęset wskazują na
Przedstawiony na zdjęciu przyrząd testowy ETS służy do pomiaru parametrów fizycznych procesu, podobnie jak tradycyjny test

W przypadku stwierdzenia rozbieżności w ilości narzędzi w zestawie do operacji brzusznych, co należy zrobić?
W trakcie etapu dezynfekcji termiczno-chemicznej wykorzystywanych jest 8 litrów wody oraz 60 ml środka dezynfekcyjnego na każdy litr wody. Koszt litra koncentratu środka dezynfekcyjnego wynosi 60 zł. Jaki będzie całkowity koszt środka dezynfekcyjnego potrzebnego do realizacji 20 cykli dezynfekcji?
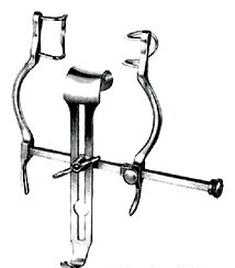
Przedstawiony na ilustracji hak trzyłyżkowy, skażony HIV, po dezynfekcji należy poddać sterylizacji
Kraniki stosowane przy instrumentach laparoskopowych powinny być poddawane myciu oraz dezynfekcji?
Jakie wyroby medyczne powinny być rozmontowane przed ich czyszczeniem i dezynfekcją?
Czy śmierć przez sterylizację tlenkiem etylenu oraz formaldehydem jest wynikiem?
Jakie cechy charakteryzują aldehydy?
W trakcie dezynfekcji termicznej narzędzi o krytycznym znaczeniu minimalna wartość A0 powinna wynosić
Prawidłowy wynik testu szczelności dostarcza informacji na temat