Pytanie 1
Zgodnie z obowiązującymi przepisami powierzchnia gabinetu rentgenowskiego, w którym jest zainstalowany zestaw rentgenowski do badań naczyniowych, powinna wynosić
Wynik: 23/40 punktów (57,5%)
Wymagane minimum: 20 punktów (50%)
Zgodnie z obowiązującymi przepisami powierzchnia gabinetu rentgenowskiego, w którym jest zainstalowany zestaw rentgenowski do badań naczyniowych, powinna wynosić
W sekwencji echa spinowego obraz T2-zależny uzyskuje się przy czasie repetycji TR
Zgodnie z procedurą wzorcową w badaniu MR należy ułożyć pacjenta na brzuchu do diagnostyki
Jak określa się rekonstrukcję obrazów TK, której wynikiem są obrazy dwuwymiarowe tworzone w dowolnej płaszczyźnie przez wtórną obróbkę zestawionych ze sobą wielu przekrojów poprzecznych?
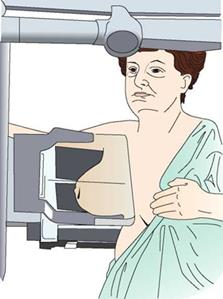
Na ilustracji przedstawiono pozycjonowanie pacjentki do badania mammograficznego w projekcji
Który środek ochrony radiologicznej pacjenta należy zastosować podczas wykonywania zdjęcia bocznego kręgosłupa szyjnego?
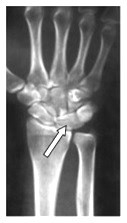
Na obrazie radiologicznym nadgarstka strzałką zaznaczona jest kość
W pracowni radioterapii wyświetlenie na ekranie monitora aparatu komunikatu „ROTATION” oznacza prowadzoną terapię
W badaniu EEG elektrody referencyjne przymocowane do płatka ucha to
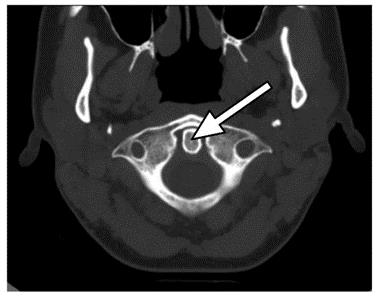
Na zamieszczonym przekroju poprzecznym TK kręgosłupa szyjnego strzałką wskazano
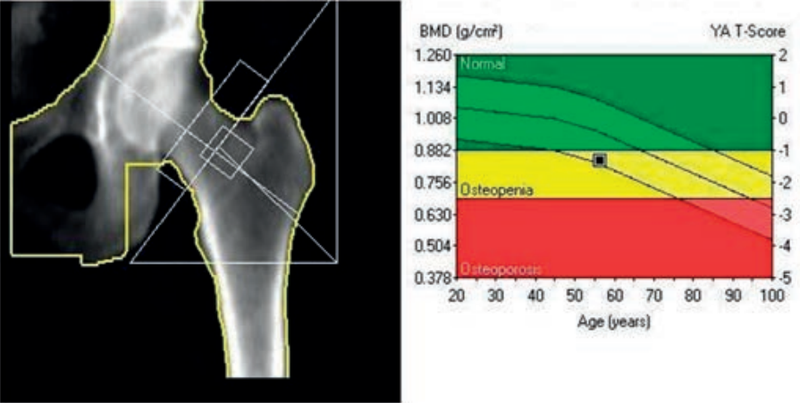
Wskazaniem do wykonania przesiewowego badania densytometrycznego jest
Wskazaniem do wykonania scyntygrafii perfuzyjnej jest
Celem radioterapii paliatywnej nie jest
Który obszar napromieniania wskazano na ilustracji strzałką?
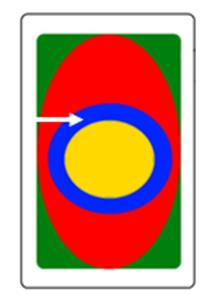
W ultrasonografii występuje zależność:
Jakie wymagania techniczne muszą spełniać aparaty terapeutyczne stosowane w zakładach brachyterapii, służące bezpośrednio do napromieniania pacjenta metodą zdalnego wprowadzania źródeł promieniotwórczych?
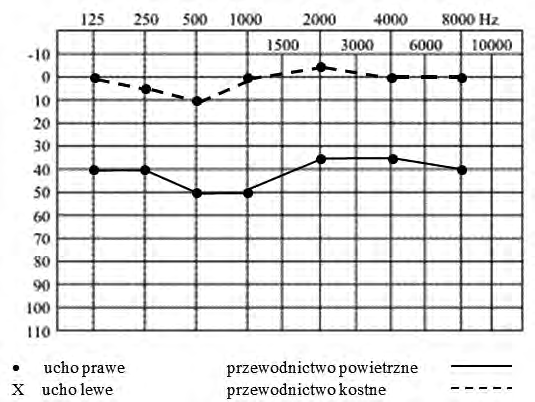
Na podstawie zapisu badania audiometrycznego rozpoznano u pacjenta uszkodzenie słuchu
W obrazowaniu MR do uwidocznienia naczyń krwionośnych jest stosowana sekwencja
W celu oceny wieku kostnego u dziecka praworęcznego, wykonuje się pojedyncze zdjęcie w projekcji
Parametr SNR w obrazowaniu MR oznacza
Na ilustracji przedstawiono ułożenie pacjenta do wykonania zdjęcia rentgenowskiego
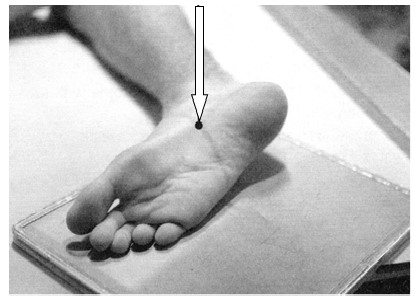
Zamieszczone obrazy związane są z badaniem
Podczas wykonywania zdjęcia rentgenowskiego lewobocznego czaszki promień centralny powinien przebiegać
Emisja fali elektromagnetycznej występuje w procesie rozpadu promieniotwórczego
Rutynowe badanie koronarografii prawej tętnicy wieńcowej wykonywane jest w rzucie skośnym przednim
Podczas wykonywania zdjęcia rentgenowskiego klatki piersiowej w celu ochrony radiologicznej pacjenta należy zastosować
Który radioizotop jest emiterem promieniowania alfa?
W jaki sposób należy ustawić promień centralny w stosunku do ramienia i przedramienia, by wykonać zdjęcie rentgenograficzne stawu łokciowego u pacjenta z przykurczem?
W których projekcjach wykonuje się standardowe badanie mammograficzne?
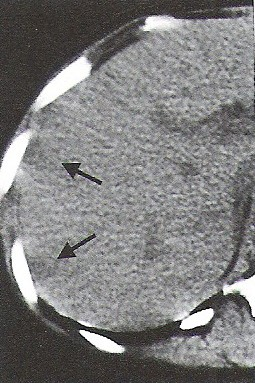
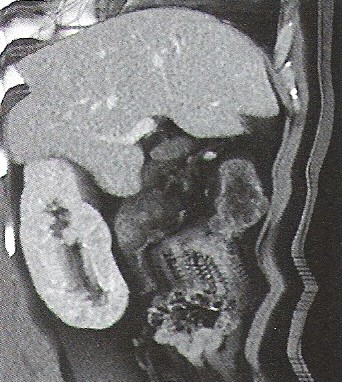
Na którym obrazie TK uwidoczniony jest artefakt spowodowany ruchami oddechowymi pacjenta?
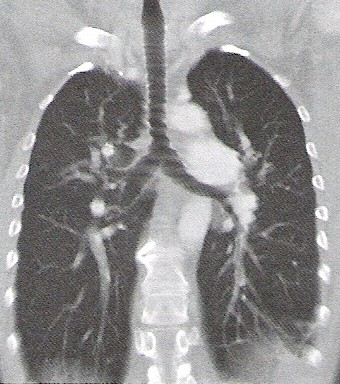

W zapisie EKG linia izoelektryczna obrazuje
Do zdjęcia prawych otworów międzykręgowych kręgosłupa szyjnego pacjent stoi w skosie
Która metoda diagnostyczna służy do określenia gęstości minerału kostnego w ujęciu objętościowym g/cm³?
Brachyterapia wewnątrzjamowa jest wykorzystywana podczas leczenia nowotworu
Hiperfrakcjonowanie dawki w radioterapii oznacza napromieniowywanie pacjenta
W badaniu mammograficznym jedną z podstawowych projekcji jest projekcja
Radiogram przedstawia
Diagnozowanie metodą PET oparte jest na zjawisku
Rak drobnokomórkowy i rak niedrobnokomórkowy to postacie organiczne nowotworów złośliwych
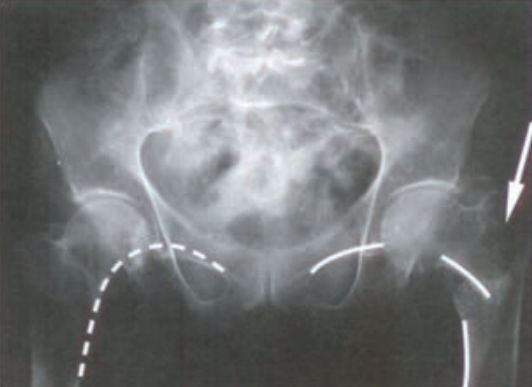
Które zdjęcia należy wykonać pacjentom z chorobą reumatoidalną stawów kolanowych?