Pytanie 1
Występowanie objawu wyrównania głośności wskazuje na
Wynik: 32/40 punktów (80,0%)
Wymagane minimum: 20 punktów (50%)
Występowanie objawu wyrównania głośności wskazuje na
Wykorzystanie do produkcji aparatów wewnątrzusznych metody SLA pozwala na
U 4-letniego dziecka z obustronną mikrocją i współistniejącą atrezją przewodu słuchowego zewnętrznego protetyk powinien zaproponować zastosowanie
Podrażnienie łódki muszli w uchu zewnętrznym pacjenta, powstałe w wyniku obtarcia przez wkładkę ażurową, wymaga korekty kształtu wkładki na
Student z obustronnym niedosłuchem, zaprotezowany aparatami słuchowymi, w trakcie wykładów w dużej auli odbiera hałas otoczenia głośniej od głosu wykładowcy. Jakie rozwiązanie wyeliminuje to zjawisko?
Kwestionariusz wczesnych reakcji słuchowych dla dzieci i niemowląt stosowany w kontroli efektywności dopasowania aparatu słuchowego u dzieci do 4 roku życia jest określany skrótem
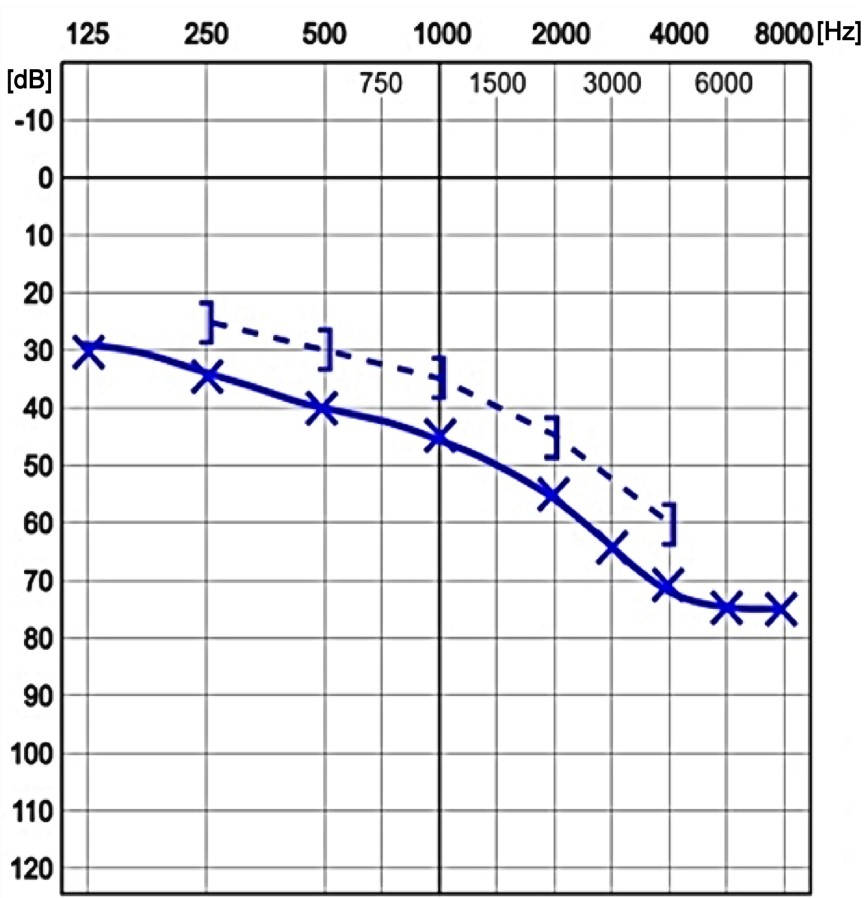
Przedstawiony audiogram wskazuje na niedosłuch typu
Słyszenie rozszczepienne (schisacusis) charakterystyczne jest dla niedosłuchu
Jak zmniejszyć zjawisko okluzji?
Przyczyną występowania sprzężenia zwrotnego w aparacie wewnątrzusznym może być
Każdy pacjent z niedosłuchem, powinien być poinformowany, że po założeniu aparatów słuchowych niezbędny jest trening słuchowy w celu
Do punktu protetycznego zgłosił się pacjent z piszczącym od kilku dniu aparatem zausznym. Jaka może być przyczyna nieprawidłowego funkcjonowania tego aparatu?
Cyfrowym układem zapobiegania sprzężeniom jest układ
W procesie dopasowania aparatów słuchowych u dziecka w wieku 0÷4 lat niezbędna jest współpraca protetyka z zespołem lekarzy. W skład tego zespołu wchodzi audiolog oraz
Pacjenci, u których stwierdzono umiarkowany niedosłuch w jednym uchu przy jednoczesnej głuchocie ucha drugiego, powinni być zaprotezowani urządzeniem typu
Najistotniejszą informacją służącą dobraniu dla niedosłyszącego pacjenta nieliniowego aparatu słuchowego wzmacniającego drogą powietrzną w prawym uchu, uzyskaną podczas wywiadu, jest to, że
Podstawą działania aparatów słuchowych typu BAHA jest
Implant ślimakowy to rodzaj elektronicznej pomocy słuchowej zastępujący czynność
Wykorzystanie do produkcji aparatów wewnątrzusznych metody SLA pozwala na
Polimetakrylan metylu, stosowany jako materiał do wykonywania wkładek usznych, należy do grupy materiałów
Na podstawie wyniku tympanometrii można stwierdzić
Aby przeprowadzić badanie słuchu na przewodnictwo kostne z zastosowaniem maskowania, należy uwzględnić efekt okluzji, który dla częstotliwości 1000 Hz wynosi w przybliżeniu
Który z rodzajów aparatów słuchowych nie należy do grupy aparatów na przewodnictwo powietrzne?
Na podstawie informacji zawartych w instrukcji użytkownika aparatów słuchowych osoba niedosłysząca może samodzielnie wymienić w aparacie słuchowym zausznym jedynie
W metodzie SLA ostatnim etapem wykonania obudowy do aparatów słuchowych wewnątrzusznych jest jej
Jaki rodzaj aparatu słuchowego należy zastosować u dzieci w wieku od 1 do 4 roku życia?
Odruch Moro to reakcja dziecka na bodziec akustyczny charakteryzująca się
Które z wymienionych schorzeń charakteryzuje się w swojej początkowej fazie niskoczęstotliwościowym ubytkiem słuchu, występowaniem rezerwy ślimakowej oraz tzw. załamkiem Carharta w obrazie wyniku badania audiometrycznego?
Wkładki do uszu dla pływaków są wykonane
Występowanie objawu wyrównania głośności wskazuje na
Długotrwała ekspozycja na hałas powoduje
W celu prawidłowego umieszczenia tamponu w kanale usznym pacjenta, protetyk słuchu posługuje się
Kiedy jest wymagane maskowanie ucha niebadanego podczas wyznaczania progu przewodnictwa powietrznego?
Aparat słuchowy wewnątrzuszny kosztuje 2 950 zł. Jaką refundację otrzyma do jednego aparatu słuchowego inwalida wojenny?
W przypadku czasowego przesunięcia progu słyszenia (TTS) czas, po którym następuje powrót progu słyszenia do stanu sprzed ekspozycji na bodziec dźwiękowy, określa stopień
Słuchawka na przewodnictwo kostne w audiometrii zabawowej stosowana jest w celu uwarunkowania na bodźce akustyczne dzieci powyżej 2. roku życia, u których stwierdzono
Małe dzieci nie są w stanie ocenić, czy ich aparaty działają prawidłowo, dlatego protetyk słuchu powinien poinformować rodziców lub opiekunów o konieczności
Które z wymienionych cech audiogramu mowy są charakterystyczne dla niedosłuchu przewodzeniowego?
Rolą układu przewodzącego ucha jest
Przy zastosowaniu słowa 8-bitowego w przetworniku analogowo-cyfrowym aparatu słuchowego liczba przedziałów poziomów kwantyzacji wynosi