Pytanie 1
Jakiego środka należy użyć do czyszczenia medycznego sprzętu z aluminium anodowanego?
Wynik: 30/40 punktów (75,0%)
Wymagane minimum: 20 punktów (50%)
Jakiego środka należy użyć do czyszczenia medycznego sprzętu z aluminium anodowanego?
Nawilżenie narzędzi chirurgicznych stosuje się w celu
Przed przystąpieniem do dezynfekcji narzędzi chirurgicznych należy
Ciężkie komplety narzędziowe powinny być umieszczane w sterylizatorze parowym
Oblicz łączny koszt dwutygodniowej kontroli jakości zgrzewu, która odbywa się codziennie na dwóch zgrzewarkach rolkowych. Cena jednego testu wynosi 0,10 zł?
W przypadku dezynfekcji sprzętu z materiałów syntetycznych, które mają kontakt z tkankami lub układem oddechowym nie dopuszcza się użycia preparatów zawierających
Który z czynników sterylizujących jest w stanie przedostać się do narzędzi niezależnie od ich rozmiaru, formy i materiału, z którego są zrobione?
W pozycji otwartej lub zapiętej na pierwszy ząbek, jakie narzędzia powinno się pakować?
W urządzeniu testowym procesu (PCD) do nadzoru nad wsadem sterylizacji parowej wykorzystywany jest wskaźnik
Dokumentacja dotycząca procesów dekontaminacji powinna być prawidłowo prowadzona i musi zawierać:
Powstanie powłoki pasywnej na powierzchni narzędzi spowoduje
Które organizmy są najbardziej odporne na wpływ wysokich temperatur?
Jakie są różnice pomiędzy papierem krepowanym a włókniną sterylizacyjną?
Ile razy można wykorzystać włókninę sterylizacyjną w roli materiału opakowaniowego?
Jakie opakowanie sterylizacyjne jest odpowiednie do pakowania wyrobów medycznych przeznaczonych do sterylizacji nadtlenkiem wodoru?
W procesie dezynfekcji narzędzi, które mają styczność z ranami, minimalna wartość A₀ powinna wynosić
Wymiary jednostki wsadu to prostopadłościan o rozmiarach
Który z chemicznych wskaźników daje porównywalny poziom informacji jak wskaźnik biologiczny?
W ciągu jednego miesiąca wykorzystywane są dwa opakowania środka do ochrony narzędzi, każde o pojemności 250 ml. Koszt jednego ml tego środka to 0,50 zł. Jaki jest całkowity koszt rocznego zużycia tego preparatu?
Który z niżej wymienionych materiałów opakowaniowych nie jest zalecany do sterylizacji parowej?
Wartość redukcji logarytmicznej uważa się za jeden z elementów procesu
Wskaźnikiem, który znajduje się na opakowaniach do sterylizacji i informuje jedynie o kontakcie opakowania z czynnikiem sterylizującym, jest wskaźnik
Na etykietach umieszczanych na opakowania przed procesem sterylizacji znajdują się wskaźniki chemiczne typu (klasy)
Po zakończeniu procesu suszenia narzędzi w suszarce wykonuje się następujące czynności:
Narzędzia chirurgiczne, materiały i produkty gumowe wymagają procesu sterylizacji
Chemiczne wskaźniki procesu typu 1 są w stanie zmieniać kolor po ekspozycji
Gdzie w komorze myjni powinien być zainstalowany test monitorujący parametry dezynfekcji termicznej?
Przed nałożeniem gazu w komorze sterylizatora na tlenek etylenu, wsad musi być
Jak długo trwa faza ekspozycji w procesie sterylizacji w temperaturze 134°C?
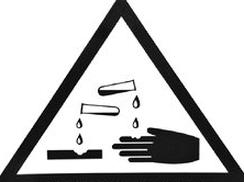
Przedstawiony piktogram ostrzega przed
Jedna sztuka papieru sterylizacyjnego kosztuje 1,50 zł. Fartuchy barierowe są sprzedawane w opakowaniach po 4 sztuki, z dwiema warstwami papieru sterylizacyjnego. Jakie będą wydatki na zapakowanie 120 sztuk fartuchów barierowych?
Na wszystkich pakietach przeznaczonych do procesu sterylizacji powinien być zamocowany lub nadrukowany wskaźnik chemiczny typu
Metoda używania preparatów alkoholowych w formie spryskiwania stosowana jest do dezynfekcji powierzchni.
Do urządzeń z napędem odpowiednia jest metoda dezynfekcji, jaką stanowi dezynfekcja
Jakiego rodzaju są chemiczne wskaźniki emulacyjne, które stosuje się do monitorowania procesów sterylizacji?
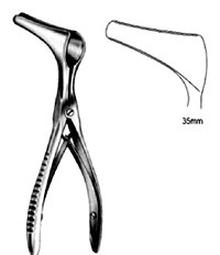
Przedstawione narzędzie to
Do przeprowadzania sterylizacji plazmowej materiał powinien być umieszczony w rękaw.
W trakcie standardowej kontroli jakości mediów zasilających myjnię-dezynfektor do narzędzi chirurgicznych, zaleca się przeprowadzenie analizy
Zestaw chirurgiczny przeznaczony do leczenia przepukliny powinien być poddany sterylizacji
Materiały po przeprowadzonej sterylizacji można umieszczać na otwartym regale?