Pytanie 1
Jakie właściwości jakościowe świadczą o szczelności opakowania papierowo-foliowego?
Wynik: 26/40 punktów (65,0%)
Wymagane minimum: 20 punktów (50%)
Jakie właściwości jakościowe świadczą o szczelności opakowania papierowo-foliowego?
Do jakiej kategorii testów chemicznych klasyfikowane są wskaźniki emulacyjne?
Po połączeniu 50 ml koncentratu środka dezynfekującego z wodą, otrzymano 1 litr roztworu o stężeniu
Narzędzia chirurgiczne powinny być konserwowane przy użyciu lubrykatora na bazie oleju
Czy opakowania papierowo-foliowe mogą być wykorzystywane do procesu sterylizacji?
W placówkach medycznych wykorzystuje się metody sterylizacji w niskich temperaturach.
Jaką metodą można przeprowadzać sterylizację wyrobów medycznych wrażliwych na temperaturę ≥ 37°C?
Jakie produkty tworzą barierę dla mikroorganizmów podczas wyjmowania pojemnika ze sterylizatora, transportu oraz przechowywania?
Do dezynfekcji urządzeń medycznych wykonanych z gumy lub materiałów syntetycznych, mających bezpośredni kontakt z tkankami (np. fiberoskopy), nie dopuszcza się używania preparatów zawierających
Gwoździe śródszpikowe oraz wkręty blokujące są stosowane w procedurach
W etylenowym tlenku nie jest możliwe przeprowadzanie sterylizacji
Na konieczność weryfikacji drożności dysz natryskowych w myjni dezynfektorze po przeprowadzeniu procesu termiczno-chemicznego wskazuje
Najlepszą metodą na sterylizację retraktorów brzusznych jest stosowanie sterylizacji
Które z poniższych mikroorganizmów charakteryzują się najwyższą odpornością na chemiczne środki dezynfekcyjne?
Spektrum działania środka dezynfekcyjnego wskazanego na opakowaniu B (w tym MRSA) obejmuje działanie na bakterie w całości
Jakie wymagania dotyczące przechowywania pakietów po procesie sterylizacji są zgodne z normami zawodowymi?
W jaki sposób oznaczany jest środek służący do dezynfekcji na wysokim poziomie?
Związek chemiczny stosowany w procesie sterylizacji, wykazujący działanie rakotwórcze, mutagenne, toksyczne oraz drażniące to
Jakie preparaty są używane do wstępnego mycia i dezynfekcji sprzętu anestezjologicznego?
Jakie narzędzia służą do przytrzymywania tkanek?
Jaki czynnik może ograniczać wnikanie pary do testowego pakietu Bowie&Dick’a?
Jak powinno się traktować delikatne instrumenty, takie jak narzędzia mikrochirurgiczne, w trakcie procesu sterylizacji, gdy czynnikiem stosowanym do sterylizacji jest nadtlenek wodoru?
Do jakich czynności wykorzystywane są detergenty?
Po zastosowaniu narzędzi stalowych, powinny one przejść wstępną dezynfekcję w preparacie
Dezynfekcję narzędzi przy użyciu maszyn należy realizować
Jakie przedmioty mogą być poddane dezynfekcji termicznej?
Na konieczność zweryfikowania efektywności systemu dozowania środków chemicznych w myjni-dezynfektorze wskazuje
Aby zdezynfekować powierzchnie zanieczyszczone substancjami organicznymi, należy używać preparatów wykazujących działanie sporobójcze, które zawierają
Substancje chemiczne o wartości pH<5 są wprowadzane do pierwszego etapu płukania, po umyciu
Jakie zastosowanie ma dezynfekcja wysokiego poziomu?
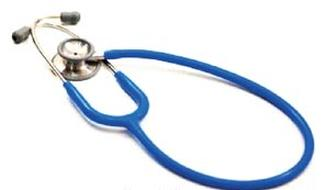
Według klasyfikacji Spauldinga wyrób medyczny przedstawiony na ilustracji należy do grupy ryzyka
W jakim procesie sterylizacji materiał, po etapie ekspozycji, jest płukany parą wodną oraz powietrzem?
Wzierniki nosowe są stosowane w procedurach
Maski oddechowe z wolnymi przestrzeniami powinny
Do jakiego celu wykorzystuje się klasyfikację Spauldinga?
Ile mililitrów koncentratu środka dezynfekującego należy zastosować do przygotowania 3 litrów roztworu roboczego o stężeniu 0,5%?
W przypadku stwierdzenia rozbieżności w ilości narzędzi w zestawie do operacji brzusznych, co należy zrobić?
Do czynników wpływających na proces starzenia się silikonu, nie zalicza się działanie
Jakiej informacji producent nie zamieszcza na etykiecie sterylnego wyrobu medycznego przeznaczonego do jednorazowego użycia?
Co należy zrobić bezpośrednio po tym, jak spojówka oka miała kontakt z zanieczyszczoną krwią?