Pytanie 1
W przypadku czasowego przesunięcia progu słyszenia (TTS) czas, po którym następuje powrót progu słyszenia do stanu sprzed ekspozycji na bodziec dźwiękowy, określa stopień
Wynik: 34/40 punktów (85,0%)
Wymagane minimum: 20 punktów (50%)
W przypadku czasowego przesunięcia progu słyszenia (TTS) czas, po którym następuje powrót progu słyszenia do stanu sprzed ekspozycji na bodziec dźwiękowy, określa stopień
Odbierając aparat słuchowy od pacjenta do przeglądu technicznego, protetyk słuchu powinien
Aby oczyścić pełnowymiarową wentylację w aparatach wewnątrzusznych, należy zastosować
Podczas badań audiometrycznych w polu swobodnym są stosowane
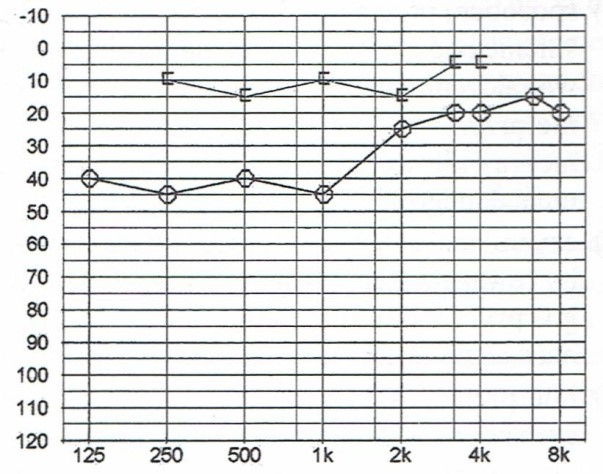
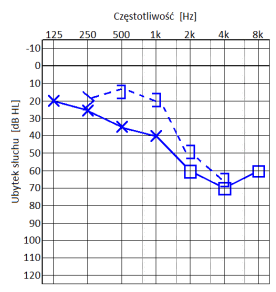
Przedstawiony audiogram wskazuje na niedosłuch
Stosowany w akustyce szum różowy charakteryzuje się widmem, w którym amplituda składowych częstotliwościowych
W celu detekcji tonu o częstotliwości 250 Hz przez osobę z prawidłowym słuchem niezbędna jest prezentacja dźwięku o poziomie ciśnienia akustycznego
Dobrze wykonany odlew z ucha musi mieć prawidłowo uwidocznione następujące elementy anatomiczne:
Co stanowi przegrodę między uchem zewnętrznym i środkowym?
Co jest główną przyczyną powstania urazu akustycznego narządu słuchu?
Jakie są przyczyny powstawania niedosłuchu odbiorczego?
Na co wskazuje u dzieci płaski obraz krzywej tympanometrycznej?
Krzywe słyszenia, które łączą punkty o jednakowym poziomie głośności, to
Jaki rodzaj aparatu słuchowego należy zastosować u dzieci w wieku od 1 do 4 roku życia?
Która z wymienionych instytucji udziela pomocy pacjentowi w zakresie dofinansowania zakupu aparatu słuchowego?
Odruch strzemiączkowy u otologicznie zdrowego człowieka pojawia się dla wartości poziomu ciśnienia akustycznego leżącego w zakresie
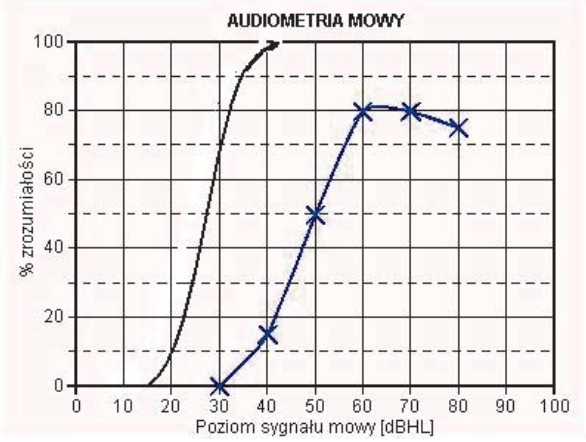
Pokazany na rysunku audiogram słowny pacjenta wskazuje na uszkodzenie słuchu typu
Głównym zadaniem przedwzmacniacza mikrofonu jest
Rożek jest elementem aparatów słuchowych typu
W ostatnich 10-ciu latach największy postęp dokonał się w zakresie stosowania aparatów słuchowych
Osoby z upośledzeniem słuchu
Zadaniem przedwzmacniacza mikrofonu elektretowego stosowanego w aparatach słuchowych jest
Protetyk słuchu w czasie kolejnej korekty dopasowania aparatu słuchowego wykorzystuje funkcję
Jakie są wskazania do zastosowania aparatów słuchowych na przewodnictwo kostne?
Aparat typu RIC (Receiver in Canal) w odróżnieniu od aparatu BTE (Behind The Ear) jest wyposażony
Czujnik wykrywający dzwonek do drzwi przesyła informacje do sygnalizatora, który informuje o tym osobę niedosłyszącą
Przyczyną głębokiego obustronnego niedosłuchu odbiorczego może być
Atrybutem wrażenia słuchowego, za pomocą którego można uszeregować dźwięki na skali od niskich do wysokich, jest
Które z wymienionych schorzeń charakteryzuje się w swojej początkowej fazie niskoczęstotliwościowym ubytkiem słuchu, występowaniem rezerwy ślimakowej oraz tzw. załamkiem Carharta w obrazie wyniku badania audiometrycznego?
Badaniem obiektywnym będącym odpowiednikiem próby Carharta (Tone Decay Test) jest
Dopasowanie otwarte aparatu słuchowego należy zastosować u pacjentów z ubytkiem słuchu w zakresie częstotliwości
W trakcie kontroli technicznej aparatów słuchowych zgodnie z dyrektywą 93/42/EEC protetyk słuchu może wymienić
Która cecha subiektywna dźwięku odpowiada obiektywnemu natężeniu dźwięku?
W porównaniu z metodami dopasowania aparatów słuchowych opartymi na audiometrii tonalnej, metody oparte na skalowaniu głośności charakteryzują się
Która instytucja może dofinansować zakup aparatu słuchowego ze środków PFRON osobie posiadającej orzeczenie o niepełnosprawności?
Co należy zrobić, aby zlikwidować echo (pogłos) własnego głosu pacjenta w aparacie słuchowym?
Błona bębenkowa o prawidłowym stanie charakteryzuje się
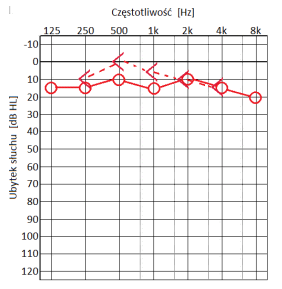
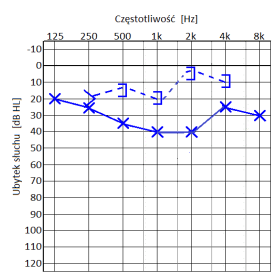
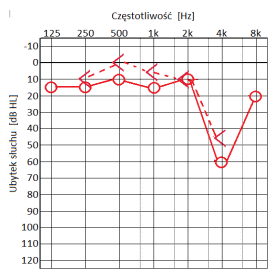
Który audiogram jest charakterystyczny dla urazu akustycznego?
COSI jest procedurą opierającą się na
Do punktu protetycznego zgłosił się myśliwy, który chciałby chronić swój słuch w trakcie polowań. Najlepszym rozwiązaniem w tej sytuacji będzie zaproponowanie mu