Pytanie 1
Czterocyfrowy kod towarzyszący oznaczeniu CE na produkcie medycznym wskazuje na
Wynik: 6/40 punktów (15,0%)
Wymagane minimum: 20 punktów (50%)
Czterocyfrowy kod towarzyszący oznaczeniu CE na produkcie medycznym wskazuje na
W standardowych warunkach mikroorganizmy mogą występować
Jakie substancje końcowe powstają w wyniku procesu sterylizacji plazmowej?
Przy obliczaniu wydatków na dekontaminację uwzględnia się materiały eksploatacyjne, którymi są
Jakie środki ochrony zabezpieczają personel przed wdychaniem tlenku etylenu?
Który z chemicznych wskaźników daje porównywalny poziom informacji jak wskaźnik biologiczny?
Ilustracja przedstawia spinak Backhaus służący do

Jakie działania powinny zostać podjęte przed umieszczeniem kaniulowanych wierteł ortopedycznych w papierowo-foliowej torebce?
Płaszcz w sterylizatorze parowym służy do
Oblicz ilość środka czyszczącego potrzebnego do sporządzenia 5 litrów 0,25% roztworu roboczego?
Jaką metodę dezynfekcji sprzętu anestezjologicznego zaleca się stosować?
Jaka jest podstawowa metoda fizyczna stosowana do sterylizacji sprzętu medycznego?
Wymiary jednostki wsadu to prostopadłościan o rozmiarach
Jaką wartość mikrobiologicznej czystości powinny posiadać jałowe narzędzia?
Kiedy przeprowadza się test funkcjonalny narzędzi chirurgicznych?
Jakie czynności mogą zwiększać prawdopodobieństwo powstawania biofilmu na narzędziach?
Na jakość zgrzewu wpływ mają
Brak odpowiedzi na to pytanie.
Który z niżej wymienionych materiałów opakowaniowych nie jest zalecany do sterylizacji parowej?
Brak odpowiedzi na to pytanie.
Jakie preparaty są używane do wstępnego mycia i dezynfekcji sprzętu anestezjologicznego?
Brak odpowiedzi na to pytanie.
Mieszanki wsadów, które zawierają: materiały porowate, narzędzia metalowe, narzędzia emitujące światło, wymagają sterylizacji
Brak odpowiedzi na to pytanie.
Aby usunąć narzędzia po przeprowadzonym procesie dezynfekcji termicznej, wartość A0 powinna wynosić co najmniej
Brak odpowiedzi na to pytanie.
Gwoździe śródszpikowe oraz wkręty blokujące są stosowane w procedurach
Brak odpowiedzi na to pytanie.
Przedstawione na ilustracji naboje z czynnikiem sterylizującym H2O2 (Sterrad® Booster), przyłączane do narzędzi i sprzętu medycznego z długim i wąskim światłem, mają zastosowanie w procesie sterylizacji

Brak odpowiedzi na to pytanie.
Jakie właściwości jakościowe świadczą o szczelności opakowania papierowo-foliowego?
Brak odpowiedzi na to pytanie.
Jakie są temperatura oraz minimalny czas sterylizacji termostabilnego sprzętu medycznego?
Brak odpowiedzi na to pytanie.
Zgodnie z klasyfikacją Spauldinga, aby zdezynfekować sprzęt z grupy ryzyka, do której zaliczają się stetoskopy, wystarczy zastosować preparat oznaczony
Brak odpowiedzi na to pytanie.
W ostatniej fazie płukania w procesie dezynfekcji termicznej powinno się używać wody
Brak odpowiedzi na to pytanie.
Na jak długi czas starczy 365 jednostek testów z Bacillus atrophaeus, jeśli każdego dnia realizowany jest jeden proces sterylizacji?
Brak odpowiedzi na to pytanie.
W skład prawidłowego algorytmu procesu dezynfekcji wchodzi: wstępne płukanie, mycie, I płukanie w trakcie etapów, II płukanie w trakcie etapów, dezynfekcja termiczna z końcowym płukaniem oraz suszenie?
Brak odpowiedzi na to pytanie.
W wyniku jakiego typu korozji złamaniu uległa końcówka nożyczek przedstawionych na ilustracji?
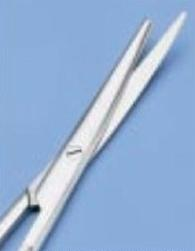
Brak odpowiedzi na to pytanie.
Preparat dezynfekujący, który neutralizuje Staphylococcus aureus (MRSA) powinien mieć skuteczność wobec
Brak odpowiedzi na to pytanie.
Koszt 100 metrów rękawa papierowo-foliowego wynosi 100,00 zł. Ile będzie kosztować rękaw potrzebny do zrealizowania 100 pakietów o długości 25 cm?
Brak odpowiedzi na to pytanie.
Środek dezynfekujący, który neutralizuje wirusy bez osłonki, ma wpływ na
Brak odpowiedzi na to pytanie.
W jakiej metodzie sterylizacji proces sterylizacji odbywa się w podciśnieniu względem ciśnienia atmosferycznego?
Brak odpowiedzi na to pytanie.
W trakcie realizacji procedury higienicznego mycia dłoni, ręce powinny być namoczone wodą
Brak odpowiedzi na to pytanie.
Podczas przygotowywania narzędzi do sterylizacji należy
Brak odpowiedzi na to pytanie.
Jakie przedmioty mogą być poddane dezynfekcji termicznej?
Brak odpowiedzi na to pytanie.
Wskaźniki chemiczne stosowane w określonych metodach badawczych należą do kategorii
Brak odpowiedzi na to pytanie.
Jakiej temperatury wymaga dezynfekcja termiczna sprzętu medycznego?
Brak odpowiedzi na to pytanie.
Rękawy zrobione z folii poliamidowej są wykorzystywane do przeprowadzania sterylizacji?
Brak odpowiedzi na to pytanie.