Pytanie 1
Parametr spirometryczny czynnościowa pojemność zalegająca oznaczany jest skrótem
Wynik: 24/40 punktów (60,0%)
Wymagane minimum: 20 punktów (50%)
Parametr spirometryczny czynnościowa pojemność zalegająca oznaczany jest skrótem
W której technice obrazowania zostają zarejestrowane jednocześnie dwa przeciwbieżne kwanty promieniowania gamma o równej energii 511 keV?
W radiologii stomatologicznej ząb o numerze 23 to kieł
Po podaniu kontrastu obraz zmian nowotworowych w badaniu MR najlepiej uwidacznia się w sekwencji
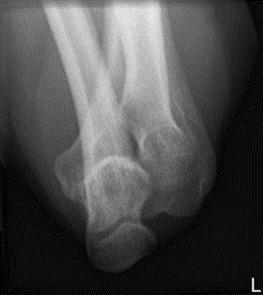
Którą strukturę anatomiczną i w jakiej projekcji uwidoczniono na radiogramie?
Przedstawiony obraz został zarejestrowany podczas wykonywania

Wskaż roczną dawkę graniczną dla osób zatrudnionych w warunkach narażenia na promieniowanie jonizujące.
Gdzie znajduje się węzeł zatokowo-przedsionkowy wywołujący rytmiczne skurcze mięśnia serca?
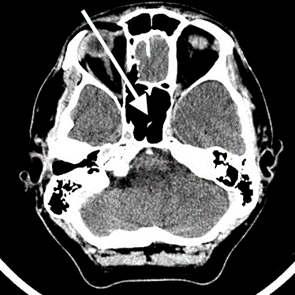
Na przedstawionym radiogramie TK głowy strzałką zaznaczono
Standardowo do wykonania których zdjęć należy zastosować kratkę przeciwrozproszeniową?
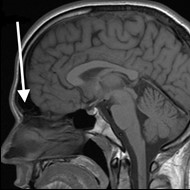
Na obrazie rezonansu magnetycznego głowy strzałką wskazano zatokę
Testy specjalistyczne aparatów rentgenowskich do zdjęć wewnątrzustnych są przeprowadzane
Rytm alfa i beta rejestruje się podczas badania
Który system informatyczny jest wykorzystywany do archiwizowania i przesyłania obrazów na stacje diagnostyczne w standardzie DICOM?
Największa wartość energii promieniowania stosowanego w radioterapii jest generowana przy użyciu
W scyntygrafii perfuzyjnej płuc pacjentowi podawany jest radioizotop
Która struktura może być oknem akustycznym w badaniu ultrasonograficznym?
Kolonoskopia to badanie, które ma na celu ocenę błony śluzowej
Który typ głowicy ultrasonograficznej przedstawiono na ilustracji?

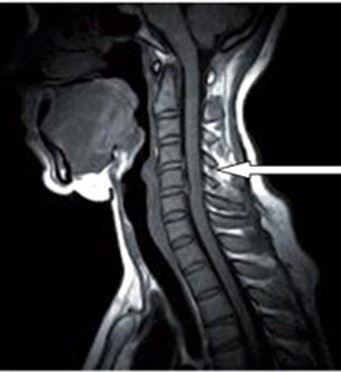
Na obrazie rezonansu magnetycznego strzałką oznaczono wyrostek kolczysty kręgu
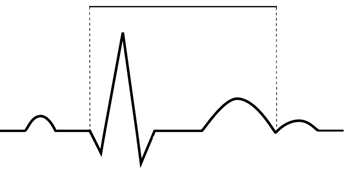
Na wykresie EKG zaznaczono
Podczas badania EEG w systemie „10-20” literą A oznacza się elektrody
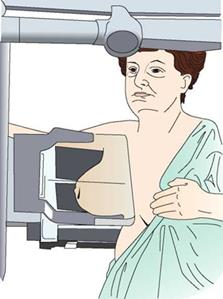
Na ilustracji przedstawiono pozycjonowanie pacjentki do badania mammograficznego w projekcji
Do zdjęcia lewobocznego kręgosłupa lędźwiowo-krzyżowego pacjenta należy ułożyć na boku
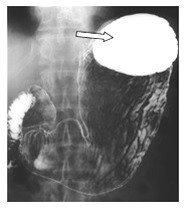
Który element żołądka zaznaczono strzałką na zdjęciu rentgenowskim?
Podczas wykonywania zdjęć wewnątrzustnych zębów górnych linia Campera powinna przebiegać w stosunku do płaszczyzny podłogi
Promieniowanie rentgenowskie powstaje w wyniku hamowania
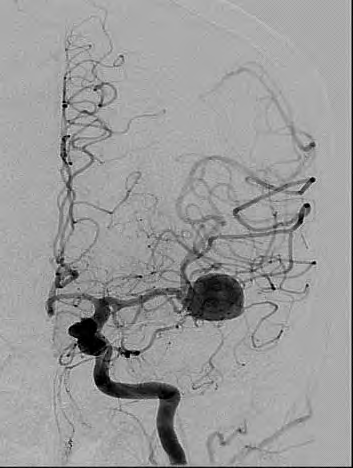
Którą patologię uwidoczniono w badaniu angiograficznym?
Teleterapia polega na napromienowaniu
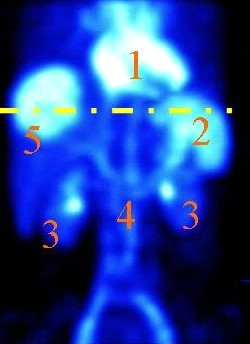
Który narząd na obrazie scyntygrafii znakowanej erytrocytami zaznaczono cyfrą 2?
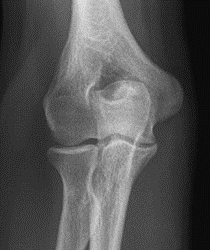
W jaki sposób należy ustawić promień centralny w stosunku do ramienia i przedramienia, by wykonać zdjęcie rentgenograficzne stawu łokciowego u pacjenta z przykurczem?
Który radioizotop jest emiterem promieniowania alfa?
Który środek kontrastujący stosuje się w badaniu metodą rezonansu magnetycznego?
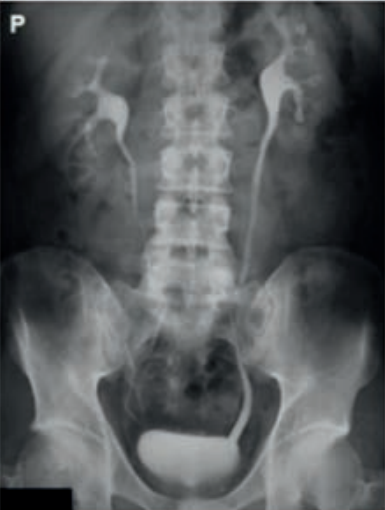
Na rentgenogramie uwidoczniono badanie
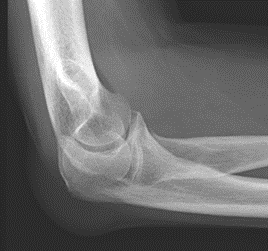
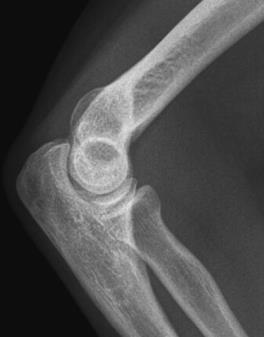
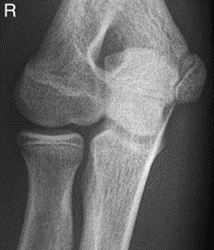
Które zdjęcie RTG stawu łokciowego zostało wykonane w projekcji skośnej w rotacji zewnętrznej?
Audiometria impedancyjna polega na pomiarze
Który zestaw zdjęć narządów klatki piersiowej należy wykonać u pacjenta z podejrzeniem lewostronnego zapalenia płuc?
W brachyterapii MDR stosowane są dawki promieniowania
Chorobą układu oddechowego typu obturacyjnego jest
Do zadań technika elektroradiologa w pracowni hemodynamicznej należy