Pytanie 1
Zdrowa błona bębenkowa oglądana w czasie otoskopowania charakteryzuje się
Wynik: 37/40 punktów (92,5%)
Wymagane minimum: 20 punktów (50%)
Zdrowa błona bębenkowa oglądana w czasie otoskopowania charakteryzuje się
W której części ucha znajdują się kosteczki słuchowe?
Wykorzystanie do produkcji aparatów wewnątrzusznych metody SLA pozwala na
Jakie zjawisko bada się podczas przeprowadzania próby Fowlera?
Do wyznaczenia progu słyszenia u osób, które nie współpracują przy audiometrii tonalnej, można zastosować pomiar ABR. Wskaż zestaw częstotliwości, które może wygenerować standardowy system pomiarowy do ABR, celem rekonstrukcji audiogramu.
Aby uniknąć powstania sprzężenia zwrotnego, powodującego charakterystyczny pisk aparatu słuchowego, w przypadku niedosłuchu w stopniu głębokim, nie należy stosować
Gdzie w zewnętrznym przewodzie słuchowym należy umieścić tampon podczas wykonywania odlewów z ucha przeznaczonych do wykonania aparatu CIC?
Które postępowanie jest zgodne z zasadami pobierania formy z ucha?
W celu uzyskania prawidłowego odlewu z ucha należy zwrócić uwagę, aby masa otoplastyczna wypełniała
Wykorzystanie technologii stereolitografii podczas wykonania indywidualnej wkładki usznej umożliwia
Sprawność stosowanego w aparatach słuchowych wzmacniacza klasy D wynosi najczęściej
Typowym bodźcem stosowanym dla TEOAE jest
Podczas badań audiometrycznych w polu swobodnym są stosowane
Za pomocą badania słuchu przeprowadzonego przy użyciu audiometru skriningowego uzyskuje się informację o
Przed wyznaczeniem progu słyszenia przewodnictwa powietrznego ucha prawego z maskowaniem protezyk słuchu informuje pacjenta, aby sygnalizował, kiedy zacznie słyszeć
Który z przedstawionych audiogramów jest przykładem niedosłuchu typu mieszanego?
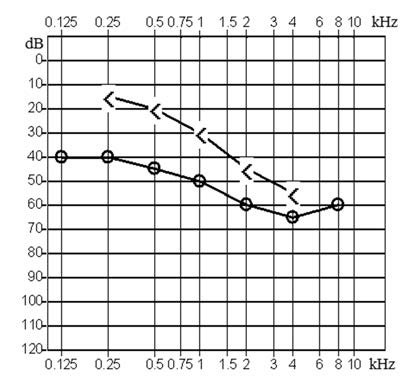
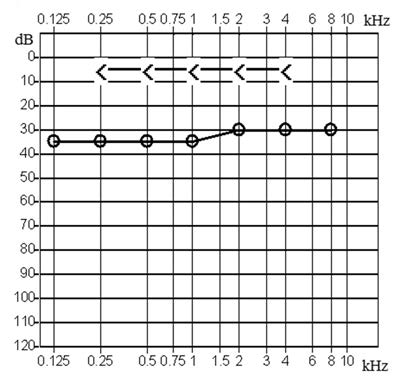
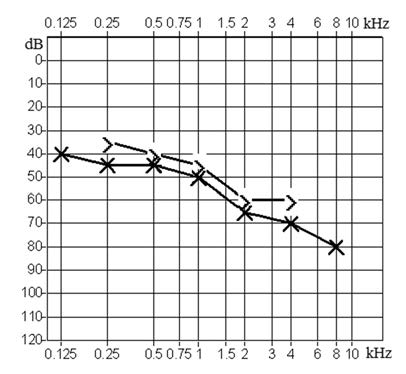
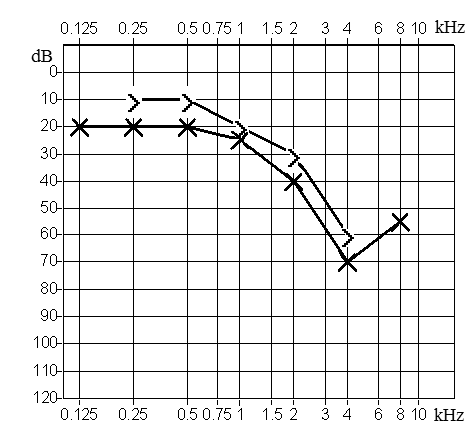
Pacjenci, u których stwierdzono umiarkowany niedosłuch w jednym uchu przy jednoczesnej głuchocie ucha drugiego, powinni być zaprotezowani urządzeniem typu
Właściwy rodzaj aparatu słuchowego zalecanego dla dzieci do 4 roku życia to aparat typu
W celu zaprotezowania pacjenta, u którego występuje stromoopadający ubytek słuchu typu odbiorczego, należy zastosować aparat
Przy jakiej minimalnej wartości różnicy pomiędzy progami słyszenia dla przewodnictwa powietrznego i przewodnictwa kostnego dla poszczególnych częstotliwości wynik badania audiometrii tonalnej może być interpretowany jako niedosłuch przewodzeniowy?
W wyniku przeprowadzonego badania akumetrycznego stwierdzono, że u pacjenta występuje mała różnica między słyszeniem mowy dźwięcznej a bezdźwięcznej – szeptu, a zatkanie przewodu słuchowego zewnętrznego nie zmienia ostrości słyszenia. Który rodzaj niedosłuchu występuje u tego pacjenta?
Próba Gellego służy ocenie
Przyczyną występowania sprzężenia zwrotnego w aparacie wewnątrzusznym może być
Stosowany w audiometrii skrót BOA oznacza
Pierwszym etapem wykonania negatywu odlewu z ucha w laboratorium otoplastycznym jest
Po wstępnej diagnozie uszkodzenia aparatu słuchowego typu BTE protetyk słuchu może samodzielnie wymienić
W celu wyeliminowania ryzyka pojawienia się efektu okluzji podczas dopasowania aparatów słuchowych należy
Niedziałający aparat słuchowy typu RIC należy odesłać do producenta w przypadku stwierdzenia
Długotrwałe noszenie aparatu słuchowego tylko na jednym uchu przy obustronnym ubytku słuchu może powodować:
W celu zwiększenia stosunku sygnału do szumu, w aparacie słuchowym stosuje się
W celu prawidłowego umieszczenia tamponu w kanale usznym pacjenta, protetyk słuchu posługuje się
Podczas prezentacji dźwięku przez słuchawki lub aparat słuchowy obraz dźwiękowy może pojawiać się wewnątrz głowy słuchacza. Zjawisko takie nazywa się
Ciecz wypełniająca schody przedsionka i schody bębenka w ślimaku to
Przeprowadzenie badania audiometrii tonalnej nie jest zasadne, jeżeli protetyk słuchu w badaniu otoskopowym stwierdzi
Jakiej reakcji niemowlęcia na bodziec dźwiękowy należy oczekiwać w metodzie badań słuchu COR?
Który z elementów nie występuje w analogowym aparacie słuchowym?
Podczas pobierania wycisku z ucha otoskopowanie wykonuje się
Dla narządu słuchu szczególnie szkodliwy jest hałas
Jeżeli osłuchiwany aparat słuchowy sprawia wrażenie sprawnego pomimo uwag pacjenta o słabym wzmocnieniu dźwięków, należy
W przypadku pojawienia się sprzężenia zwrotnego w aparacie słuchowym protetyk słuchu powinien