Pytanie 1
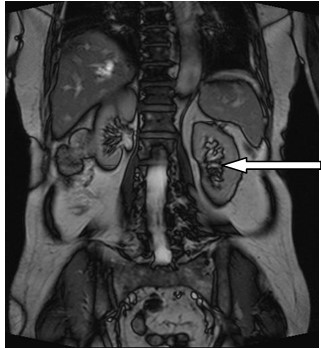
Który narząd został oznaczony strzałką na obrazie rezonansu magnetycznego?
Wynik: 35/40 punktów (87,5%)
Wymagane minimum: 20 punktów (50%)
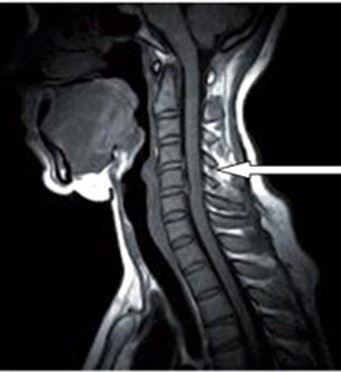
Który narząd został oznaczony strzałką na obrazie rezonansu magnetycznego?

Który parametr ekspozycji ma decydujący wpływ na kontrast obrazu rentgenowskiego?
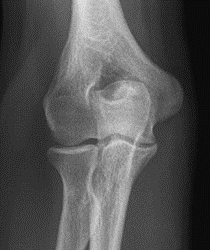
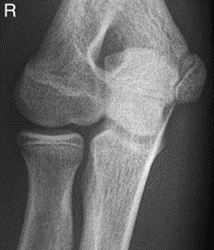
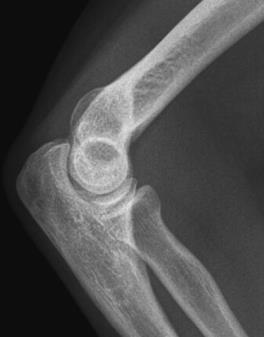
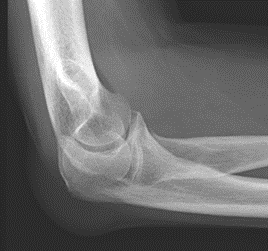
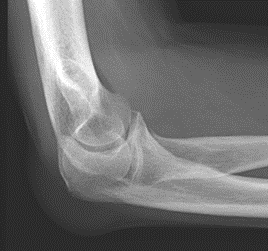
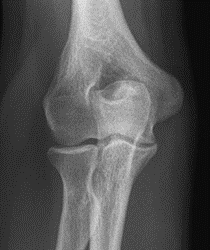
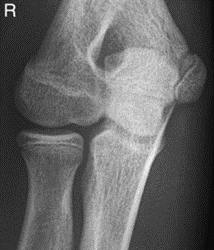
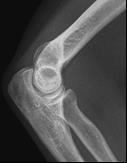
Które zdjęcie RTG stawu łokciowego zostało wykonane w projekcji skośnej w rotacji zewnętrznej?
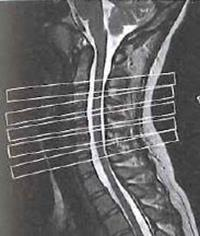
Na którym obrazie MR jest widoczne pasmo saturacji?

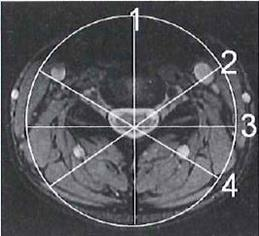
W badaniu MR nadgarstka w ułożeniu na supermana pacjent leży na
Na obrazie rezonansu magnetycznego strzałką oznaczono wyrostek kolczysty kręgu
W badaniu cystografii wstępującej środek kontrastowy należy podać
Testy podstawowe z zakresu geometrii pola rentgenowskiego, przeznaczone do sprawdzenia zgodności pola wiązki promieniowania rentgenowskiego z symulacją świetlną, są wykonywane raz
Pozytywny środek cieniujący najczęściej stosowany w rentgenodiagnostyce powinien charakteryzować się
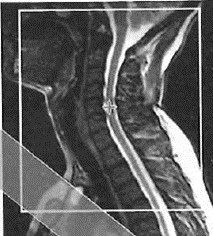
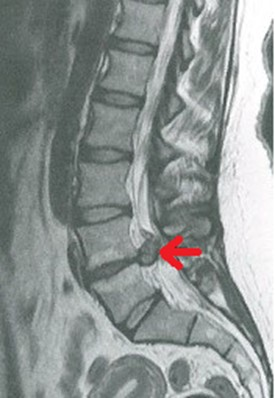
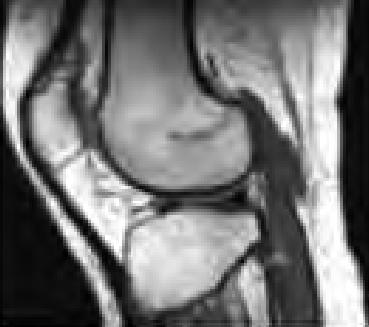
Na obrazie MR kręgosłupa lędźwiowego strzałką wskazano
W celu wyeliminowania zakłóceń obrazu MR przez sygnały pochodzące z tkanki tłuszczowej, stosuje się
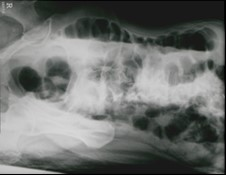
Które badanie zostało zarejestrowane na przedstawionym radiogramie?
Na radiogramie uwidoczniono złamanie
W badaniu cystografii wstępującej środek kontrastowy należy podać
Zamieszczone obrazy związane są z badaniem
Osłony na gonady dla osób dorosłych powinny posiadać równoważnik osłabienia promieniowania nie mniejszy niż
Zadaniem technika elektroradiologa w pracowni naczyniowej jest
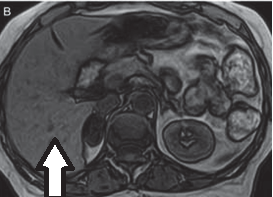
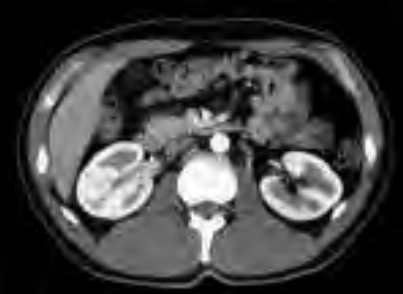
Na przekroju poprzecznym rezonansu magnetycznego strzałką oznaczono
Który środek ochrony radiologicznej pacjenta należy zastosować podczas wykonywania zdjęcia bocznego kręgosłupa szyjnego?
W ułożeniu do rentgenografii AP stawu kolanowego promień główny pada
Które zdjęcie RTG stawu łokciowego zostało wykonane w projekcji skośnej w rotacji zewnętrznej?
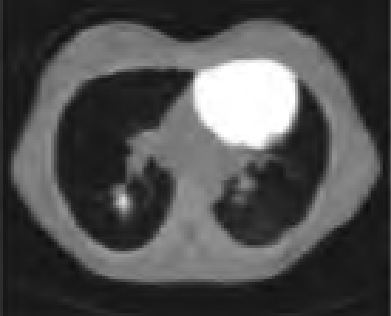
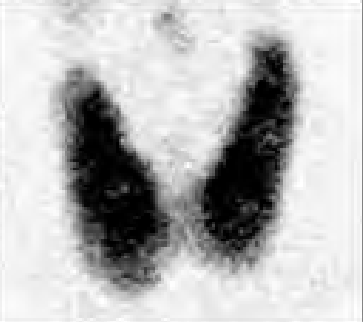
Na którym obrazie zarejestrowano badanie scyntygraficzne?
HRCT (high-resolution computed tomography) jest metodą obrazowania TK
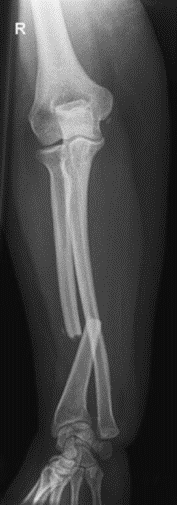
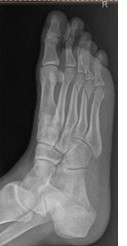
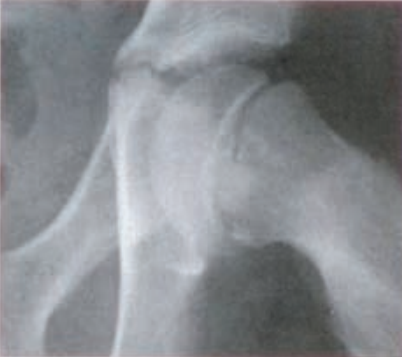
Na rentgenogramie stopy uwidocznione jest złamanie
Przy podejrzeniu ciała obcego w oczodole należy wykonać
Do zdjęcia lewobocznego kręgosłupa lędźwiowo-krzyżowego pacjenta należy ułożyć na boku
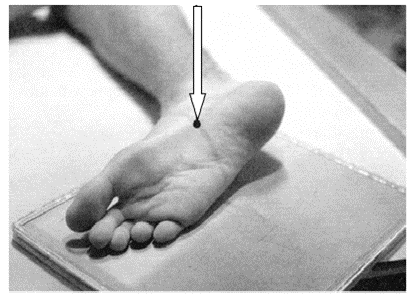
Na ilustracji przedstawiono ułożenie pacjenta do zdjęcia rentgenowskiego
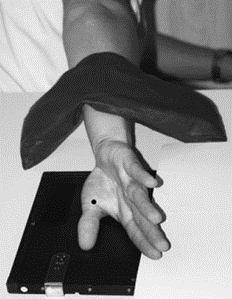
Do zadań technika elektroradiologa w pracowni hemodynamicznej należy
W diagnostyce metodą rezonansu magnetycznego biorą udział
Na rentgenogramie przedstawione jest złamanie Saltera-Harrisa typu
Jaki czas należy ustawić do wykonania zdjęcia rentgenowskiego dwójki górnej lewej?
| Tabela ekspozycji | |||
|---|---|---|---|
| wartości | czasu (s) | napięcia (kV) | natężenia (mA) |
| zęby przedtrzonowe i kły | 0,160 | 60 | 8 |
| siekacze | 0,120 | 60 | 8 |
| zęby trzonowe | 0,200 | 60 | 8 |
| ekspozycja zgryzowo-skrzydełkowa | 0,180 | 66 | 6 |
Który materiał światłoczuły należy zastosować w rentgenodiagnostyce analogowej, by zminimalizować dawkę promieniowania jonizującego otrzymaną przez pacjenta?
Na radiogramie stopy uwidocznione jest złamanie trzonu
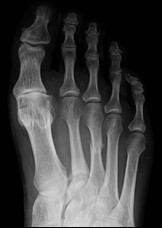
W trakcie obrazowania metodą rezonansu magnetycznego wykorzystywane jest zjawisko wysyłania sygnału emitowanego przez
Które środki kontrastujące wykorzystywane są w diagnostyce rezonansem magnetycznym?
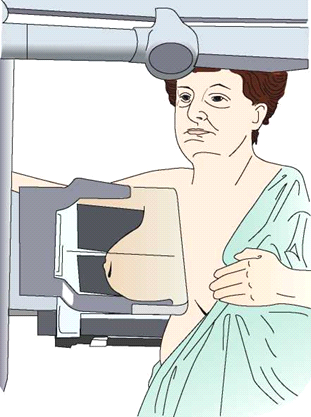
Ilustracja przedstawia pozycjonowanie pacjentki do badania mammograficznego w projekcji
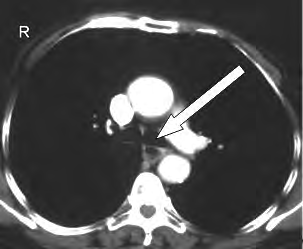
Na obrazie TK klatki piersiowej w przekroju poprzecznym strzałką oznaczono
Cholangiografia to badanie radiologiczne
Na zamieszczonej ilustracji przedstawiono ułożenie pacjenta do wykonania zdjęcia rentgenowskiego
Badanie metodą Dopplera umożliwia