Pytanie 1
Aparat słuchowy na przewodnictwo powietrzne wmontowany w oprawki aparatu okularowego jest pod względem konstrukcji i użytych elementów najbardziej podobny do aparatu typu
Wynik: 33/40 punktów (82,5%)
Wymagane minimum: 20 punktów (50%)
Aparat słuchowy na przewodnictwo powietrzne wmontowany w oprawki aparatu okularowego jest pod względem konstrukcji i użytych elementów najbardziej podobny do aparatu typu
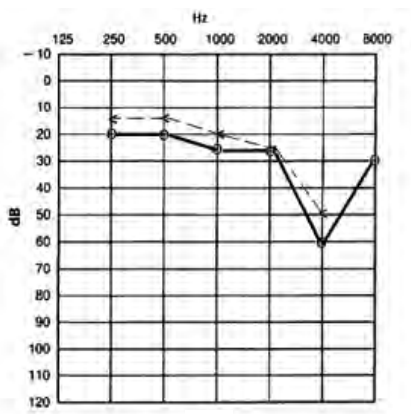
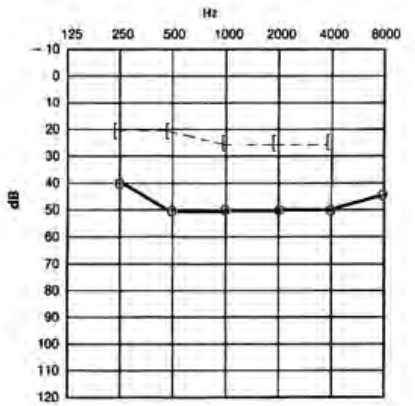
Który audiogram jest charakterystyczny dla urazu akustycznego?
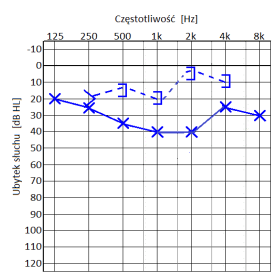
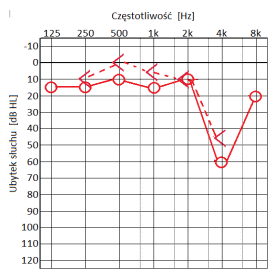
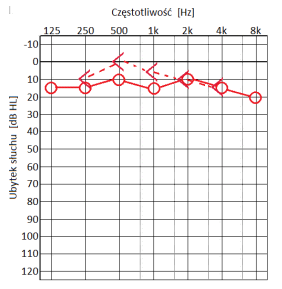
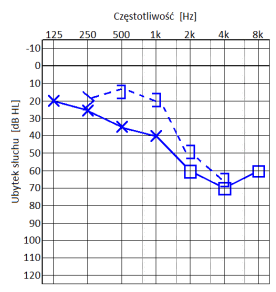
Do skutków wrodzonego niedosłuchu jednostronnego zalicza się
Które z wymienionych badań słuchu wykonuje się u noworodków jako przesiewowe?
U dziecka z jednostronną głuchotą odbiorczą powinno się zastosować
W przypadku pacjenta z obustronną atrezją właściwym rozwiązaniem będzie protezowanie
Niedosłuch przewodzeniowy występuje w przypadku
Pierwszym etapem wykonania obudowy aparatu słuchowego w technice szybkiego prototypowania jest
Audiometr tonowy o poszerzonym górnym zakresie częstotliwości w stosunku do audiometru o podstawowym paśmie, obejmuje zakres
Pierwszym elementem treningu słuchowego jest
Kwestionariusz wczesnych reakcji słuchowych dla dzieci i niemowląt stosowany w kontroli efektywności dopasowania aparatu słuchowego u dzieci do 4 roku życia jest określany skrótem
W celu zaprotezowania pacjenta, u którego występuje stromoopadający ubytek słuchu typu odbiorczego, należy zastosować aparat
Jaki lekarz wystawia wniosek na wykonanie aparatu słuchowego (zlecenie na zaopatrzenie w wyroby medyczne) i następnie współpracuje z protetykiem słuchu podczas dobierania aparatów słuchowych?
Jednym z podstawowych praw psychoakustyki jest prawo Stevensa, mówiące, że percypowana głośność jest
Przed wykonaniem odlewu z ucha protetyk powinien dokonać oceny stanu ucha zewnętrznego, zwracając szczególną uwagę na
Wykonując próbę SISI, prosi się pacjenta, aby sygnalizował
Ile ścian ma jama bębenkowa?
Implant ślimakowy to rodzaj elektronicznej pomocy słuchowej zastępujący czynność
Który z czynników doboru aparatu słuchowego stanowi czynnik audiologiczny?
W celu prawidłowego przeprowadzenia badania otoskopowego u dziecka, wziernik uszny należy wprowadzić do zewnętrznego przewodu słuchowego
Długotrwała ekspozycja na hałas powoduje
Które postępowanie jest zgodne z zasadami pobierania formy z ucha?
Aby rozróżnić aparaty słuchowe, przeznaczone do prawego i lewego ucha, uniwersalnym oznaczeniem stosowanym przez producentów na aparatach słuchowych, jest
Do okienka owalnego dochodzi podstawa
Układ przewodzeniowy narządu słuchu tworzą
W porównaniu z metodami dopasowania aparatów słuchowych opartymi na audiometrii tonalnej, metody oparte na skalowaniu głośności charakteryzują się
Do punktu protetycznego zgłosił się pacjent z piszczącym od kilku dniu aparatem wewnątrzusznym. Jaka może być przyczyna nieprawidłowego funkcjonowania tego aparatu?
W celu zwiększenia stosunku sygnału do szumu, w aparacie słuchowym stosuje się
Na co wskazuje u dzieci płaski obraz krzywej tympanometrycznej?
W jaki sposób należy dbać o aparat słuchowy w przypadku nadmiernego pocenia się?
Do przeprowadzenia badania akumetrycznego szeptem niezbędne jest pomieszczenie z poziomem hałasu nieprzekraczającym 35÷45 dB w zakresie częstotliwości 0,3÷4 kHz, mające długość
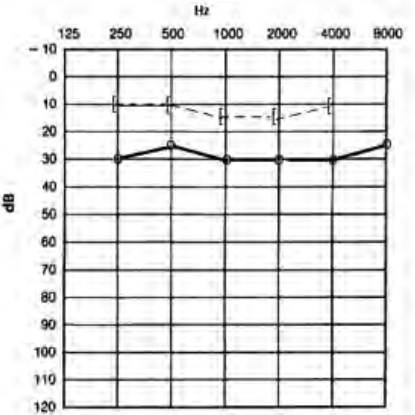
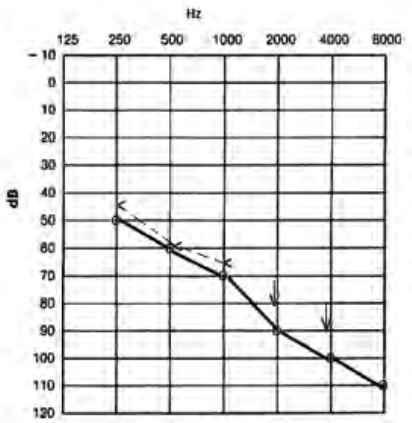
Który audiogram dotyczy pohałasowego ubytku słuchu?
Najtańszym rozwiązaniem pozwalającym w obiektach użyteczności publicznej na przesyłanie sygnału audio jest
Gdzie w zewnętrznym przewodzie słuchowym należy umieścić tampon podczas wykonywania odlewów z ucha przeznaczonych do wykonania aparatu CIC?
Dla niedosłuchu odbiorczego o lokalizacji ślimakowej z dodatnim objawem wyrównania głośności charakterystyczne jest, że w wynikach
Którą z podanych nieprawidłowości i schorzeń można wykryć badaniem otoskopowym?
Dla prawidłowego przeprowadzenia testu Fowlera wymagane jest, by różnica progów słyszenia między uszami wynosiła co najmniej
Mięsień strzemiączkowy jest przyczepiony do
W procesie produkcji wkładek metodą p-n-p protetyk słuchu najpierw przygotowuje odlew z ucha, a następnie aby przygotować negatyw tego odlewu, musi go
W przypadku pacjentów z przewlekłym zapaleniem ucha środkowego, aby zaspokoić ich potrzeby związane z komfortem słyszenia, można zastosować